Madal väljutusfraktsioon. Harjutus südamepuudulikkuse raviks. Riskitegurid, sümptomid. Südame väljutusfraktsiooni sagedus Madal südame väljund
Indikaatori sümptomid, mis ületavad normi piire, ravi põhimõtted ja prognoos.
Väljutusfraktsioon (EF) on insuldi mahu (südamelihase ühel kontraktsioonil aordi sisenev veri) ja vatsakese lõpp-diastoolse mahu suhe (relaksatsiooniperioodil õõnsusse kogunev veri või müokardi diastool). See väärtus korrutatakse 100% -ga ja saadakse lõplik väärtus. See tähendab, see protsenti veri, mis surub vatsakest süstoli ajal, selles sisalduva vedeliku kogumahust.
Indikaatori arvutab arvuti südamekambrite ultraheliuuringu (ehhokardiograafia või ultraheli) käigus. Seda kasutatakse ainult vasaku vatsakese jaoks ja see peegeldab otseselt selle võimet täita oma funktsiooni, st tagada piisav verevool kogu kehas.
Füsioloogilise puhkuse tingimustes loetakse EF normaalväärtuseks 50-75%, füüsilise aktiivsuse korral terved inimesed see tõuseb 80–85 protsendini. Edasist suurenemist ei toimu, kuna müokard ei saa kogu verd vatsakeste õõnsusest väljutada, mis viib südameseiskumiseni.
Meditsiinilises plaanis hinnatakse ainult indikaatori langust - see on üks peamisi kriteeriume südame töövõime languse kujunemisel, mis on märk kontraktiilsest müokardi puudulikkusest. Seda tõendab EF väärtus alla 45%.
Selline puudulikkus kujutab endast suurt ohtu elule – organite vähene verevarustus häirib nende tööd, mis lõppeb hulgiorgani talitlushäirega ja selle tagajärjel patsiendi surmaga.
Arvestades, et vasaku vatsakese väljutusmahu vähenemise põhjuseks on selle süstoolne puudulikkus (paljude kroonilised patoloogiad süda ja veresooned), on seda seisundit võimatu täielikult ravida. Ravi viiakse läbi, mis toetab müokardit ja on suunatud seisundi stabiliseerimisele ühel tasemel.
Madala väljutusfraktsiooniga patsientide ravi jälgimise ja valiku eest vastutavad kardioloogid ja terapeudid. Teatud tingimustel võib vaja minna veresoonte või endovaskulaarkirurgi abi.
Indikaatori omadused
- Väljutusfraktsioon ei sõltu inimese soost.
- Tähistage vanusega füsioloogiline langus indikaator.
- Madal väljutusfraktsioon võib olla individuaalne norm, kuid alla 45% peetakse alati patoloogiliseks.
- Väärtuse tõus on kõigil tervetel inimestel, kellel on südame löögisageduse ja taseme tõus vererõhk.
- Indikaatori normiks radionukleiinangiograafiaga mõõtmiste tegemisel loetakse 45–65%.
- Mõõtmiseks kasutage Simpsoni või Teicholzi valemeid, normaalväärtused, olenevalt kasutatavast meetodist, kõikuvad kuni 10%.
- Kriitiline tase vähenemine 35% või vähem on märk pöördumatutest muutustest müokardi kudedes.
- Esimeste eluaastate lastele rohkem kõrged standardid 60-80%.
- Indikaatorit kasutatakse patsientide mis tahes südame-veresoonkonna haiguste prognoosi määramiseks.
Indikaatori languse põhjused
Mis tahes haiguse algstaadiumis jääb väljutusfraktsioon normaalseks, kuna müokardis arenevad kohanemisprotsessid (lihaskihi paksenemine, suurenenud töö, väikeste veresoonte ümberstruktureerimine). Haiguse progresseerumisel ammenduvad südame võimed, lihaskiudude kontraktiilsus rikutakse ja väljutatud vere maht väheneb.
Kõik mõjud ja haigused, millel on müokardile negatiivne mõju, põhjustavad selliseid rikkumisi.
Äge müokardiinfarkt
Cicatricial muutused südamekoes (kardioskleroos)
Isheemia valutu vorm
Tahhü ja bradüarütmia
Ventrikulaarse seina aneurüsm
Endokardiit (muutused sisemises limaskestas)
Perikardiit (bursa haigus)
Normaalse struktuuri või defektide kaasasündinud häired (õige asukoha rikkumine, aordi valendiku oluline vähenemine, patoloogiline seos suurte veresoonte vahel)
Aordi mis tahes osa aneurüsm
Aortoarteriit (aordi seinte ja selle harude kahjustused oma immuunsuse rakkude poolt)
Kopsu trombemboolia
Suhkurtõbi ja glükoosi imendumise häire
Neerupealiste, kõhunäärme hormoonaktiivsed kasvajad (feokromotsütoom, kartsinoid)
Stimuleerivad narkootilised ained
Indikaatori languse sümptomid
Madal väljutusfraktsioon on südamepuudulikkuse üks peamisi kriteeriume, seetõttu on patsiendid sunnitud oluliselt piirama oma tööd ja füüsilist aktiivsust. Sageli põhjustavad isegi lihtsad majapidamistööd olukorra halvenemise, mistõttu veedate suurema osa ajast voodis istudes või lamades.
Indikaatori languse ilmingud jagunevad esinemissageduse järgi kõige sagedasemast haruldasemani:
- märkimisväärne jõu ja väsimuse kaotus tavapärasest stressist;
- hingamise rikkumine sageduse suurenemise tüübi järgi kuni lämbumishoogudeni;
- hingamisprobleemid halvenevad lamades;
- kollaptoidsed seisundid ja teadvusekaotus;
- nägemise muutused (silmade tumenemine, "kärbsed");
- valu sündroom erineva intensiivsusega südame projektsioonis;
- südame kontraktsioonide arvu suurenemine;
- jalgade ja jalgade turse;
- vedeliku kogunemine rinnus ja kõhus;
- maksa suuruse järkjärguline suurenemine;
- progresseeruv kaalulangus;
- koordinatsiooni- ja kõnnakuhäirete episoodid;
- jäsemete tundlikkuse ja aktiivse liikuvuse perioodiline vähenemine;
- ebamugavustunne, mõõdukas valu sündroom kõhu projektsioonis;
- ebastabiilne väljaheide;
- iiveldushood;
- verega segatud oksendamine;
- veri väljaheites.
Ravi indikaatori langusega
Väljatõmbefraktsioon alla 45% on südamelihase funktsionaalsuse muutuste tagajärg põhihaiguse põhjuse progresseerumise taustal. Indikaatori langus on märk pöördumatutest muutustest müokardi kudedes ja võimaluse kohta täielik ravi kõne ei tule kõne allagi. Kõik terapeutilised meetmed on suunatud nende patoloogiliste muutuste stabiliseerimisele varajases staadiumis ja patsiendi elukvaliteedi parandamine – hiljem.
Ravi kompleks sisaldab:
- peamise patoloogilise protsessi korrigeerimine;
- vasaku vatsakese puudulikkuse ravi.
See artikkel on otseselt pühendatud vasaku vatsakese väljutusfraktsioonile ja selle rikkumise tüüpidele, seetõttu keskendume edaspidi ainult sellele ravi osale.
Narkootikumide korrigeerimine
Põhilised ravimid
Südamekoe toitumise parandamine
Müokardi vastupidavuse suurendamine stressile
Südamelihase efektiivsuse usaldusväärne tõus
Südame löögisageduse langus
Südamerakkude loomuliku surma protsesside vähendamine suurenenud töö tingimustes
Aktiivse kontraktsiooniga tsoonide arvu suurenemine müokardis
Liigse vedeliku eemaldamine ja müokardi koormuse vähendamine
Müokardi mahulise koormuse vähendamine
Suurenenud juhtivus müokardi funktsiooni kahjustuse korral
Lisavahendid
Veresoonte kaitse muutunud verevoolu tingimustes
Trombide tekke vältimine taustal venoosne staas
Abiained
Verevoolu parandamine südame veresoontes
Kirurgiline korrektsioon
- Südamestimulaatorite või kardiovektor-defibrillaatorite paigaldamine eluohtlike häirete korral südamerütm.
- Resünkroniseerimisteraapia - vatsakeste ja kodade kokkutõmbumise stimuleerimine erinevates rütmides (vatsakeste kontraktsiooni aeglustamine tehissüdameblokaadi tekitamisega).
Mitteravimite korrigeerimine
- Toitumise normaliseerimine vastavalt keha vajadustele normaalkaalu stabiliseerimiseks.
- Doseeritud, kuid kohustuslik füüsiline aktiivsus.
- Töö-puhkerežiimi normaliseerimine.
- Psühhoterapeutiline abi.
- Füsioteraapia ja refleksoloogia.
Prognoos
- Kui vasaku vatsakese väljutusfraktsioon väheneb, jäädes vahemikku 40–45%, on südameseiskumise tõttu surmaoht umbes 10–15%.
- Vähenemine 35-40%-ni suurendab selle riski 20-25%-ni.
- Indikaatori edasine langus aastal geomeetriline progressioon halvendab patsiendi ellujäämise prognoosi.
Täielikku patoloogiat ei ravita, kuid õigel ajal alustatud teraapia võimaldab pikendada eluiga ja säilitada selle suhteliselt rahuldavat kvaliteeti.
Südame ja veresoonte ravi © 2016 | Saidikaart | Kontaktid | Isikuandmete poliitika | Kasutusleping | Dokumendile viitamisel on vaja linki saidile, mis näitab allika.
Mida tähendab normaalne, madal ja suurenenud südame väljutusfraktsioon?
Enne kroonilise südamepuudulikkusega patsiendi diagnoosimist viib arst läbi diagnostika koos sellise indikaatori kui väljutusfraktsiooni kohustusliku määramisega. See peegeldab vere kogust, mille vasak vatsake surub kontraktsiooni ajal aordi luumenisse. See tähendab, et sellise uuringu kaudu on võimalik välja selgitada, kas süda tuleb oma tööga tõhusalt toime või on vaja välja kirjutada südameravimeid.
PV määr
Südame, nimelt vasaku vatsakese töö hindamiseks kasutatakse Teicholzi või Simpsoni valemeid. Peab ütlema, et just sellest osakonnast satub veri üldisse vereringesse ja vasaku vatsakese puudulikkusega areneb kõige sagedamini südamepuudulikkuse kliiniline pilt.
Mida lähemal on see näitaja normile, seda paremini väheneb keha peamine "mootor" ja seda soodsam on ennustus elule ja tervisele. Kui saadud väärtusest jääb palju puudu, siis võib järeldada, et siseorganid ei saa verest vajalikku kogust hapnikku ja toitaineid, mis tähendab, et südamelihast tuleb kuidagi toetada.
Arvutamine toimub otse seadmel, millega patsienti uuritakse. Kaasaegsetes ultrahelidiagnostika ruumides eelistatakse Simpsoni meetodit, mida peetakse täpsemaks, kuigi Teicholzi valemit kasutatakse mitte harvemini. Mõlema meetodi tulemused võivad erineda kuni 10%.
Ideaalis peaks väljutusfraktsioon olema 50-60%. Simpsoni sõnul on alampiir 45% ja Teicholzi järgi 55%. Mõlemad meetodid erinevad piisavalt kõrge tase informatiivsus müokardi vähendamise võimaluste kohta. Kui saadud väärtus kõigub 35-40% vahel, räägitakse kaugelearenenud südamepuudulikkusest. Ja veelgi madalamad määrad on täis saatuslikke tagajärgi.
EF vähenemise põhjused
Madalad väärtused võivad olla põhjustatud sellistest patoloogiatest nagu:
- Südame isheemia. Sel juhul voolab veri mööda koronaararterid väheneb.
- Müokardiinfarkti ajalugu. See viib normaalsete südamelihaste asendumiseni armidega, millel puudub vajalik kokkutõmbumisvõime.
- Arütmia, tahhükardia ja muud vaevused, mis häirivad keha peamise "mootori" ja juhtivuse rütmi.
- Kardiomüopaatia. See seisneb südamelihase suurenemises või pikenemises, mis on põhjustatud hormonaalsest ebaõnnestumisest, pikaajalisest hüpertensioonist, südamedefektidest.
Haiguse sümptomid
Vähenenud väljutusfraktsiooni diagnoosi saab teha haigusele iseloomulike sümptomite põhjal. Sellised patsiendid kurdavad sageli õhupuuduse rünnakuid nii füüsilise koormuse ajal kui ka puhkeolekus. Hingamishäire võib vallandada nii pikaajaline kõndimine kui ka kõige lihtsamate majapidamistööde tegemine: põrandapesu, toiduvalmistamine.
Vereringe halvenemise protsessis tekib vedelikupeetus, mis põhjustab turse ilmnemist ja rasketel juhtudel mõjutavad need siseorganeid ja kudesid. Isik hakkab kannatama kõhuvalu paremal küljel ja stagnatsioon venoosne veri maksa veresoontes võib olla tsirroos.
Need sümptomid on tüüpilised keha peamise "mootori" kontraktiilse funktsiooni vähenemisele, kuid sageli juhtub, et väljutusfraktsiooni tase jääb normaalseks, mistõttu on väga oluline vähemalt kord aastas kontrollida ja teha. ehhokardioskoopia, eriti südamehaigustega inimestele.
Murettekitav peaks olema ka EF-i tõus 70–80%-ni, kuna see võib olla märk sellest, et südamelihas ei suuda kompenseerida kasvavat südamepuudulikkust ja püüab aordi võimalikult palju verd visata.
Haiguse progresseerumisel LV funktsioon väheneb ja just ehhokardioskoopia dünaamikas võimaldab teil selle hetke tabada. Kõrge väljutusfraktsioon on tüüpiline tervetele inimestele, eriti sportlastele, kelle südamelihas on piisavalt treenitud ja suudab kokku tõmbuda suurema jõuga kui tavainimesel.
Ravi
Vähendatud EF-i on võimalik suurendada. Selleks kasutavad arstid mitte ainult ravimteraapiat, vaid ka muid meetodeid:
- Määrake ravimid müokardi kontraktiilsuse parandamiseks. Nende hulka kuuluvad südameglükosiidid, mille järel on märgatav paranemine.
- Südame liigse vedelikuga ülekoormamise vältimiseks soovitatakse neil järgida dieeti, mis piirab lauasoola tarbimist kuni 1,5 g päevas ja vedeliku tarbimist 1,5 liitrini päevas. Lisaks sellele on ette nähtud diureetikumid.
- Määrake organoprotektiivsete ainete tarbimine, mis aitavad kaitsta südant ja veresooni.
- Tehke otsus kirurgilise operatsiooni kohta. Näiteks tehakse klappide vahetust, koronaarveresoontele paigaldatakse šunte jne. Üliväike väljutusfraktsioon võib aga saada operatsioonile vastunäidustuseks.
Profülaktika
Südamehaiguste ennetamisel on suur tähtsus, eriti lastel. Kõrgtehnoloogiate ajastul, mil suurema osa tööst teevad masinad, aga ka pidevalt halvenevad elukeskkonna tingimused ja ebaõige toitumine, suureneb oluliselt risk haigestuda südamehaigustesse.
Seetõttu on väga oluline süüa õigesti, sportida ja külastada värske õhk... Just selline elustiil tagab südame ja lihaste normaalse kontraktiilsuse.
Saidil olev teave on mõeldud ainult informatiivsel eesmärgil ja see ei ole tegevusjuhend. Ärge ise ravige. Palun konsulteerige oma tervishoiutöötajaga.
FV TEHOLDSI JA SIMPSONI JÄRGI.
Simpsoni sõnul peetakse tulemusi usaldusväärsemaks. EF 46% ei ole madal, kuid veidi vähenenud. Pärast sellist haigust, tüsistusi, operatsiooni tuleks tulemust pidada väga heaks. Ja CHF-i, nagu ka kõigi teiste haiguste puhul, keskmine elulemusaeg võib olla usaldusväärseks kriteeriumiks ainult patsientide rühma puhul. Sest üksikisikud kõrvalekalded keskmisest on nii suured, et kaotavad täielikult oma ennustusväärtuse.Ma ei ole kindel, et CONCORi peaks võtma 2 korda päevas, see toimib päeval ja tavaliselt kirjutame seda 1 kord päevas.
PV arvutamise meetod mis tahes meetodiga ei ole vigadeta. Seega võite leida käsiraamatuid, milles tavaline EF algab 55%, 50% ja isegi 45%.
Sel juhul on EF madal NORMAALNE!
Siin on SEE silt: "CHF II A, FC II" ei oma üldse diagnostilist ja prognostilist väärtust. Sageli liimivad arstid kõik need traditsioonilised kellad ja viled kergemeelselt diagnoosidesse.
Südame väljutusfraktsioon
Inge Elder ei eksinud, kui soovitas 1950. aastatel kasutada ultraheliuuringut inimorganite pildistamiseks. Tänapäeval on sellel meetodil oluline ja mõnikord ka võtmeroll südamehaiguste diagnoosimisel. Räägime selle näitajate dekodeerimisest.
1 Oluline diagnostikameetod
Südame ultraheliuuring
Ehhokardiograafiline uuring südame-veresoonkonna süsteemist on väga oluline ja pealegi üsna ligipääsetav diagnostiline meetod. Mõnel juhul on meetod "kuldstandard", mis võimaldab teil kontrollida konkreetset diagnoosi. Lisaks võimaldab meetod tuvastada varjatud südamepuudulikkust, mis ei avaldu intensiivse füüsilise koormuse ajal. ehhokardiograafilised andmed ( normaalne jõudlus) võib olenevalt allikast veidi erineda. Tutvustame Ameerika ehhokardiograafia assotsiatsiooni ja Euroopa südame-veresoonkonna kuvamise assotsiatsiooni pakutud juhiseid alates 2015. aastast.
2 Väljatõmbefraktsioon
Terve väljutusfraktsioon ja patoloogiline (alla 45%)
Väljutusfraktsioonil (EF) on suur diagnostiline väärtus, kuna see võimaldab hinnata LV ja parema vatsakese süstoolset funktsiooni. Väljutusfraktsioon on protsent veremahust, mis väljutatakse süstolifaasis paremast ja vasakust vatsakesest veresoontesse. Kui näiteks 100 ml verest on veresoontesse sattunud 65 ml verd, on see protsendina 65%.
Vasak vatsakese. Vasaku vatsakese väljutusfraktsiooni norm meestel on ≥ 52%, naistel - ≥ 54%. Lisaks LV väljutusfraktsioonile määratakse ka LV lühenemisfraktsiooni indikaator, mis kajastab selle pumpamise olekut (kontratiilne funktsioon). Vasaku vatsakese lühenemisfraktsiooni (FU) norm on ≥ 25%.
Madalat vasaku vatsakese väljutusfraktsiooni võib täheldada reumaatilise südamehaiguse, dilateeritud kardiomüopaatia, müokardiidi, müokardiinfarkti ja muude südamepuudulikkuse (südamelihase nõrkuse) tekkeni viivate seisundite korral. Vasaku vatsakese FU vähenemine on LV südamepuudulikkuse märk. Vasaku vatsakese FU väheneb südamehaiguste korral, mis põhjustavad südamepuudulikkust - müokardiinfarkt, südamerikked, müokardiit jne.
Parem vatsakese. Parema vatsakese (RV) väljutusfraktsiooni norm on ≥ 45%.
3 Südamekambrite mõõtmed
Südamekambrite suurus on parameeter, mis määratakse kodade või vatsakeste ülekoormuse välistamiseks või kinnitamiseks.
Vasak aatrium. Vasaku aatriumi (LA) läbimõõdu norm mm-des meestel on ≤ 40, naistel ≤ 38. Vasaku aatriumi läbimõõdu suurenemine võib viidata patsiendi südamepuudulikkusele. Lisaks LA läbimõõdule mõõdetakse ka selle mahtu. LA mahu norm meestel mm3 on ≤ 58, naistel ≤ 52. LA suurus suureneb kardiomüopaatiate, defektide korral mitraalklapp, arütmiad (südame rütmihäired), kaasasündinud südamerikked.
Parem aatrium. Parema aatriumi (RP) ja ka vasaku aatriumi puhul määratakse suurus (läbimõõt ja maht) ehhokardiograafia abil. Tavaliselt on PCB läbimõõt ≤ 44 mm. Parema aatriumi maht jagatakse kehapinnaga (BSA). Meeste puhul on normaalne suhe PP / PPT maht ≤ 39 ml / m2, naistel - ≤33 ml / m2. Parema aatriumi suurus võib suureneda parema südamepuudulikkuse korral. Pulmonaalne hüpertensioon, trombemboolia kopsuarteri, krooniline obstruktiivne kopsuhaigus ja muud haigused võivad põhjustada parema kodade puudulikkuse teket.
ECHO kardiograafia (südame ultraheli)
Vasak vatsakese. Vatsakeste jaoks on nende suuruse osas kasutusele võetud oma parameetrid. Kuna praktiseeriv arst on huvitatud funktsionaalne seisund vatsakesed süstolis ja diastolis, on vastavad näitajad. LV peamised mõõtmete näitajad:
- Diastoolne suurus millimeetrites (meestel) - ≤ 58, naistel - ≤ 52;
- Diastoolne suurus / PPT (mehed) - ≤ 30 mm / m2, naised - ≤ 31 mm / m2;
- Lõppdiastoolne maht (meestel) - ≤ 150 ml, naistel - ≤ 106 ml;
- End-diastoolne maht / PPT (mehed) - ≤ 74 ml / m2, naised - ≤61 ml / m2;
- Süstoolne suurus mm (meestel) - ≤ 40, naistel - ≤ 35;
- Lõppsüstoolne maht (meestel) - ≤ 61 ml, naistel - ≤ 42 ml;
- Lõppsüstoolne maht / PPT (mehed) - ≤ 31 ml / m2, naised - ≤ 24 ml / m2;
Diastoolse ja süstoolse mahu ja suuruse näitajad võivad suureneda müokardi haiguste, südamepuudulikkuse, samuti kaasasündinud ja omandatud südamedefektide korral.
Müokardi massi näitajad
LV-müokardi mass võib suureneda selle seinte paksenemisega (hüpertroofia). Hüpertroofia võib põhjustada mitmesugused haigused kardiovaskulaarsüsteem: arteriaalne hüpertensioon, mitraaldefektid, aordiklapp, hüpertroofiline kardiomüopaatia.
Parem vatsakese. Põhiläbimõõt - ≤ 41 mm;
Lõppdiastoolne maht (EDV) RV / BST (meestel) ≤ 87 ml / m2, naistel ≤ 74 ml / m2;
RV / PPT lõppsüstoolne maht (CSV) (meestel) - ≤ 44 ml / m2, naistel - 36 ml / m2;
RV seina paksus - ≤ 5 mm.
Interventrikulaarne vahesein. IVS paksus meestel mm - ≤ 10, naistel - ≤ 9;
4 ventiilid
Ehhokardiograafias klappide seisundi hindamiseks kasutatakse selliseid parameetreid nagu klapi pindala ja keskmine rõhugradient.
5 laeva
Südame veresooned
Kopsuarteri. Kopsuarteri (PA) läbimõõt - ≤ 21 mm, PA kiirenduse aeg - ≥110 ms. Anuma valendiku vähenemine näitab kopsuarteri stenoosi või patoloogilist ahenemist. Süstoolne rõhk ≤ 30 mm Hg, keskmine rõhk ≤ mm Hg; Rõhu tõus kopsuarteris, mis ületab lubatud piire, näitab pulmonaalse hüpertensiooni esinemist.
Inferior õõnesveen. Alumise õõnesveeni (IVC) läbimõõt - ≤ 21 mm; Alumise õõnesveeni läbimõõdu suurenemist võib täheldada parema aatriumi (RA) mahu olulise suurenemise ja selle kontraktiilse funktsiooni nõrgenemisega. See seisund võib tekkida parema atrioventrikulaarse ava kitsenemise ja trikuspidaalklapi (TC) puudulikkuse korral.
Teistest allikatest leiate üksikasjalikumat teavet ülejäänud ventiilide, suurte anumate kohta, samuti indikaatorite arvutusi. Siin on mõned neist, mis ülalpool puudusid:
- Väljutusfraktsioon Simpsoni järgi - norm ≥ 45%, Teicholzi järgi - ≥ 55%. Simpsoni meetodit kasutatakse sagedamini, kuna see on täpsem. Selle meetodi kohaselt jagatakse kogu LV õõnsus tinglikult teatud arvuks õhukesteks ketasteks. EchoCG operaator teeb mõõtmised süstoli ja diastoli lõpus. Teicholzi meetod väljutusfraktsiooni määramiseks on lihtsam, kuid kui LV-s on asünergilised tsoonid, on saadud andmed väljutusfraktsiooni kohta ebatäpsed.
- Normokineesi, hüperkineesi ja hüpokineesi mõiste. Selliseid näitajaid hinnatakse interventrikulaarse vaheseina ja LV tagumise seina amplituudi järgi. Tavaliselt on vatsakestevahelise vaheseina (IVS) vibratsioonid vahemikus 0,5-0,8 cm, LV tagaseina puhul - 0,9-1,4 cm Kui liikumisulatus on näidatud numbritest väiksem, räägivad need hüpokineesist . Liikumise puudumisel - akinees. Samuti on olemas düskineesia mõiste - negatiivse märgiga seinte liikumine. Hüperkineesi korral ületavad näitajad normaalväärtusi. Samuti võib esineda LV seinte asünkroonne liikumine, mis on sageli leitud intraventrikulaarse juhtivuse, kodade virvendusarütmia (AF), kunstliku südamestimulaatori rikkumise korral.
Südamelöögid: jõudlusnäitajad ja norm vanuse järgi
Vasaku vatsakese potentsiaali ülekaal: norm või patoloogia?
Saidi materjalide avaldamine teie lehel on võimalik ainult siis, kui määrate täieliku aktiivse lingi allikale
Südame vasaku vatsakese väljutusfraktsioon: normid, languse põhjused ja kõrge, kuidas suurendada
Mis on väljutusfraktsioon ja miks seda hinnata?
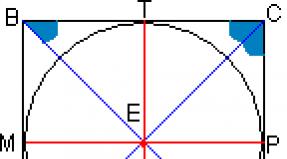
Südame väljutusfraktsioon (EF) on vasaku vatsakese (LV) poolt aordi luumenisse kontraktsiooni (süstooli) ajal väljutatava vere mahu mõõt. EF arvutatakse aordi väljutatud vere ja vasaku vatsakese veremahu suhte alusel selle lõõgastumise (diastoli) ajal. See tähendab, et kui vatsake on lõdvestunud, sisaldab see vasaku aatriumi verd (lõppdiastoolne maht - EDV) ja seejärel surub see kokkutõmbudes osa verest aordi luumenisse. See osa verest on väljutusfraktsioon, väljendatuna protsentides.
Vere väljutusfraktsioon on tehniliselt lihtsalt arvutatav väärtus, millel on üsna kõrge infosisaldus müokardi kontraktiilsuse kohta. Sellest väärtusest sõltub suuresti südameravimite väljakirjutamise vajadus, samuti määratakse kardiovaskulaarse puudulikkusega patsientide prognoos.
Mida lähemal on patsiendi LV väljutusfraktsioon normaalväärtustele, seda paremini tõmbub kokku tema süda ja seda soodsam on elu ja tervise prognoos. Kui väljutusfraktsioon on normist palju madalam, siis ei saa süda normaalselt kokku tõmbuda ja kogu keha verega varustada ning sel juhul tuleks südamelihast toetada ravimitega.
Kuidas arvutatakse väljutusfraktsioon?
Seda indikaatorit saab arvutada Teicholzi või Simpsoni valemi abil. Arvutamine toimub programmi abil, mis arvutab tulemuse automaatselt sõltuvalt vasaku vatsakese lõpp-süstoolsest ja diastoolsest mahust, samuti selle suurusest.
Simpsoni meetodi järgi tehtud arvutusi peetakse edukamaks, kuna Teicholzi sõnul ei pruugi kahemõõtmelise Echo-KG-ga uuringusse siseneda väikesed müokardi alad, millel on lokaalne kontraktiilsus, samas kui Simpsoni meetodi puhul suuremad lõigud. müokardist langevad ringi sektsiooni.
Hoolimata asjaolust, et vananenud seadmete puhul kasutatakse Teicholzi meetodit, eelistavad kaasaegsed ultrahelidiagnostika ruumid hinnata väljutusfraktsiooni Simpsoni meetodi abil. Muide, saadud tulemused võivad erineda - olenevalt meetodist väärtuste kaupa 10% piires.
Tavalised EF väärtused
Väljundfraktsiooni normaalväärtus on inimestel erinev ning sõltub ka seadmetest, millega uuring läbi viiakse, ja fraktsiooni arvutamise meetodist.
Keskmised väärtused on ligikaudu 50-60%, normi alumine piir Simpsoni valemi järgi ei ole väiksem kui 45%, Teicholzi valemi järgi - mitte vähem kui 55%. See protsent tähendab, et täpselt sellise koguse verd ühe südamelöögiga peab süda suruma aordi valendikusse, et tagada piisav hapniku kohaletoimetamine siseorganitesse.
35–40% räägib tähelepanuta jäetud südamepuudulikkusest, isegi madalamad väärtused on täis mööduvaid tagajärgi.
Vastsündinute lastel on EF vähemalt 60%, peamiselt 60–80%, saavutades järk-järgult tavaliste normaalväärtuste kasvades.
Normist kõrvalekalletest esineb sagedamini kui suurenenud väljutusfraktsioonil selle väärtuse langus erinevate haiguste tõttu.
Kui indikaator väheneb, tähendab see, et südamelihas ei saa piisavalt kokku tõmbuda, mille tagajärjel väheneb väljutatava vere maht ning siseorganid ja eelkõige aju saavad vähem hapnikku.
Mõnikord võib ehhokardioskoopia tulemusel näha, et EF väärtus on kõrgem kui keskmised väärtused (60% või rohkem). Reeglina on sellistel juhtudel näitaja mitte rohkem kui 80%, kuna vasaku vatsakese suurem veremaht on tingitud füsioloogilised omadused ei saa aordi väljutada.
Reeglina täheldatakse kõrget EF-i tervetel inimestel muude kardioloogiliste patoloogiate puudumisel, samuti treenitud südamelihasega sportlastel, kui süda tõmbub kokku iga löögiga suurema jõuga kui tavalisel inimesel ja väljutab suurema protsendi. selles sisalduvast verest aordi.
Lisaks, kui patsiendil on LV müokardi hüpertroofia hüpertroofilise kardiomüopaatia ilminguna või arteriaalne hüpertensioon, suurenenud väljutusfraktsioon võib viidata sellele, et südamelihas suudab siiski kompenseerida algavat südamepuudulikkust ja püüab aordi võimalikult palju verd väljutada. Südamepuudulikkuse progresseerumisel väheneb EF järk-järgult, seetõttu on kliiniliselt väljendunud CHF-iga patsientidel väga oluline ehhokardioskoopia läbiviimine dünaamiliselt, et EF-i langust mitte vahele jätta.
Südame väljutusfraktsiooni vähenemise põhjused
Müokardi süstoolse (kontraktiilse) funktsiooni rikkumise peamine põhjus on kroonilise südamepuudulikkuse (CHF) tekkimine. CHF tekib ja progresseerub omakorda selliste haiguste tõttu nagu:
- Südame isheemiatõbi - verevoolu vähenemine koronaararterite kaudu, mis varustavad südamelihast ise hapnikuga;
- Müokardiinfarkti edasilükkamine, eriti laiaulatuslik ja transmuraalne (ulatuslik), samuti korduv, mille tagajärjel asenduvad südame normaalsed lihasrakud pärast infarkti armkoega, millel puudub kokkutõmbumisvõime - infarktijärgne kardioskleroos moodustub (in EKG kirjeldus võib vaadelda kui PEAKSi akronüümi),
Müokardiinfarkti tõttu vähenenud väljutusfraktsioon (b). Südamelihase kahjustatud piirkonnad ei saa kokku tõmbuda
Enamik levinud põhjus Südame väljundi vähenemine on ägedad või edasilükatud müokardiinfarktid, millega kaasneb vasaku vatsakese müokardi globaalse või lokaalse kontraktiilsuse vähenemine.
Vähenenud väljutusfraktsiooni sümptomid
Kõik sümptomid, mida võib kahtlustada südame kontraktiilse funktsiooni vähenemises, on tingitud CHF-ist. Seetõttu tuleb selle haiguse sümptomatoloogia esile.
Ultrahelidiagnostika praktiseerivate arstide tähelepanekute kohaselt täheldatakse aga sageli järgmist - väljendunud südamepuudulikkuse tunnustega patsientidel jääb väljutusfraktsiooni indikaator normaalsesse vahemikku, samas kui neil, kellel pole ilmseid sümptomeid, on väljutusfraktsiooni indikaator. oluliselt vähenenud. Seetõttu peavad südamehaigustega patsiendid vaatamata sümptomite puudumisele läbima ehhokardioskoopia vähemalt kord aastas.
Niisiis, sümptomid, mis võimaldavad kahtlustada müokardi kontraktiilsuse rikkumist, on järgmised:
- õhupuuduse hood rahuolekus või füüsilise koormuse ajal, samuti lamavas asendis, eriti öösel,
- Koormus, mis provotseerib õhupuuduse tekkimist, võib olla erinev - alates märkimisväärsest, näiteks pikkade vahemaade jalgsi kõndimisest (haige), kuni minimaalse igapäevase tegevuseni, kui patsiendil on raske teha lihtsamaid manipuleerimisi - toiduvalmistamist, paelte sidumine, kõrvaltuppa kõndimine jne. d,
- Nõrkus, väsimus, pearinglus, mõnikord teadvusekaotus – kõik see näitab, et skeletilihased ja aju saavad vähe verd,
- Turse näol, jalgadel ja jalgadel ning rasketel juhtudel - keha siseõõnsustes ja kogu kehas (anasarka), mis on tingitud vereringe häiretest nahaaluse rasva veresoonte kaudu, kus tekib vedelikupeetus;
- Valu kõhu paremas pooles, kõhu mahu suurenemine vedelikupeetuse tõttu kõhuõõnde(astsiit) - tekib maksa veresoonte venoosse staasi tagajärjel ja pikaajaline stagnatsioon võib põhjustada südame (südame) maksatsirroosi.
Nõuetekohase ravi puudumisel süstoolne düsfunktsioon müokardiga, sellised sümptomid progresseeruvad, suurenevad ja on patsiendil üha raskemini talutavad, seetõttu tuleks nendest kasvõi ühe ilmnemisel pöörduda üldarsti või kardioloogi poole.
Millal on vaja ravi vähendada väljutusfraktsiooniga?
Muidugi ei paku ükski arst teile südame ultraheliga saadud madalat ravi. Esiteks peab arst tuvastama vähenenud EF põhjuse ja seejärel määrama põhjusliku haiguse ravi. Sõltuvalt sellest võib ravi erineda, näiteks nitroglütseriini preparaatide võtmine isheemiline haigus, südamedefektide kirurgiline korrigeerimine, hüpertensiooni antihüpertensiivsed ravimid jne. Patsiendi jaoks on oluline mõista, et väljutusfraktsiooni vähenemine tähendab, et südamepuudulikkus tõesti areneb ja tuleb järgida arsti soovitusi. kaua ja hoolikalt.
Kuidas suurendada vähendatud väljutusfraktsiooni?
Lisaks põhjuslikku haigust mõjutavatele ravimitele määratakse patsiendile ravimid, mis võivad parandada müokardi kontraktiilsust. Nende hulka kuuluvad südameglükosiidid (digoksiin, strofantiin, korglikoon). Neid määrab aga rangelt raviarst ja nende sõltumatu kontrollimatu kasutamine on vastuvõetamatu, kuna võib tekkida mürgistus - glükosiidne mürgistus.
Südame ülekoormamise vältimiseks mahuga, see tähendab liigse vedelikuga, tuleb järgida dieeti, mille puhul on lauasoola piirang 1,5 g päevas ja joodav vedeliku kogus kuni 1,5 liitrit päevas. Edukalt kasutatakse ka diureetikume (diureetikume) - diakarb, diuver, veroshpiron, indapamiid, torasemiid jne.
Südame ja veresoonte kaitsmiseks seestpoolt kasutatakse nn organoprotektiivsete omadustega ravimeid - AKE inhibiitorid... Nende hulka kuuluvad enalapriil (Enap, Enam), perindopriil (prestarium, prestans), lisinopriil, kaptopriil (Capoten). Samuti on sarnaste omadustega ravimite hulgas laialt levinud ARA II inhibiitorid - losartaan (Lorista, Lozap), valsartaan (Valz) jne.
Ravirežiim valitakse alati individuaalselt, kuid patsient peab olema valmis selleks, et väljutusfraktsioon ei normaliseeru kohe ja sümptomid võivad häirida veel mõnda aega pärast ravi algust.
Mõnel juhul on CHF-i arengut põhjustanud haiguse ravimiseks ainus meetod kirurgiline. Vajalikuks võivad osutuda toimingud ventiilide vahetamiseks, stentide või koronaarsuntide paigaldamiseks, südamestimulaatori paigaldamiseks jne.
Äärmiselt väikese väljutusfraktsiooniga raske südamepuudulikkuse (III-IV funktsionaalklass) korral võib aga operatsioon olla vastunäidustatud. Näiteks mitraalklapi asendamise vastunäidustuseks on EF-i vähenemine alla 20% ja südamestimulaatori implanteerimine - alla 35%. Sellegipoolest ilmnevad operatsioonide vastunäidustused südamekirurgi silmast silma läbivaatusel.
Profülaktika
Profülaktiline keskendumine madala väljutusfraktsiooniga seotud südame-veresoonkonna haiguste ennetamisele jääb eriti aktuaalseks tänapäeva ebasoodsas keskkonnas, arvuti taga istuva eluviisi ja ebatervisliku toidu söömise ajastul.
Isegi selle põhjal võime öelda, et sagedane vaba aja veetmine väljaspool linna, tervisliku toitumise, piisav füüsiline aktiivsus (kõndimine, kerge sörkjooks, võimlemine, võimlemine), halbadest harjumustest loobumine - see kõik on südame-veresoonkonna süsteemi pikaajalise ja korrektse toimimise võti normaalse kontraktiilsuse ja südamelihase sobivusega.
Indikaatori sümptomid, mis ületavad normi piire, ravi põhimõtted ja prognoos.
Väljutusfraktsioon (EF) on insuldi mahu (südamelihase ühel kontraktsioonil aordi sisenev veri) ja vatsakese lõpp-diastoolse mahu suhe (relaksatsiooniperioodil õõnsusse kogunev veri või müokardi diastool). See väärtus korrutatakse 100% -ga ja saadakse lõplik väärtus. See tähendab, et see on vere protsent, mis süstoli ajal vatsakese välja surub, selles sisalduva vedeliku kogumahust.
Indikaatori arvutab arvuti südamekambrite ultraheliuuringu (ehhokardiograafia või ultraheli) käigus. Seda kasutatakse ainult vasaku vatsakese jaoks ja see peegeldab otseselt selle võimet täita oma funktsiooni, st tagada piisav verevool kogu kehas.
Füsioloogilise puhkuse tingimustes loetakse EF normaalväärtuseks 50–75%, tervetel inimestel tõuseb see füüsilise koormuse korral 80–85%. Edasist suurenemist ei toimu, kuna müokard ei saa kogu verd vatsakeste õõnsusest väljutada, mis viib südameseiskumiseni.
Meditsiinilises plaanis hinnatakse ainult indikaatori langust - see on üks peamisi kriteeriume südame töövõime languse kujunemisel, mis on märk kontraktiilsest müokardi puudulikkusest. Seda tõendab EF väärtus alla 45%.
Selline puudulikkus kujutab endast suurt ohtu elule – organite vähene verevarustus häirib nende tööd, mis lõppeb hulgiorgani talitlushäirega ja selle tagajärjel patsiendi surmaga.
Arvestades, et vasaku vatsakese väljutusmahu vähenemise põhjuseks on selle süstoolne puudulikkus (paljude südame ja veresoonte krooniliste patoloogiate tagajärg), on seda seisundit võimatu täielikult ravida. Ravi viiakse läbi, mis toetab müokardit ja on suunatud seisundi stabiliseerimisele ühel tasemel.
Madala väljutusfraktsiooniga patsientide ravi jälgimise ja valiku eest vastutavad kardioloogid ja terapeudid. Teatud tingimustel võib vaja minna veresoonte või endovaskulaarkirurgi abi.
Indikaatori omadused
- Väljutusfraktsioon ei sõltu inimese soost.
- Vanusega täheldatakse indikaatori füsioloogilist langust.
- Madal väljutusfraktsioon võib olla individuaalne norm, kuid alla 45% peetakse alati patoloogiliseks.
- Kõigil tervetel inimestel on väärtuse tõus koos südame löögisageduse ja vererõhu tõusuga.
- Indikaatori normiks radionukleiinangiograafiaga mõõtmiste tegemisel loetakse 45–65%.
- Mõõtmiseks kasutage Simpsoni või Teicholzi valemeid, normaalväärtused, olenevalt kasutatavast meetodist, kõikuvad kuni 10%.
- Kriitiline vähenemise tase 35% või vähem on märk pöördumatutest muutustest müokardi kudedes.
- Esimestel eluaastatel lastele on iseloomulikud kõrgemad määrad 60–80%.
- Indikaatorit kasutatakse patsientide mis tahes südame-veresoonkonna haiguste prognoosi määramiseks.
Indikaatori languse põhjused
Mis tahes haiguse algstaadiumis jääb väljutusfraktsioon normaalseks, kuna müokardis arenevad kohanemisprotsessid (lihaskihi paksenemine, suurenenud töö, väikeste veresoonte ümberstruktureerimine). Haiguse progresseerumisel ammenduvad südame võimed, lihaskiudude kontraktiilsus rikutakse ja väljutatud vere maht väheneb.
Kõik mõjud ja haigused, millel on müokardile negatiivne mõju, põhjustavad selliseid rikkumisi.
Äge müokardiinfarkt
Cicatricial muutused südamekoes (kardioskleroos)
Isheemia valutu vorm
Tahhü ja bradüarütmia
Ventrikulaarse seina aneurüsm
Endokardiit (muutused sisemises limaskestas)
Perikardiit (bursa haigus)
Normaalse struktuuri või defektide kaasasündinud häired (õige asukoha rikkumine, aordi valendiku oluline vähenemine, patoloogiline seos suurte veresoonte vahel)
Aordi mis tahes osa aneurüsm
Aortoarteriit (aordi seinte ja selle harude kahjustused oma immuunsuse rakkude poolt)
Kopsu trombemboolia
Suhkurtõbi ja glükoosi imendumise häire
Neerupealiste, kõhunäärme hormoonaktiivsed kasvajad (feokromotsütoom, kartsinoid)
Stimuleerivad narkootilised ained
Indikaatori languse sümptomid
Madal väljutusfraktsioon on südamepuudulikkuse üks peamisi kriteeriume, seetõttu on patsiendid sunnitud oluliselt piirama oma tööd ja füüsilist aktiivsust. Sageli põhjustavad isegi lihtsad majapidamistööd olukorra halvenemise, mistõttu veedate suurema osa ajast voodis istudes või lamades.
Indikaatori languse ilmingud jagunevad esinemissageduse järgi kõige sagedasemast haruldasemani:
- märkimisväärne jõu ja väsimuse kaotus tavapärasest stressist;
- hingamise rikkumine sageduse suurenemise tüübi järgi kuni lämbumishoogudeni;
- hingamisprobleemid halvenevad lamades;
- kollaptoidsed seisundid ja teadvusekaotus;
- nägemise muutused (silmade tumenemine, "kärbsed");
- valu sündroom erineva intensiivsusega südame projektsioonis;
- südame kontraktsioonide arvu suurenemine;
- jalgade ja jalgade turse;
- vedeliku kogunemine rinnus ja kõhus;
- maksa suuruse järkjärguline suurenemine;
- progresseeruv kaalulangus;
- koordinatsiooni- ja kõnnakuhäirete episoodid;
- jäsemete tundlikkuse ja aktiivse liikuvuse perioodiline vähenemine;
- ebamugavustunne, mõõdukas valu sündroom kõhu projektsioonis;
- ebastabiilne väljaheide;
- iiveldushood;
- verega segatud oksendamine;
- veri väljaheites.
Ravi indikaatori langusega
Väljatõmbefraktsioon alla 45% on südamelihase funktsionaalsuse muutuste tagajärg põhihaiguse põhjuse progresseerumise taustal. Indikaatori langus on märk pöördumatutest muutustest müokardi kudedes ja täieliku paranemise võimalus ei tule kõne allagi. Kõik ravimeetmed on suunatud patoloogiliste muutuste stabiliseerimisele nende varases staadiumis ja patsiendi elukvaliteedi parandamisele hilisemas staadiumis.
Ravi kompleks sisaldab:
- peamise patoloogilise protsessi korrigeerimine;
- vasaku vatsakese puudulikkuse ravi.
See artikkel on otseselt pühendatud vasaku vatsakese väljutusfraktsioonile ja selle rikkumise tüüpidele, seetõttu keskendume edaspidi ainult sellele ravi osale.
Südame väljutusfraktsioon
Inge Elder ei eksinud, kui soovitas 1950. aastatel kasutada ultraheliuuringut inimorganite pildistamiseks. Tänapäeval on sellel meetodil oluline ja mõnikord ka võtmeroll südamehaiguste diagnoosimisel. Räägime selle näitajate dekodeerimisest.
1 Oluline diagnostikameetod
Südame ultraheliuuring
Kardiovaskulaarsüsteemi ehhokardiograafiline uuring on väga oluline ja pealegi üsna taskukohane diagnostiline meetod. Mõnel juhul on meetod "kuldstandard", mis võimaldab teil kontrollida konkreetset diagnoosi. Lisaks võimaldab meetod tuvastada varjatud südamepuudulikkust, mis ei avaldu intensiivse füüsilise koormuse ajal. Ehhokardiograafilised (normaalsed) näidud võivad olenevalt allikast veidi erineda. Tutvustame Ameerika ehhokardiograafia assotsiatsiooni ja Euroopa südame-veresoonkonna kuvamise assotsiatsiooni pakutud juhiseid alates 2015. aastast.
2 Väljatõmbefraktsioon
Terve väljutusfraktsioon ja patoloogiline (alla 45%)
Väljutusfraktsioonil (EF) on suur diagnostiline väärtus, kuna see võimaldab hinnata LV ja parema vatsakese süstoolset funktsiooni. Väljutusfraktsioon on protsent veremahust, mis väljutatakse süstolifaasis paremast ja vasakust vatsakesest veresoontesse. Kui näiteks 100 ml verest on veresoontesse sattunud 65 ml verd, on see protsendina 65%.
Vasak vatsakese. Vasaku vatsakese väljutusfraktsiooni norm meestel on ≥ 52%, naistel - ≥ 54%. Lisaks LV väljutusfraktsioonile määratakse ka LV lühenemisfraktsiooni indikaator, mis kajastab selle pumpamise olekut (kontratiilne funktsioon). Vasaku vatsakese lühenemisfraktsiooni (FU) norm on ≥ 25%.
Madalat vasaku vatsakese väljutusfraktsiooni võib täheldada reumaatilise südamehaiguse, dilateeritud kardiomüopaatia, müokardiidi, müokardiinfarkti ja muude südamepuudulikkuse (südamelihase nõrkuse) tekkeni viivate seisundite korral. Vasaku vatsakese FU vähenemine on LV südamepuudulikkuse märk. Vasaku vatsakese FU väheneb südamehaiguste korral, mis põhjustavad südamepuudulikkust - müokardiinfarkt, südamerikked, müokardiit jne.
Parem vatsakese. Parema vatsakese (RV) väljutusfraktsiooni norm on ≥ 45%.
3 Südamekambrite mõõtmed
Südamekambrite suurus on parameeter, mis määratakse kodade või vatsakeste ülekoormuse välistamiseks või kinnitamiseks.
Vasak aatrium. Vasaku aatriumi (LA) läbimõõdu norm mm-des meestel on ≤ 40, naistel ≤ 38. Vasaku aatriumi läbimõõdu suurenemine võib viidata patsiendi südamepuudulikkusele. Lisaks LA läbimõõdule mõõdetakse ka selle mahtu. LA mahu norm meestel mm3 on ≤ 58, naistel ≤ 52. LA suurus suureneb kardiomüopaatiate, mitraalklapi defektide, arütmiate (südame rütmihäired), kaasasündinud südamerikke korral.
Parem aatrium. Parema aatriumi (RP) ja ka vasaku aatriumi puhul määratakse suurus (läbimõõt ja maht) ehhokardiograafia abil. Tavaliselt on PCB läbimõõt ≤ 44 mm. Parema aatriumi maht jagatakse kehapinnaga (BSA). Meeste puhul on normaalne suhe PP / PPT maht ≤ 39 ml / m2, naistel - ≤33 ml / m2. Parema aatriumi suurus võib suureneda parema südamepuudulikkuse korral. Kopsuhüpertensioon, kopsuemboolia, krooniline obstruktiivne kopsuhaigus ja muud haigused võivad põhjustada parema aatriumi puudulikkust.
ECHO kardiograafia (südame ultraheli)
Vasak vatsakese. Vatsakeste jaoks on nende suuruse osas kasutusele võetud oma parameetrid. Kuna praktiseeriv arst on huvitatud vatsakeste funktsionaalsest seisundist süstolis ja diastolis, on vastavad näitajad olemas. LV peamised mõõtmete näitajad:
- Diastoolne suurus millimeetrites (meestel) - ≤ 58, naistel - ≤ 52;
- Diastoolne suurus / PPT (mehed) - ≤ 30 mm / m2, naised - ≤ 31 mm / m2;
- Lõppdiastoolne maht (meestel) - ≤ 150 ml, naistel - ≤ 106 ml;
- End-diastoolne maht / PPT (mehed) - ≤ 74 ml / m2, naised - ≤61 ml / m2;
- Süstoolne suurus mm (meestel) - ≤ 40, naistel - ≤ 35;
- Lõppsüstoolne maht (meestel) - ≤ 61 ml, naistel - ≤ 42 ml;
- Lõppsüstoolne maht / PPT (mehed) - ≤ 31 ml / m2, naised - ≤ 24 ml / m2;
Diastoolse ja süstoolse mahu ja suuruse näitajad võivad suureneda müokardi haiguste, südamepuudulikkuse, samuti kaasasündinud ja omandatud südamedefektide korral.
Müokardi massi näitajad
LV-müokardi mass võib suureneda selle seinte paksenemisega (hüpertroofia). Hüpertroofia põhjuseks võivad olla mitmesugused kardiovaskulaarsüsteemi haigused: arteriaalne hüpertensioon, mitraal- ja aordiklapi defektid, hüpertroofiline kardiomüopaatia.
Parem vatsakese. Põhiläbimõõt - ≤ 41 mm;
Lõppdiastoolne maht (EDV) RV / BST (meestel) ≤ 87 ml / m2, naistel ≤ 74 ml / m2;
RV / PPT lõppsüstoolne maht (CSV) (meestel) - ≤ 44 ml / m2, naistel - 36 ml / m2;
RV seina paksus - ≤ 5 mm.
Interventrikulaarne vahesein. IVS paksus meestel mm - ≤ 10, naistel - ≤ 9;
4 ventiilid
Ehhokardiograafias klappide seisundi hindamiseks kasutatakse selliseid parameetreid nagu klapi pindala ja keskmine rõhugradient.
5 laeva
Südame veresooned
Kopsuarteri. Kopsuarteri (PA) läbimõõt - ≤ 21 mm, PA kiirenduse aeg - ≥110 ms. Anuma valendiku vähenemine näitab kopsuarteri stenoosi või patoloogilist ahenemist. Süstoolne rõhk ≤ 30 mm Hg, keskmine rõhk ≤ mm Hg; Rõhu tõus kopsuarteris, mis ületab lubatud piire, näitab pulmonaalse hüpertensiooni esinemist.
Inferior õõnesveen. Alumise õõnesveeni (IVC) läbimõõt - ≤ 21 mm; Alumise õõnesveeni läbimõõdu suurenemist võib täheldada parema aatriumi (RA) mahu olulise suurenemise ja selle kontraktiilse funktsiooni nõrgenemisega. See seisund võib tekkida parema atrioventrikulaarse ava kitsenemise ja trikuspidaalklapi (TC) puudulikkuse korral.
Teistest allikatest leiate üksikasjalikumat teavet ülejäänud ventiilide, suurte anumate kohta, samuti indikaatorite arvutusi. Siin on mõned neist, mis ülalpool puudusid:
- Väljutusfraktsioon Simpsoni järgi - norm ≥ 45%, Teicholzi järgi - ≥ 55%. Simpsoni meetodit kasutatakse sagedamini, kuna see on täpsem. Selle meetodi kohaselt jagatakse kogu LV õõnsus tinglikult teatud arvuks õhukesteks ketasteks. EchoCG operaator teeb mõõtmised süstoli ja diastoli lõpus. Teicholzi meetod väljutusfraktsiooni määramiseks on lihtsam, kuid kui LV-s on asünergilised tsoonid, on saadud andmed väljutusfraktsiooni kohta ebatäpsed.
- Normokineesi, hüperkineesi ja hüpokineesi mõiste. Selliseid näitajaid hinnatakse interventrikulaarse vaheseina ja LV tagumise seina amplituudi järgi. Tavaliselt on vatsakestevahelise vaheseina (IVS) vibratsioonid vahemikus 0,5-0,8 cm, LV tagaseina puhul - 0,9-1,4 cm Kui liikumisulatus on näidatud numbritest väiksem, räägivad need hüpokineesist . Liikumise puudumisel - akinees. Samuti on olemas düskineesia mõiste - negatiivse märgiga seinte liikumine. Hüperkineesi korral ületavad näitajad normaalväärtusi. Samuti võib esineda LV seinte asünkroonne liikumine, mis on sageli leitud intraventrikulaarse juhtivuse, kodade virvendusarütmia (AF), kunstliku südamestimulaatori rikkumise korral.
Südame väljund: kõrvalekallete kiirus ja põhjused
Kui patsient saab analüüsitulemused, püüab ta ise välja mõelda, mida iga saadud väärtus tähendab, kui kriitiline on kõrvalekalle normist. Oluline diagnostiline väärtus on südame minutimahu indikaator, mille sagedus näitab piisavat aordi väljutatud vere hulka ning kõrvalekalle eelseisvast südamepuudulikkusest.
Südame väljutusfraktsiooni hindamine
Kui patsient tuleb kliinikusse südamevalu kaebustega, määrab arst täieliku diagnoosi. Patsient, kes selle probleemiga esimest korda kokku puutub, ei pruugi aru saada, mida kõik terminid tähendavad, millal teatud parameetreid suurendatakse või vähendatakse, kuidas neid arvutatakse.
Südame väljutusfraktsioon määratakse järgmiste patsiendi kaebustega:
Soovituslik arsti jaoks on biokeemiline analüüs veri ja elektrokardiogramm. Kui saadud andmetest ei piisa, tehakse ultraheli, elektrokardiogrammi Holteri monitooring, veloergomeetria.
Väljutusfraktsioon määratakse järgmiste südameuuringutega:
- isotoopide ventrikulograafia;
- radiopaakne ventrikulograafia.
Väljutusfraktsioon ei ole raskesti analüüsitav näitaja, andmeid näitab ka kõige lihtsam ultraheliaparaat. Selle tulemusena saab arst andmed, mis näitavad, kui tõhusalt süda iga südamelöögiga töötab. Iga kokkutõmbumise ajal väljutatakse teatud protsent verest vatsakesest anumatesse. Seda mahtu tähistatakse väljutusfraktsiooniga. Kui 100 ml verest vatsakeses viidi aordi 60 cm, siis südame väljund oli 60%.
Vasaku vatsakese tööd peetakse soovituslikuks, kuna südamelihase vasakpoolsest küljest siseneb veri süsteemsesse vereringesse. Kui vasaku vatsakese töös tõrkeid õigeaegselt ei tuvastata, on oht saada südamepuudulikkus. Südame väljundvõimsuse vähenemine näitab, et süda ei suuda täisvõimsusel kokku tõmbuda, mistõttu keha ei varustata vajaliku koguse verega. Sel juhul toetatakse südant ravimitega.
Arvutamiseks kasutatakse järgmist valemit: korrutage löögimaht südame löögisagedusega. Tulemus näitab, kui palju verd süda 1 minuti jooksul välja surub. Keskmine maht on 5,5 liitrit.
Südame väljundi arvutamise valemid on nimetatud.
- Teicholzi valem. Arvutuse teostab automaatselt programm, millesse sisestatakse andmed vasaku vatsakese lõppsüstoolse ja diastoolse mahu kohta. Tähtis on ka elundi suurus.
- Simpsoni valem. Peamine erinevus seisneb võimaluses sattuda müokardi kõigi sektsioonide ümbermõõdu sisselõikesse. Uuring on paljastavam, see nõuab kaasaegseid seadmeid.
Kahe erineva valemi abil saadud andmed võivad erineda 10%. Andmed on soovituslikud südame-veresoonkonna süsteemi mis tahes haiguse diagnoosimiseks.
Olulised nüansid südame väljundi protsendi mõõtmisel:
- tulemust ei mõjuta inimese sugu;
- mida vanem inimene, seda madalam on näitaja määr;
- patoloogilist seisundit peetakse näitajaks alla 45%;
- indikaatori langus alla 35% põhjustab pöördumatuid tagajärgi;
- vähendatud määr võib olla individuaalne tunnus (kuid mitte madalam kui 45%);
- indikaator tõuseb koos hüpertensiooniga;
- paaril esimesel eluaastal ületab lastel väljutusmäär normi (60-80%).
Tavalised EF väärtused
Tavaliselt liigub vasaku vatsakese kaudu rohkem verd, sõltumata sellest, kas süda on parasjagu koormatud või puhkeasendis. Südame väljundi protsendi määramine võimaldab õigeaegselt diagnoosida südamepuudulikkust.
Südame väljutusfraktsiooni normaalväärtused
Südame väljundsagedus on 55-70%, 40-55% loetakse vähendatud indikaatoriks. Kui indikaator langeb alla 40%, diagnoositakse südamepuudulikkus, indikaator alla 35% näitab, et lähiajal on võimalik pöördumatu, eluohtlik südamepuudulikkus.
Normi ületamine on haruldane, kuna süda ei suuda füüsiliselt väljutada aordi rohkem veremahtu, kui see peaks olema. Näitaja ulatub 80% -ni treenitud inimestel, eriti sportlastel, tervislikku ja aktiivset eluviisi juhtivatel inimestel.
Südame väljundi suurenemine võib viidata müokardi hüpertroofiale. Sel hetkel püüab vasak vatsake kompenseerida esialgne etapp südamepuudulikkus ja surub verd suurema jõuga.
Isegi kui keha ei mõjuta välised ärritavad tegurid, on garanteeritud, et iga kokkutõmbumisega väljutatakse 50% verest. Kui inimene on oma tervise pärast mures, siis pärast 40. eluaastat on soovitatav läbida iga-aastane kardioloogi kontroll.
Määratud teraapia õigsus sõltub ka individuaalse läve määramisest. Ebapiisav kogus töödeldud verd põhjustab tarnitud hapniku puudust kõigis elundites, sealhulgas ajus.
Järgmised patoloogiad põhjustavad südame väljundi taseme langust:
- südameisheemia;
- müokardiinfarkt;
- südame rütmihäired (arütmia, tahhükardia);
- kardiomüopaatia.
Iga südamelihase patoloogia mõjutab vatsakese tööd omal moel. Südame isheemiatõve korral verevool väheneb, pärast infarkti on lihased kaetud armidega, mis ei saa kokku tõmbuda. Rütmi rikkumine põhjustab juhtivuse halvenemist, südame kiiret halvenemist ja kardiomüopaatia põhjustab lihaste suuruse suurenemist.
Iga haiguse algfaasis ei muutu väljutusfraktsioon palju. Südamelihas kohaneb uute tingimustega, lihaskiht kasvab, väike veresooned... Järk-järgult ammenduvad südame võimalused, lihaskiud nõrgenevad, imendunud vere maht väheneb.
Muud südame väljundit vähendavad haigused:
- stenokardia;
- hüpertensioon;
- vatsakese seina aneurüsm;
- nakkus- ja põletikulised haigused (perikardiit, müokardiit, endokardiit);
- müokardi düstroofia;
- kardiomüopaatia;
- kaasasündinud patoloogiad, elundi struktuuri rikkumine;
- vaskuliit;
- veresoonte patoloogia;
- hormonaalsed häired kehas;
- diabeet;
- ülekaalulisus;
- näärmete kasvajad;
- joove.
Madal väljutusfraktsioon viitab tõsistele südamehäiretele. Pärast diagnoosi saamist peab patsient oma elustiili uuesti läbi vaatama, et välistada ülemäärane stress südamele. Seisundi halvenemine võib põhjustada emotsionaalset stressi.
Patsient kaebab järgmiste sümptomite üle:
- suurenenud väsimus, nõrkus;
- lämbumistunde tekkimine;
- hingamishäired;
- teil on lamades hingamisraskusi;
- nägemispuue;
- teadvusekaotus;
- südamevalu;
- suurenenud südame löögisagedus;
- alajäsemete turse.
Kaugelearenenud staadiumides ja sekundaarsete haiguste tekkega ilmnevad järgmised sümptomid:
- jäsemete tundlikkuse vähenemine;
- maksa suurenemine;
- koordineerimise puudumine;
- kaalu kaotama;
- iiveldus, oksendamine, veri väljaheites;
- kõhuvalu;
- vedeliku kogunemine kopsudesse ja kõhuõõnde.
Isegi kui sümptomid puuduvad, ei tähenda see, et inimene ei põe südamepuudulikkust. Seevastu ülaltoodud väljendunud sümptomid ei põhjusta alati südame väljundi protsendi vähenemist.
Ultraheli - normid ja dekodeerimine
Südame ultraheliuuring
Ultraheliuuring annab mitmeid näitajaid, mille järgi arst hindab südamelihase seisundit, eriti vasaku vatsakese toimimist.
- Südame väljund, norm on 55-60%;
- Parema kambri aatriumi suurus, norm on 2,7-4,5 cm;
- Aordi läbimõõt, norm 2,1-4,1 cm;
- Vasaku kambri aatriumi suurus, norm on 1,9-4 cm;
- Löögi maht, normasm.
Oluline on hinnata mitte iga näitajat eraldi, vaid üldist kliiniline pilt... Kui normist kõrvalekalle esineb ainult ühe näitaja suuremas või väiksemas suunas, on põhjuse väljaselgitamiseks vaja täiendavaid uuringuid.
Kohe pärast ultraheliuuringu tulemuste saamist ja südame väljundi vähendatud protsendi määramist ei saa arst määrata raviplaani ega määrata ravimeid. Tegeleda tuleks patoloogia põhjusega, mitte väljutusfraktsiooni vähenemise sümptomitega.
Ravi valitakse pärast täielikku diagnoosimist, haiguse ja selle staadiumi määratlust. Mõnel juhul on see ravimteraapia, mõnikord operatsioon.
Esiteks on ette nähtud ravimid, mille eesmärk on kõrvaldada vähenenud väljutusfraktsiooni algpõhjus. Kohustuslik ravipunkt on müokardi kontraktiilsust suurendavate ravimite (südameglükosiidid) tarbimine. Annuse ja ravi kestuse valib arst analüüsitulemuste põhjal, kontrollimatu tarbimine võib põhjustada glükosiidmürgistuse.
Südamepuudulikkust ei ravita ainult pillidega. Patsient peab kontrollima joomise režiimi, päevane joodava vedeliku kogus ei tohi ületada 2 liitrit. Sool tuleb dieedist eemaldada. Lisaks on ette nähtud diureetikumid, beetablokaatorid, AKE inhibiitorid, digoksiin. Seda seisundit aitavad leevendada ravimid, mis vähendavad südame hapnikuvajadust.
Kaasaegsed kirurgilised meetodid taastavad verevoolu isheemilise haiguse korral ja kõrvaldavad rasked südamerikked. Arütmia vastu saab paigaldada tehissüdame draiveri. Operatsiooni ei tehta, kui südame väljundi protsent langeb alla 20%.
Profülaktika
Ennetavad meetmed on suunatud südame-veresoonkonna süsteemi seisundi parandamisele.
- Aktiivne elustiil.
- Sporditegevus.
- Õige toitumine.
- Halbade harjumuste tagasilükkamine.
- Vaba aeg väljas.
- Vabanemine stressist.
Ebanormaalse väljutusfraktsiooni põhjused ja ravimeetodid
Südame väljutusfraktsioon (EF) on väärtus, mis määrab südame efektiivsuse. Põhimõtteliselt iseloomustab seda indikaatorit vere hulk, mis kontraktsiooniperioodil surutakse vasaku vatsakese poolt aordi ruumi. Rahulikus olekus sisaldab vatsake sees vasaku aatriumi verd, kokkutõmbumise hetkel viskab see osa sellest veresoontesse. Vasaku vatsakese väljutusfraktsioon on protsentuaalne suhe aordi väljutatavast verest ja vasaku vatsakese mahust pingevabas olekus. Väljutatud vere mahtu, väljendatuna protsentides, nimetatakse väljutusfraktsiooniks.
Selline kontseptsioon nagu väljutusfraktsioon määrab vasaku vatsakese funktsionaalsuse, kuna see viskab verd süsteemsesse vereringesse. Väljutusfraktsiooni vähenemisega areneb südamepuudulikkus.
Näidustused väljutusfraktsioonide uuringute määramiseks võivad olla patsiendi kaebused:
- südamevalu;
- valu rinnus;
- katkestused südametegevuses;
- tahhükardia;
- minestamine ja pearinglus;
- nõrkus;
- vähenenud jõudlus;
- jäsemete turse.
Esmalt määratakse reeglina elektrokardiogramm ja vereanalüüs, seejärel saab määrata elektrokardiogrammi Holteri monitooringu, veloergomeetria ja südame ultraheli.
Kuidas PV arvutatakse?
Väljutusfraktsiooni on lihtne arvutada ja see sisaldab piisavalt teavet müokardi kokkutõmbumisvõime kohta. Sellest näitajast sõltub ravimite kasutamine kardiovaskulaarse puudulikkusega patsientide ravis. Vasaku vatsakese väljutusfraktsiooni väärtuse määramiseks kasutatakse laialdaselt sellist uuringut nagu südame ultraheli Doppleri ultraheliga.
Väljutusfraktsiooni saab määrata Teicholzi valemi või Simpsoni meetodi abil:
- M-modaalse ehhokardiograafia (parasternaalne juurdepääs) abil määratakse ventrikulaarne väljutusfraktsioon Teichholzi valemiga (Teichholz L. E., 1976). Väike osa põhjas asuvast vatsakesest on uurimise all, selle pikkust ei võeta arvesse. Valem annab ebatäpseid tulemusi isheemiaga patsientide uurimisel, kui esineb lokaalse kontraktiilsuse kahjustusega piirkondi. Kasutades teavet vasaku vatsakese süstoolse ja diastoolse mahu ja selle suuruse kohta, arvutab programm tulemuse automaatselt. Meetodit kasutatakse vananenud seadmete puhul.
- Kvantitatiivne kahemõõtmeline ehhokardiograafia (apikaalne lähenemine) on meetod, mis on eelmisest täpsem. Kaasaegsetes kliinikutes kasutatakse ultraheli diagnostikas Simpsoni algoritmi (Simpson J. S., 1989) või, nagu seda nimetatakse ka, ketta meetodit. Uuringu käigus langevad vaatevälja kõik olulised müokardi tsoonid.
Erinevus väljutusfraktsioonide uuringute tulemuste vahel võib varieeruda 10% piires.
Tavaline murdosa väljutamine
Inimese süda surub kokkutõmbumise hetkel enam kui 50% verest verevarustussüsteemi. Südamepuudulikkus tekib siis, kui väljutusfraktsiooni tase väheneb. Müokardi kontraktiilse funktsiooni progresseeruv ebaõnnestumine võib olla aluseks muude kõrvalekallete tekkele. siseorganid.
Väljatõmbefraktsiooni määr on 55–70%. 40–55% juures võime öelda, et EF on alla normi. Kui indikaator langeb 35% -ni, tekivad katkestused südame töös: tekib südamepuudulikkus. EF-i languse vältimiseks on soovitatav kardioloogi juures käia vähemalt kord aastas ning üle neljakümnendatel on see eelduseks. Südamepatoloogiatega patsientide uurimisel on oluline määrata vasaku vatsakese väljutusfraktsiooni minimaalne väärtus. Sellest sõltub patsiendi ravitaktika valik.
Miks saab EF taset üle hinnata?
Kui uuringutulemustes on näitaja 60% või rohkem, näitab see väljutusfraktsiooni ülehinnatud taset. Kõige kõrge väärtus võib ulatuda 80% -ni, vasak vatsake lihtsalt ei suuda oma omaduste tõttu rohkem verd veresoontesse väljutada. Tavaliselt on need tulemused tüüpilised tervetele inimestele, kellel pole muid südamehäireid. Ja treenitud südamega sportlastele, kelle südamelihas suudab märkimisväärse jõuga kokku tõmbudes väljutada tavapärasest rohkem verd.
Kardiomüopaatia või hüpertensioon võib vallandada müokardi hüpertroofia arengu. Sellistel patsientidel suudab südamelihas siiski südamepuudulikkusega toime tulla ja seda kompenseerida, püüdes verd süsteemsesse vereringesse väljutada. Seda saab hinnata vasaku vatsakese väljutusfraktsiooni suurenemise järgi.
Südamepuudulikkuse progresseerumisel väheneb väljutusfraktsioon aeglaselt. Kroonilise südamepuudulikkusega patsientidel on äärmiselt oluline läbida perioodiline ehhokardioskoopia, et jälgida EF-i vähenemist.
Madala EF suurendamise viisid
Krooniline südamepuudulikkus on müokardi süstoolse (kontraktiilse) funktsiooni rikkumise ja seega väljutusfraktsiooni vähenemise peamine põhjus. CHF-i väljatöötamist soodustavad:
- Südameisheemia on vere hulga vähenemine koronaarveresoontes, mis varustavad südant hapnikuga.
- Müokardiinfarkt, selle suur fookus ja transmuraalsus. Selle tulemusena asendatakse terved südamerakud armidega, mis ei suuda kokku tõmbuda.
- Ebaregulaarsest kontraktsioonist tingitud ebaregulaarsest südamerütmist põhjustatud haigused.
- Kardiomüopaatia on südamelihase venitamine või suurenemine. See areneb hormonaalsete häirete, hüpertensiooni, südamehaiguste tagajärjel.
Halb enesetunne, õhupuudus, jäsemete turse viitavad väljutusfraktsiooni madalale väärtusele. Kuidas suurendada eralduva fraktsiooni mahtu? Praeguseks on teraapia kaasaegses meditsiinis EF-i suurendamise viiside hulgas esikohal. Patsiente võetakse sageli vastu ambulatoorselt, kus uuritakse südame seisundit, südame-veresoonkonna süsteemi ja medikamentoosset ravi.
Arst määrab sageli diureetikume, mis võivad vähendada süsteemis ringleva vere hulka ja sellest tulenevalt ka südame koormust. Ja ka glükosiidid, AKE inhibiitorid või beetablokaatorid, mis vähendavad südame hapnikuvajadust, tõstavad töövõimet ja vähendavad südamelihase energiavajadust.
Äärmuslikel juhtudel tehakse surmaohtude, näiteks südame- või klapihaiguse tõttu operatsioon. Kõigil muudel juhtudel on näidustatud ravi. Välja on töötatud operatsioonid koronaarveresoonte verevoolu taastamiseks südame isheemiatõve ja klapiaparaadi defektide korral. Operatsiooni käigus tehakse ventiilide eemaldamine, proteesimine. Seega saavutatakse rütmi normaliseerumine, arütmia ja virvendus kaovad.
Kardiovaskulaarkirurgia eeldab kirurgide professionaalsust ja kogemusi, seetõttu tehakse operatsioone kardioloogiakeskustes.
Madala väljutusfraktsiooni vältimine
Kui patsiendil puudub eelsoodumus südamehaiguste tekkeks, saab vasaku vatsakese väljutusfraktsiooni väärtust edukalt normaalses vahemikus hoida.
Väljutusfraktsiooni normi vältimiseks soovitavad arstid:
- Sport (aeroobika), kerge treening.
- Ärge kandke raskusi, minge jõusaali.
- Alkoholist ja suitsetamisest loobumine.
- Tervislik eluviis.
- Rauarikka toidu tarbimine.
- Vähendage soola tarbimist.
- Joo 1,5-2 liitrit vett päevas.
- Dieet.
Kahekümnenda sajandi statistika kohaselt kannatasid vanemas eas inimesed peamiselt südamehaiguste all. XXI sajandil on need patoloogiad muutunud oluliselt "nooremaks". Riskirühma kuuluvad megapolide elanikud, kes elavad tingimustes, kus autode heitgaaside sisaldus on kõrge ja hapnikusisaldus on madal.
Mis on südame väljutusfraktsioon
Tänapäeval on kehva ökoloogia tõttu paljudel inimestel ebastabiilne tervis. See kehtib kõigi siseorganite ja süsteemide kohta Inimkeha... Seetõttu on kaasaegne meditsiin laiendanud oma patoloogiliste protsesside uurimise meetodeid. Paljud patsiendid mõtlevad, mis on südame väljutusfraktsioon (EF). Vastus on lihtne, see seisund on kõige täpsem näitaja, mis suudab määrata inimese südamesüsteemi jõudluse taseme. Täpsemalt, lihase tugevus organi löögi ajal.
Definitsioon
Südame väljutusfraktsiooni indeksit saab määrata vatsakeste süstoolses olekus veresooni läbivate veremasside protsendina.
Näiteks 100 ml juures siseneb veresoonte süsteemi vastavalt 65 ml verd, südamefraktsiooni südame väljund on 65%. Igasugune kõrvalekalle ühes või teises suunas on südamehaiguse esinemise indikaator, mis nõuab viivitamatut ravi.
Terve süda ja südamepuudulikkus
Enamasti tehakse mõõtmised vasakust vatsakesest, sest sealt suunatakse veremassid süsteemsesse vereringesse. Kui destilleeritud sisu kogus väheneb, on see tavaliselt südamepuudulikkuse tagajärg.
Diagnostika, nagu vasaku vatsakese väljutusfraktsioon, on ette nähtud patsientidele, kellel on:
- Intensiivne valu rinnus.
- Süstemaatilised tõrked keha töös.
- Õhupuudus ja südame tahhükardia.
- Sage minestamine ja pearinglus.
- Nõrkus ja väsimus.
- Vähenenud jõudlus.
Enamikul juhtudel on uuringu ajal ette nähtud ultraheliuuring ( ultraheli protseduur) süda ja kardiogramm. Need uuringud võimaldavad väljatõmbumise taset südame vasakus ja paremas servas. Selline diagnoos on üsna informatiivne ja kõigile patsientidele kättesaadav.
Põhjused
Tegelikult on südame madala väljutusfraktsiooni põhjused elundi talitlushäired. Südamepuudulikkuseks loetakse haigusseisundit, mis on tekkinud süsteemi toimimise pikaajalise häire tagajärjel. Põletikulised haigused, talitlushäired võivad põhjustada selle patoloogia. immuunsussüsteem, geneetiline ja metaboolne eelsoodumus, rasedus ja palju muud.
Sageli on südamepuudulikkuse põhjuseks elundiisheemia, eelnev südameinfarkt, hüpertensiivne kriis, hüpertensiooni ja südame isheemiatõve kombinatsioon, klapi väärarengud.
Sümptomid
Kõige sagedamini väljenduvad südame väljutusfraktsiooni vähenemise sümptomid elundi talitlushäiretes. Diagnoosi selgitamiseks on vaja läbida üksikasjalik uuring ja läbida palju teste.
Vajadusel määrab arst numbri farmakoloogilised preparaadid, mis võib põhjustada südame töö efektiivsuse tõusu. See kehtib igas vanuserühmas patsientide kohta imikutest eakateni.
Sage õhupuudus ja valu südames – põhjustavad kõrvalekaldeid südame väljutusfraktsioonis
Ravi
Kõige populaarsemad madala südame löögisageduse väljutusfraktsiooni ravimeetodid on ravimid. Juhtudel, kui selle patoloogilise protsessi peamiseks põhjuseks on südamepuudulikkus, valitakse patsient ravile, võttes arvesse organismi vanust ja iseärasusi.
Peaaegu alati soovitatakse dieedipiiranguid, samuti vedeliku tarbimise vähendamist. Peate jooma mitte rohkem kui 2 liitrit päevas ja seejärel ainult puhast gaseerimata vett. Väärib märkimist, et kogu raviperioodi jooksul on vaja peaaegu täielikult loobuda soola kasutamisest toidus. Määratakse mitmeid diureetikume, AKE inhibiitoreid, digoksiini ja beetablokaatoreid.
Kõik need vahendid vähendavad oluliselt tsirkuleerivate veremasside mahtu, mis vastavalt vähendab elundite funktsiooni. Mitmed teised ravimid on võimelised vähendama keha hapnikuvajadust, muutes samal ajal selle funktsionaalsuse kõige tõhusamaks ja samal ajal vähem kulukaks. Mõnel kaugelearenenud juhul kasutatakse kõigi koronaarsoonte verevoolu taastamiseks operatsiooni. Sarnast meetodit kasutatakse isheemilise haiguse korral.
Raskete defektide ja patoloogiliste protsesside korral kasutatakse ravina ainult kirurgilist sekkumist kombinatsioonis ravimteraapiaga. Vajadusel paigaldatakse kunstklapid, mis suudavad ära hoida südame rütmihäireid ja paljusid muid südamepuudulikkusi, sealhulgas virvendust. Instrumentaalsed meetodid kasutatakse viimase abinõuna, kui ravimteraapia ei suuda kõrvaldada teatud probleeme südamesüsteemi töös.
Norm
Südame väljutusfraktsiooni loomuliku kiiruse määramiseks kasutatakse spetsiaalset Simpsoni või Teicholzi tabelit. Väärib märkimist, et alles pärast täielikku läbivaatust saab arst määrata täpse diagnoosi ja vastavalt sellele määrata kõige adekvaatsema ravi.
Mis tahes patoloogiliste protsesside esinemine südamesüsteemis on tingitud korrapärasest hapniku (hapnikunälg) ja toitainete puudumisest. Sellistel juhtudel vajavad südamelihased tuge.
Reeglina arvutatakse kõik andmed spetsiaalse varustuse abil, mis suudab tuvastada kõrvalekaldeid. Enamik kaasaegseid spetsialiste eelistab ultraheli diagnostika kasutamisel Simpsoni meetodit, mis annab kõige täpsemad tulemused. Harvemini kasutatav on Teicholzi valem. Valiku ühe või teise diagnostikameetodi kasuks teeb raviarst analüüsitulemuste ja patsiendi tervisliku seisundi põhjal. Südame väljutusfraktsioon peaks olema normaalne igas vanuses, vastasel juhul võib tõrkeid lugeda patoloogiaks.
Mõlema meetodi täpseks tulemuseks loetakse näitajad vahemikus 50-60%. Väike erinevus nende vahel on lubatud, kuid mitte rohkem kui 10%. Ideaalis on täiskasvanute südamefraktsiooni määr täpselt sellel protsendil. Mõlemat meetodit peetakse väga informatiivseks. Üldjuhul on kõrvalekalle Simpsoni tabeli järgi 45%, Teicholzi järgi 55%. Kui väärtused langevad 35-40% -ni, on see tõend südamepuudulikkuse kaugelearenenud astmest, mis võib lõppeda surmaga.
Tavaliselt peaks süda väljutama vähemalt 50% destilleeritud verest. Selle märgi vähenemisega tekib südamepuudulikkus, enamikul juhtudel on see progresseeruv, mis mõjutab patoloogiliste protsesside arengut paljudes siseorganites ja süsteemides.
Väljutusfraktsiooni määr lastel varieerub vahemikus 55 kuni 70%. Kui selle tase on alla 40–55%, näitab see juba südame töö tõrkeid. Selliste kõrvalekallete vältimiseks on vaja läbi viia kardioloogi ennetav uuring.
Südame vasaku vatsakese väljutusfraktsioon: normid, languse põhjused ja kõrge, kuidas suurendada
Mis on väljutusfraktsioon ja miks seda hinnata?
Südame väljutusfraktsioon (EF) on vasaku vatsakese (LV) poolt aordi luumenisse kontraktsiooni (süstooli) ajal väljutatava vere mahu mõõt. EF arvutatakse aordi väljutatud vere ja vasaku vatsakese veremahu suhte alusel selle lõõgastumise (diastoli) ajal. See tähendab, et kui vatsake on lõdvestunud, sisaldab see vasaku aatriumi verd (lõppdiastoolne maht - EDV) ja seejärel surub see kokkutõmbudes osa verest aordi luumenisse. See osa verest on väljutusfraktsioon, väljendatuna protsentides.
Vere väljutusfraktsioon on tehniliselt lihtsalt arvutatav väärtus, millel on üsna kõrge infosisaldus müokardi kontraktiilsuse kohta. Sellest väärtusest sõltub suuresti südameravimite väljakirjutamise vajadus, samuti määratakse kardiovaskulaarse puudulikkusega patsientide prognoos.
Mida lähemal on patsiendi LV väljutusfraktsioon normaalväärtustele, seda paremini tõmbub kokku tema süda ja seda soodsam on elu ja tervise prognoos. Kui väljutusfraktsioon on normist palju madalam, siis ei saa süda normaalselt kokku tõmbuda ja kogu keha verega varustada ning sel juhul tuleks südamelihast toetada ravimitega.
Kuidas arvutatakse väljutusfraktsioon?
Seda indikaatorit saab arvutada Teicholzi või Simpsoni valemi abil. Arvutamine toimub programmi abil, mis arvutab tulemuse automaatselt sõltuvalt vasaku vatsakese lõpp-süstoolsest ja diastoolsest mahust, samuti selle suurusest.
Simpsoni meetodi järgi tehtud arvutusi peetakse edukamaks, kuna Teicholzi sõnul ei pruugi kahemõõtmelise Echo-KG-ga uuringusse siseneda väikesed müokardi alad, millel on lokaalne kontraktiilsus, samas kui Simpsoni meetodi puhul suuremad lõigud. müokardist langevad ringi sektsiooni.
Hoolimata asjaolust, et vananenud seadmete puhul kasutatakse Teicholzi meetodit, eelistavad kaasaegsed ultrahelidiagnostika ruumid hinnata väljutusfraktsiooni Simpsoni meetodi abil. Muide, saadud tulemused võivad erineda - olenevalt meetodist väärtuste kaupa 10% piires.
Tavalised EF väärtused
Väljundfraktsiooni normaalväärtus on inimestel erinev ning sõltub ka seadmetest, millega uuring läbi viiakse, ja fraktsiooni arvutamise meetodist.
Keskmised väärtused on ligikaudu 50-60%, normi alumine piir Simpsoni valemi järgi ei ole väiksem kui 45%, Teicholzi valemi järgi - mitte vähem kui 55%. See protsent tähendab, et täpselt sellise koguse verd ühe südamelöögiga peab süda suruma aordi valendikusse, et tagada piisav hapniku kohaletoimetamine siseorganitesse.
35–40% räägib tähelepanuta jäetud südamepuudulikkusest, isegi madalamad väärtused on täis mööduvaid tagajärgi.
Vastsündinute lastel on EF vähemalt 60%, peamiselt 60–80%, saavutades järk-järgult tavaliste normaalväärtuste kasvades.
Normist kõrvalekalletest esineb sagedamini kui suurenenud väljutusfraktsioonil selle väärtuse langus erinevate haiguste tõttu.
Kui indikaator väheneb, tähendab see, et südamelihas ei saa piisavalt kokku tõmbuda, mille tagajärjel väheneb väljutatava vere maht ning siseorganid ja eelkõige aju saavad vähem hapnikku.
Mõnikord võib ehhokardioskoopia tulemusel näha, et EF väärtus on kõrgem kui keskmised väärtused (60% või rohkem). Reeglina on sellistel juhtudel indikaator mitte üle 80%, kuna vasak vatsake ei saa füsioloogiliste omaduste tõttu suuremat kogust verd aordi välja saata.
Reeglina täheldatakse kõrget EF-i tervetel inimestel muude kardioloogiliste patoloogiate puudumisel, samuti treenitud südamelihasega sportlastel, kui süda tõmbub kokku iga löögiga suurema jõuga kui tavalisel inimesel ja väljutab suurema protsendi. selles sisalduvast verest aordi.
Lisaks, kui patsiendil on LV müokardi hüpertroofia hüpertroofilise kardiomüopaatia või arteriaalse hüpertensiooni ilminguna, võib suurenenud EF viidata sellele, et südamelihas suudab siiski kompenseerida algavat südamepuudulikkust ja püüab väljutada aordi võimalikult palju verd. Südamepuudulikkuse progresseerumisel väheneb EF järk-järgult, seetõttu on kliiniliselt väljendunud CHF-iga patsientidel väga oluline ehhokardioskoopia läbiviimine dünaamiliselt, et EF-i langust mitte vahele jätta.
Südame väljutusfraktsiooni vähenemise põhjused
Müokardi süstoolse (kontraktiilse) funktsiooni rikkumise peamine põhjus on kroonilise südamepuudulikkuse (CHF) tekkimine. CHF tekib ja progresseerub omakorda selliste haiguste tõttu nagu:
- Südame isheemiatõbi - verevoolu vähenemine koronaararterite kaudu, mis varustavad südamelihast ise hapnikuga;
- Müokardiinfarkti edasilükkamine, eriti laiaulatuslikud ja transmuraalsed (ulatuslikud), samuti korduvad, mille tagajärjel asenduvad südame normaalsed lihasrakud pärast infarkti armkoega, millel puudub kokkutõmbumisvõime - infarktijärgne kardioskleroos moodustub (EKG kirjelduses võib seda näha lühendina PICS),
Müokardiinfarkti tõttu vähenenud väljutusfraktsioon (b). Südamelihase kahjustatud piirkonnad ei saa kokku tõmbuda
Südame väljundi vähenemise kõige levinum põhjus on äge või edasilükatud müokardiinfarkt, millega kaasneb vasaku vatsakese müokardi globaalse või lokaalse kontraktiilsuse vähenemine.
Vähenenud väljutusfraktsiooni sümptomid
Kõik sümptomid, mida võib kahtlustada südame kontraktiilse funktsiooni vähenemises, on tingitud CHF-ist. Seetõttu tuleb selle haiguse sümptomatoloogia esile.
Ultrahelidiagnostika praktiseerivate arstide tähelepanekute kohaselt täheldatakse aga sageli järgmist - väljendunud südamepuudulikkuse tunnustega patsientidel jääb väljutusfraktsiooni indikaator normaalsesse vahemikku, samas kui neil, kellel pole ilmseid sümptomeid, on väljutusfraktsiooni indikaator. oluliselt vähenenud. Seetõttu peavad südamehaigustega patsiendid vaatamata sümptomite puudumisele läbima ehhokardioskoopia vähemalt kord aastas.
Niisiis, sümptomid, mis võimaldavad kahtlustada müokardi kontraktiilsuse rikkumist, on järgmised:
- õhupuuduse hood rahuolekus või füüsilise koormuse ajal, samuti lamavas asendis, eriti öösel,
- Koormus, mis provotseerib õhupuuduse tekkimist, võib olla erinev - alates märkimisväärsest, näiteks pikkade vahemaade jalgsi kõndimisest (haige), kuni minimaalse igapäevase tegevuseni, kui patsiendil on raske teha lihtsamaid manipuleerimisi - toiduvalmistamist, paelte sidumine, kõrvaltuppa kõndimine jne. d,
- Nõrkus, väsimus, pearinglus, mõnikord teadvusekaotus – kõik see näitab, et skeletilihased ja aju saavad vähe verd,
- Turse näol, jalgadel ja jalgadel ning rasketel juhtudel - keha siseõõnsustes ja kogu kehas (anasarka), mis on tingitud vereringe häiretest nahaaluse rasva veresoonte kaudu, kus tekib vedelikupeetus;
- Valu paremal pool kõhus, kõhu mahu suurenemine vedelikupeetuse tõttu kõhuõõnes (astsiit) - tekib maksa veresoonte venoosse staasi tõttu ja pikaajaline stagnatsioon võib põhjustada südame (südame) ) maksatsirroos.
Süstoolse müokardi düsfunktsiooni pädeva ravi puudumisel sellised sümptomid progresseeruvad, suurenevad ja patsiendil on neid üha raskem taluda, seetõttu tuleks nendest isegi ühe esinemise korral pöörduda üldarsti või kardioloogi poole.
Millal on vaja ravi vähendada väljutusfraktsiooniga?
Muidugi ei paku ükski arst teile südame ultraheliga saadud madalat ravi. Esiteks peab arst tuvastama vähenenud EF põhjuse ja seejärel määrama põhjusliku haiguse ravi. Olenevalt sellest võib ravi erineda, nt isheemilise haiguse nitroglütseriinravimite võtmine, südamedefektide kirurgiline korrigeerimine, kõrgvererõhutõve antihüpertensiivsed ravimid jm, tuleb kaua ja täpselt järgida arsti soovitusi.
Kuidas suurendada vähendatud väljutusfraktsiooni?
Lisaks põhjuslikku haigust mõjutavatele ravimitele määratakse patsiendile ravimid, mis võivad parandada müokardi kontraktiilsust. Nende hulka kuuluvad südameglükosiidid (digoksiin, strofantiin, korglikoon). Neid määrab aga rangelt raviarst ja nende sõltumatu kontrollimatu kasutamine on vastuvõetamatu, kuna võib tekkida mürgistus - glükosiidne mürgistus.
Südame ülekoormamise vältimiseks mahuga, see tähendab liigse vedelikuga, tuleb järgida dieeti, mille puhul on lauasoola piirang 1,5 g päevas ja joodav vedeliku kogus kuni 1,5 liitrit päevas. Edukalt kasutatakse ka diureetikume (diureetikume) - diakarb, diuver, veroshpiron, indapamiid, torasemiid jne.
Südame ja veresoonte kaitsmiseks seestpoolt kasutatakse nn organoprotektiivsete omadustega ravimeid – AKE inhibiitoreid. Nende hulka kuuluvad enalapriil (Enap, Enam), perindopriil (prestarium, prestans), lisinopriil, kaptopriil (Capoten). Samuti on sarnaste omadustega ravimite hulgas laialt levinud ARA II inhibiitorid - losartaan (Lorista, Lozap), valsartaan (Valz) jne.
Ravirežiim valitakse alati individuaalselt, kuid patsient peab olema valmis selleks, et väljutusfraktsioon ei normaliseeru kohe ja sümptomid võivad häirida veel mõnda aega pärast ravi algust.
Mõnel juhul on CHF-i arengut põhjustanud haiguse ravimiseks ainus meetod kirurgiline. Vajalikuks võivad osutuda toimingud ventiilide vahetamiseks, stentide või koronaarsuntide paigaldamiseks, südamestimulaatori paigaldamiseks jne.
Äärmiselt väikese väljutusfraktsiooniga raske südamepuudulikkuse (III-IV funktsionaalklass) korral võib aga operatsioon olla vastunäidustatud. Näiteks mitraalklapi asendamise vastunäidustuseks on EF-i vähenemine alla 20% ja südamestimulaatori implanteerimine - alla 35%. Sellegipoolest ilmnevad operatsioonide vastunäidustused südamekirurgi silmast silma läbivaatusel.
Profülaktika
Profülaktiline keskendumine madala väljutusfraktsiooniga seotud südame-veresoonkonna haiguste ennetamisele jääb eriti aktuaalseks tänapäeva ebasoodsas keskkonnas, arvuti taga istuva eluviisi ja ebatervisliku toidu söömise ajastul.
Isegi selle põhjal võime öelda, et sagedane vaba aja veetmine väljaspool linna, tervislik toitumine, piisav füüsiline aktiivsus (kõndimine, kerge sörkimine, treening, võimlemine), halbadest harjumustest loobumine - see kõik on pikaajalise ja korrektse toimimise võti. südame-veresoonkonna süsteem normaalse kontraktiilsuse ja südamelihase sobivusega.
Südame väljutusfraktsioon on diagnostiline parameeter, mille arvväärtus näitab müokardi kontraktiilsust. Väljumine tähendab vere kogust, mis arvutamise ajal surub südame vatsakese arterisse, see tähendab, et hinnatakse südame pumpamisfunktsiooni.
Väljutusfraktsiooni arvutamisel kasutatakse minutilist veremahtu (MVV), mille väärtus jagatuna pulsisagedusega () annab süstoolse mahu (CO). IOC ja SD näitajate määramist kasutatakse kliinilises praktikas laialdaselt diagnostilistel eesmärkidel.
Väljaviskamisfraktsiooni parameetri arvväärtust väljendatakse protsentides. Arvatakse, et väärtused vahemikus 50–75% on terve inimese norm. Füüsiline aktiivsus võib seda väärtust tõsta kuni 80%.
Väljutusfraktsioon on parameeter, mis mõõdab vere hulka, mille vasak vatsake väljutab süstoolse faasi ajal aordi. Väljutusfraktsioon arvutatakse lõdvestuse ajal aordi surutud vere mahu ja vasaku vatsakese ruumala suhte järgi.
Viitamiseks. Teisisõnu, diastoli ajal liigub vasakust aatriumist veri LV-sse, misjärel südamekambri lihaskiud tõmbuvad kokku ja väljutavad teatud koguse verd keha põhiarterisse. Just seda mahtu protsentides hinnatakse FV näitajaks.
See parameeter arvutatakse üsna lihtsalt. See näitab selgelt südame lihaskihi kokkutõmbumisvõime seisundit. Südame väljutusfraktsioon näitab, et inimene vajab ravi ravimid ja sellel on ennustav väärtus südame-veresoonkonna haiguste all kannatavatele inimestele. 
Mida lähemale väljutusfraktsiooni normaalväärtusele, seda parem on patsiendi võime müokardis kokku tõmbuda, mis viitab haiguse soodsamale prognoosile.
Tähelepanu. Kui arvutatud EF väärtus on keskmistest parameetritest väiksem, tuleb järeldada, et müokard funktsioneerib raskustes ega varusta organismi piisavalt verega. Sel juhul tuleb inimesele määrata südameravimid.
Kuidas arvutatakse väljutusfraktsioon
Südame väljundi osa arvutamiseks kasutatakse Teicholzi või Simpsoni valemit. Arvutus toimib eriprogramm, andes automaatselt hinnangu, võttes arvesse teavet LV lõppsüstoolse ja diastoolse mahu ja selle parameetrite kohta.
Arvutuse suurim efektiivsus saavutatakse Simpsoni valemiga, kuna Teicholzi meetodi kasutamisel ei võeta sageli arvesse kahjustatud lokaalse kontraktsiooniga südame lihasmembraani piiratud piirkondade andmeid. Simpsoni tehnika selliseid vigu ei võimalda ja uuringu osasse langevad suured müokardi alad.
Tähelepanu. Vanadel uurimisseadmetel kasutatakse Teicholzi valemit ja uutes ultrahelidiagnostika ruumides Simpsoni meetodit kaasaegsetel seadmetel. Tuleb meeles pidada, et nende meetodite abil saadud tulemused võivad üksteisest erineda umbes 10 protsenti.
Väljutusfraktsioon - normaalne
Kuna südame väljutusfraktsiooni määr sõltub seadmest ja kasutatavast valemist, on keskmised väärtused vahemikus 50-60%. Madalaim normaalväärtus Simpsoni meetodi järgi on 45 protsenti, Teicholzi meetodi järgi miinimum 55 protsenti.
See parameeter näitab, et süda peab selle koguse verd arteriaalsesse süsteemi viskama, et keha saaks täielikult hapnikuga varustada.
Tähelepanu. Pikaajalisest kulgemisest annab märku arvutuslik parameeter 35-40 protsenti, kui see näitaja on veelgi väiksem, on haiguse prognoos väga ebasoodne.
Südame väljutusfraktsioon vastsündinutel on vähemalt 60 protsenti, enamasti vastab väärtus vahemikule 60–80%, kasvamise käigus võrdsustatakse parameetrid normiga.
Loe ka teemal
Milleks see on diferentsiaaldiagnostika müokardiinfarkt
Erinevalt normaalväärtused Südame väljutusfraktsioon on reeglina arvude vähendamiseks.
Tähelepanu. EF väärtuse vähenemine annab märku müokardi ebapiisavast kokkutõmbumisest, mis tähendab, et aordi väljutatava vere hulk on normist väiksem, mistõttu tekib siseorganite, eriti aju hapnikunälg.
 Mõnikord leitakse ehhokardioskoopia käigus väljutusfraktsiooni parameeter, mis on normist suurem. Tavaliselt on EF näitaja alla 80%, kuna füsioloogiliste omaduste tõttu ei saa liigset LV verd välja tõrjuda.
Mõnikord leitakse ehhokardioskoopia käigus väljutusfraktsiooni parameeter, mis on normist suurem. Tavaliselt on EF näitaja alla 80%, kuna füsioloogiliste omaduste tõttu ei saa liigset LV verd välja tõrjuda.
Tavaliselt leitakse väljutusfraktsiooni ületatud parameeter tervetel inimestel, kes ei põe südamehaigusi, lisaks ka aktiivselt spordiga tegelevatel inimestel. See on tingitud asjaolust, et sportlastel on treenitud müokard ja nad tõmbuvad tugevamalt kokku, mistõttu võib see liigse veremahu arteriaalsesse süsteemi suruda.
Tähelepanu. Kui patsiendil on kardiomüopaatia vasaku vatsakese hüpertroofia märgiks või hüpertensioon, võib väljutusfraktsiooni ületatud parameeter anda märku müokardi suutmatusest kompenseerida südamepuudulikkuse esimest faasi.
Seda silmas pidades püüab südame müokard välja suruda suure hulga verd. Selle vaevuse väljakujunemise käigus väljutusfraktsioon väheneb, seda silmas pidades peaksid patsiendid regulaarselt läbima ehhokardioskoopilise uuringu, et mitte jätta vahele südamepuudulikkuse suurenenud moodustumise hetke.
Südame väljutusfraktsiooni vähenemise põhjused
Peamine tegur, mis põhjustab südame lihasmembraani kokkutõmbumisvõime ebaõnnestumist, on kroonilise haiguse teke  südamepuudulikkus.
südamepuudulikkus.
Selle levinud haiguse tekkeks muutuvad peamised tegurid järgmised patoloogiad:
- - verevoolu vähenemine koronaarsete veresoonte kaudu, mis tagavad südamelihase kiudude hapnikuvarustuse;
- müokardiinfarktid haiguse ajaloos, eriti - transmuraalsed ja ulatusliku kahjustusega, lisaks - korduvad. See patoloogia põhjustab normaalsete kardiomüotsüütide asendamist rakkudega sidekoe, lepingu sõlmimise võime puudumisega;
- pikaajalised või sageli arenevad südame löögisageduse ja juhtivuse häired, mis põhjustab ebaühtlaste ja ebaregulaarsete impulsside tõttu müokardi kulumist. See nähtus on iseloomulik kodade virvendusarütmia konstantsele tüübile, sagedastele ventrikulaarse ekstrasüstoli rünnakutele ja südame löögisageduse suurenemisele jne;
- kardiomüopaatiad - häiritud südame struktuur, mis on põhjustatud müokardi suurenemisest või venitusest, mis areneb hormonaalse tasakaaluhäire tõttu, hüpertensiooni pikaajaline kulg, mida iseloomustavad kõrged vererõhu väärtused, südamerikked jne.
Viitamiseks. Kõige tavalisem EF-i langust provotseeriv tegur on müokardi membraani ägedad või edasilükatud südameinfarktid, millega kaasnevad tõsised häired müokardi kokkutõmbumisvõimes.
Vähenenud väljutusfraktsiooni sümptomid
Sümptomid, mis viitavad südamelihase kontraktiilsuse halvenemisele, on põhjustatud kroonilisest südamepuudulikkusest. Seetõttu on esmatähtis pöörata tähelepanu tekkinud märkidele.
Tähelepanu. Arstid on leidnud, et kroonilise HF eredate tunnustega inimestel vastab südame väljutusfraktsioonide arv üsna sageli keskmisele vahemikule ja asümptomaatilise patoloogia kulgemisega patsientidel on EF oluliselt vähenenud. Sellest järeldub, et isegi kui ilmseid haigusnähte pole, tuleb südamehaigetel igal aastal läbida ehhokardioskoopiline uuring.
Järgmised märgid viitavad südamelihase kokkutõmbumisvõime ebaõnnestumisele: 
- Düspnoe normaalses seisundis või ajal kehaline aktiivsus, öösel lamavas asendis.
- Õhupuudus võib häirida isegi lihtsate toimingute tegemisel – kõndimine, toidu valmistamine, riiete vahetamine.
- Nõrkus, suur väsimus, pearinglus ja isegi teadvusekaotus – need nähtused annavad märku aju hapnikunäljast.
- Turse sisse näo piirkond, jalgadel, mõnikord isegi keha sees või kogu kehas, mis on põhjustatud nahaaluse veresoonkonna verevoolu kahjustusest, kuhu koguneb liigne vedelik.
- Valulikud aistingud paremal kehapoolel, kõhuõõnde kogunenud liigsest vedelikust tingitud kõhu suurenemine, mis annab märku vere kogunemisest maksa veenidesse, ja pikaajaline paigalseis võib põhjustada kardioloogilise päritoluga maksatsirroosi.
Viitamiseks. Kui õigeaegset ravi ei osutata, sümptomid intensiivistuvad ja on palju halvemini talutavad, mistõttu tuleb vähemalt ühe sümptomi ilmnemisel pöörduda kvalifitseeritud spetsialisti poole.
Millal on vaja ravi vähendada väljutusfraktsiooniga?
Enne südame väljutusfraktsiooni languse tuvastamiseks vajaliku ravi määramist on vaja välja selgitada põhjus, mis on selle vähenemise teguriks saanud.
Kui patsient saab analüüsitulemused, püüab ta ise välja mõelda, mida iga saadud väärtus tähendab, kui kriitiline on kõrvalekalle normist. Oluline diagnostiline väärtus on südame minutimahu indikaator, mille sagedus näitab piisavat aordi väljutatud vere hulka ning kõrvalekalle eelseisvast südamepuudulikkusest.
Südame väljutusfraktsiooni hindamine
Kui patsient pöördub kliinikusse valukaebustega, määrab arst täieliku diagnoosi. Patsient, kes selle probleemiga esimest korda kokku puutub, ei pruugi aru saada, mida kõik terminid tähendavad, millal teatud parameetreid suurendatakse või vähendatakse, kuidas neid arvutatakse.
Südame väljutusfraktsioon määratakse järgmiste patsiendi kaebustega:
- südamevalu;
- tahhükardia;
- hingeldus;
- pearinglus ja minestamine;
- suurenenud väsimus;
- valu rinnus;
- katkestused südame töös;
- jäsemete turse.
Arsti jaoks on soovituslik biokeemiline vereanalüüs ja elektrokardiogramm. Kui saadud andmetest ei piisa, tehakse ultraheli, elektrokardiogrammi Holteri monitooring, veloergomeetria.
Väljutusfraktsioon määratakse järgmiste südameuuringutega:
- isotoopide ventrikulograafia;
- radiopaakne ventrikulograafia.
Väljutusfraktsioon ei ole raskesti analüüsitav näitaja, andmeid näitab ka kõige lihtsam ultraheliaparaat. Selle tulemusena saab arst andmed, mis näitavad, kui tõhusalt süda iga südamelöögiga töötab. Iga kokkutõmbumise ajal väljutatakse teatud protsent verest vatsakesest anumatesse. Seda mahtu tähistatakse väljutusfraktsiooniga. Kui 100 ml verest vatsakesesse saadi 60 cm, siis südame väljund oli 60%.
Vasaku vatsakese tööd peetakse soovituslikuks, kuna südamelihase vasakpoolsest küljest siseneb veri süsteemsesse vereringesse. Kui vasaku vatsakese töös tõrkeid õigeaegselt ei tuvastata, on oht saada südamepuudulikkus. Südame väljundvõimsuse vähenemine näitab, et süda ei suuda täisvõimsusel kokku tõmbuda, mistõttu keha ei varustata vajaliku koguse verega. Sel juhul toetatakse südant ravimitega.
Kuidas arvutatakse väljutusfraktsioon?
Arvutamiseks kasutatakse järgmist valemit: korrutage löögimaht südame löögisagedusega. Tulemus näitab, kui palju verd süda 1 minuti jooksul välja surub. Keskmine maht on 5,5 liitrit.
Südame väljundi arvutamise valemid on nimetatud.
- Teicholzi valem. Arvutuse teostab automaatselt programm, millesse sisestatakse andmed vasaku vatsakese lõppsüstoolse ja diastoolse mahu kohta. Tähtis on ka elundi suurus.
- Simpsoni valem. Peamine erinevus seisneb võimaluses sattuda kõigi sektsioonide ringi lõikesse. Uuring on paljastavam, see nõuab kaasaegseid seadmeid.
Kahe erineva valemi abil saadud andmed võivad erineda 10%. Andmed on soovituslikud südame-veresoonkonna süsteemi mis tahes haiguse diagnoosimiseks.
Olulised nüansid südame väljundi protsendi mõõtmisel:
- tulemust ei mõjuta inimese sugu;
- mida vanem inimene, seda madalam on näitaja määr;
- patoloogilist seisundit peetakse näitajaks alla 45%;
- indikaatori langus alla 35% põhjustab pöördumatuid tagajärgi;
- vähendatud määr võib olla individuaalne tunnus (kuid mitte madalam kui 45%);
- indikaator tõuseb koos hüpertensiooniga;
- paaril esimesel eluaastal ületab lastel väljutusmäär normi (60-80%).
Tavalised EF väärtused
Tavaliselt voolab läbi rohkem verd, olenemata sellest, kas süda on parasjagu koormatud või puhkeasendis. Südame väljundi protsendi määramine võimaldab õigeaegselt diagnoosida südamepuudulikkust.

Südame väljutusfraktsiooni normaalväärtused
Südame väljundsagedus on 55-70%, 40-55% loetakse vähendatud indikaatoriks. Kui indikaator on langenud alla 40%, diagnoositakse südamepuudulikkus, indikaator alla 35% näitab, et lähiajal on võimalik pöördumatu, eluohtlik südamepuudulikkus.
Normi ületamine on haruldane, kuna süda ei suuda füüsiliselt väljutada aordi rohkem veremahtu, kui see peaks olema. Näitaja ulatub 80% -ni treenitud inimestel, eriti sportlastel, tervislikku ja aktiivset eluviisi juhtivatel inimestel.
Südame väljundi suurenemine võib viidata müokardi hüpertroofiale. Sel hetkel püüab vasak vatsake kompenseerida südamepuudulikkuse algstaadiumit ja väljutab verd suurema jõuga.
Isegi kui keha ei mõjuta välised ärritavad tegurid, on garanteeritud, et iga kokkutõmbumisega väljutatakse 50% verest. Kui inimene on oma tervise pärast mures, siis pärast 40. eluaastat on soovitatav läbida iga-aastane kardioloogi kontroll.
Määratud teraapia õigsus sõltub ka individuaalse läve määramisest. Ebapiisav kogus töödeldud verd põhjustab tarnitud hapniku puudust kõigis elundites, sealhulgas.
Südame väljutusfraktsiooni vähenemise põhjused
Järgmised patoloogiad põhjustavad südame väljundi taseme langust:
- südameisheemia;
- müokardiinfarkt;
- südame rütmihäired (arütmia, tahhükardia);
- kardiomüopaatia.
Iga südamelihase patoloogia mõjutab vatsakese tööd omal moel. Südame isheemiatõve korral verevool väheneb, pärast infarkti on lihased kaetud armidega, mis ei saa kokku tõmbuda. Rütmi rikkumine toob kaasa juhtivuse halvenemise, südame kiire halvenemise ja lihase suuruse suurenemise.
Iga haiguse algfaasis ei muutu väljutusfraktsioon palju. Südamelihas kohaneb uute tingimustega, lihaskiht kasvab ja väikesed veresooned taastuvad. Järk-järgult ammenduvad südame võimalused, lihaskiud nõrgenevad, imendunud vere maht väheneb.
Muud südame väljundit vähendavad haigused:
- stenokardia;
- hüpertensioon;
- vatsakese seina aneurüsm;
- nakkus- ja põletikulised haigused (perikardiit, müokardiit);
- müokardi düstroofia;
- kardiomüopaatia;
- kaasasündinud patoloogiad, elundi struktuuri rikkumine;
- vaskuliit;
- veresoonte patoloogia;
- hormonaalsed häired kehas;
- diabeet;
- ülekaalulisus;
- näärmete kasvajad;
- joove.
Vähenenud väljutusfraktsiooni sümptomid
Madal väljutusfraktsioon viitab tõsistele südamehäiretele. Pärast diagnoosi saamist peab patsient oma elustiili uuesti läbi vaatama, et välistada ülemäärane stress südamele. Seisundi halvenemine võib põhjustada emotsionaalset stressi.
Patsient kaebab järgmiste sümptomite üle:
- suurenenud väsimus, nõrkus;
- lämbumistunde tekkimine;
- hingamishäired;
- teil on lamades hingamisraskusi;
- nägemispuue;
- teadvusekaotus;
- südamevalu;
- suurenenud südame löögisagedus;
- alajäsemete turse.
Kaugelearenenud staadiumides ja sekundaarsete haiguste tekkega ilmnevad järgmised sümptomid:
- jäsemete tundlikkuse vähenemine;
- maksa suurenemine;
- koordineerimise puudumine;
- kaalu kaotama;
- iiveldus, oksendamine, veri c;
- kõhuvalu;
- vedeliku kogunemine kopsudesse ja kõhuõõnde.
Isegi kui sümptomid puuduvad, ei tähenda see, et inimene ei põe südamepuudulikkust. Seevastu ülaltoodud väljendunud sümptomid ei põhjusta alati südame väljundi protsendi vähenemist.
Ultraheli - normid ja dekodeerimine

Südame ultraheliuuring
Ultraheliuuring annab mitmeid näitajaid, mille järgi arst hindab südamelihase seisundit, eriti vasaku vatsakese toimimist.
- Südame väljund, norm on 55-60%;
- Parema kambri aatriumi suurus, norm on 2,7-4,5 cm;
- Aordi läbimõõt, norm 2,1-4,1 cm;
- Vasaku kambri aatriumi suurus, norm on 1,9-4 cm;
- Löögimaht, norm 60-100 cm3.
Oluline on hinnata mitte iga näitajat eraldi, vaid üldist kliinilist pilti. Kui normist kõrvalekalle esineb ainult ühe näitaja suuremas või väiksemas suunas, on põhjuse väljaselgitamiseks vaja täiendavaid uuringuid.
Millal on vaja ravi vähendada väljutusfraktsiooniga?
Kohe pärast ultraheliuuringu tulemuste saamist ja südame väljundi vähendatud protsendi määramist ei saa arst määrata raviplaani ega määrata ravimeid. Tegeleda tuleks patoloogia põhjusega, mitte väljutusfraktsiooni vähenemise sümptomitega.
Ravi valitakse pärast täielikku diagnoosimist, haiguse ja selle staadiumi määratlust. Mõnel juhul on see ravimteraapia, mõnikord operatsioon.
Kuidas suurendada vähendatud väljutusfraktsiooni?
Esiteks on ette nähtud ravimid, mille eesmärk on kõrvaldada vähenenud väljutusfraktsiooni algpõhjus. Kohustuslik ravipunkt on müokardi kontraktiilsust suurendavate ravimite (südameglükosiidid) tarbimine. Arst valib annuse ja ravi kestuse analüüsitulemuste põhjal, kontrollimatu tarbimine võib põhjustada glükosiidset toimet.
Südamepuudulikkust ei ravita ainult pillidega. Patsient peab kontrollima joomise režiimi, päevane joodava vedeliku kogus ei tohi ületada 2 liitrit. Sool tuleb dieedist eemaldada. Lisaks on ette nähtud diureetikumid, beetablokaatorid, AKE inhibiitorid, digoksiin. Seda seisundit aitavad leevendada ravimid, mis vähendavad südame hapnikuvajadust.
Kaasaegsed kirurgilised meetodid taastavad verevoolu isheemilise haiguse korral ja kõrvaldavad rasked südamerikked. Arütmia vastu saab paigaldada tehissüdame draiveri. Operatsiooni ei tehta, kui südame väljundi protsent langeb alla 20%.
Profülaktika
Ennetavad meetmed on suunatud südame-veresoonkonna süsteemi seisundi parandamisele.
- Aktiivne elustiil.
- Klassid .
- Õige toitumine.
- Halbade harjumuste tagasilükkamine.
- Vaba aeg väljas.
- Vabanemine stressist.
Mis on südame väljutusfraktsioon:
Meeldis? Like ja salvesta oma lehele!
17476 0
CHF-iga patsientide ravi aluseks olevate ravimite kõrget efektiivsust kinnitavad suurte randomiseeritud uuringute tulemused (tabel 1). Kirurgiliste meetodite roll selliste patsientide ravis kasvab pidevalt (joonis 1). Suur tähtsus omab ambulatoorset jälgimisorganisatsiooni. Kuigi elustiili meetmeid peetakse oluliseks, ei ole nende mõju prognoosile tõestatud.
Riis. 1. Algoritm sümptomaatilise südamepuudulikkuse ja vähenenud väljutusfraktsiooniga patsientide raviks. PCT - resünkroniseerimisteraapia. LVEF - vasaku vatsakese väljutusfraktsioon.
Allikas: Dickstein K., Cohen-Solal A., Filippatos G. et al. ESC juhised ägeda ja kroonilise südamepuudulikkuse diagnoosimiseks ja raviks 2008: Euroopa Kardioloogide Seltsi 2008. aasta ägeda ja kroonilise südamepuudulikkuse diagnoosimise ja ravi töörühm. Välja töötatud koostöös ESC südamepuudulikkuse assotsiatsiooniga (HFA) ja heaks kiitnud Euroopa Intensiivravimeditsiini Ühing (ESICM) // Eur. Heart J. - 2008. - Vol. 29. - Lk 2388-2422.
Tabel 1
Randomiseeritud kontrollitud uuringute tulemused* patsientidel, kellel on sümptomaatiline krooniline südamepuudulikkus ja madal vasaku vatsakese väljutusfraktsioon
| Le- lugemine, uurimine tuvi- ei, aastal avalik katioonid | N | Surm- ness v esiteks aasta kl valu- ny, aktsepteerima vaene pla- cebo / jätka- rulli Grupp py |
Eelmine seistes muud ravida ei ** | Enne- bav- le- niya To tera- fii | OCP, % *** | eel- dovra- kutsikas sündmus- tiy peal 1000 valu- ny, pool- igatsus ravida ei †† |
||
| Sme oksendama | osariik valik peal CH | Sme oksendama või kuulujutt- mine peal KOOS N |
||||||
| CON- SEN- SUS, 1987 | 253 | 52 | Spiro | Ena- lapriil 20 mg 2 korda päevas | 40 | 146 | - | - |
| SOLVD- T, 1991 | 25
69 | 15,7 | - | Ena- lapriil 20 mg 2 korda päevas | 16 | 45 | 96 | 108 |
| CIBIS- 2, 1999 | 26
47 | 13,2 | AKE inhibiitorid | bis- prolool 10 mg 1 kord päevas | 34 | 55 | 56 | - |
| TEENED- HF, 1999 | 39
91 | 11,0 | AKE inhibiitorid | meetod- prolool 200 mg 1 kord päevas | 34 | 36 | 46 | 63 |
| COPER- NICUS, 2001 | 22
89 | 19,7 | AKE inhibiitorid | nikerda- dilool 25 mg 2 korda päevas | 35 | 55 | 65 | 81 |
| SENIOR S, 2005 | 21
28 | 8,5 | AKE inhibiitorid + Spiro | Nebi volol 10 mg 1 kord päevas | 14 | 23 | 0 | 0 |
| Val- HeFT, 2001 | 50
10 | 8,0 | AKE inhibiitorid | võll- sartaan 160 mg 2 korda päevas | 13 | 0 | 35 | 33
††† |
| VÕLU- Alter- põline, 2003 | 20
28 | 12,6 | BB | Kande- sartaan 32 mg 1 kord päevas | 23 | 30 | 31 | 60 |
| VÕLU- Lisatud 2003 | 25
48 | 10,6 | AKE inhibiitorid + BB | Kande- sartaan 32 mg 1 kord päevas | 15 | 28 | 47 | 39 |
| RALES, 1999 | 16
63 | 25 | AKE inhibiitorid | Spiro- nolak- toon 25-50 mg 1 kord päevas | 30 | 113 | 95 | - |
| V- HeFT- 1, 1986 | 45
9 | 26,4 | - | Hüdra- laisk 75 mg 4 korda päevas. ISDN 40 mg 4 korda päevas | 34 | 52 | 0 | - |
| A- HeFT, 2004 | 10
50 | 9,0 | AKE inhibiitorid + BB + spiro | Hüdra- laisk 75 mg 3 korda päevas. ISDN 40 mg 3 korda päevas | - | 40 | 80 | - |
| GISSI- HF, 2008 | 69
75 | 9,0 | AKE inhibiitorid + BB + spiro | Omega-3 polü- ei ole peal- detektiiv nye rasv- ny kis- palju 1 g 1 kord päevas | 9 | 18 | 0 | - |
| DIG, 1997 | 68
00 | 11,0 | AKE inhibiitorid | digo- xine | 0 | 0 | 79 | 73 |
| HF- ACTION, 2009 | 23
31 | 6,0 | AKE inhibiitorid + BB + spiro | Füüsiline ical harjutus nenia | 11 | 0 | - | - |
| COMPA- NION, 2004 | 92
5 | 19,0 | AKE inhibiitorid + BB + spiro | PCT | 19 | 38 | - | 87 |
| HOOLI- HF, 2005 | 81
3 | 12,6 | AKE inhibiitorid + BB + spiro | PCT | 37 | 97 | 15
1 | 184 |
| COMPA- NION, 2004 | 90
3 | 19,0 | AKE inhibiitorid + BB + spiro | PCT- ICD | 20 | 74 | - | 114 |
| SCD- HeFT, 2005 | 16
76 | 7,0 | AKE inhibiitorid + BB | ICD | 23 | - | - | - |
| REM ATCH, 2001 | 12
9 | 75 | AKE inhibiitorid + spiro | Kunst- on- ny LV | 48 | 282 | - | - |
Märkmed (redigeeri).
* Välja arvatud aktiivselt kontrollitud uuringud (säilinud ja madala LV fraktsiooniga patsiendid kaasati CONSENSUS ja SENIORS uuringutesse).
** Enam kui kolmandikul patsientidest tähendab AKE-inhibiitor + BB, et peaaegu kõik patsiendid kasutavad AKE-inhibiitorit ja enamusel patsientidel β-blokaatorit. Enamik patsiente võttis ka diureetikume ja paljud võtsid digoksiini (välja arvatud DIG-uuring). Spironolaktooni kasutati Val-HeFT uuringus algannuses 5% patsientidest, MERIT-HF 8% patsientidest, 17% CHARM-Added, 19% SCD-HeFT, 20% COPERNICUS ja 24% CHARM Alternative patsientidest. .
*** Suhtelise riski vähendamine esmases tulemusnäitajas. Hospitaliseerimine CHF tõttu, patsiendid, kes on hospitaliseeritud vähemalt 1 kord CHF süvenemise tõttu; mõned patsiendid on mitu korda hospitaliseeritud.
† Kasu hindamiseks katkestati varakult.
†† Individuaalseid uuringuid ei olnud võimalik läbi viia, et hinnata ravi mõju nendele tulemustele.
††† Esmane tulemusnäitaja, mis hõlmas ka südamepuudulikkuse intravenoosset ravi 4 tundi või kauem ilma haiglaravi või elustamiseta pärast südameseiskust (mõlemad on lisatud väikesed arvud).
Nimetused: BB - β-blokaator; PCT-D - defibrillaatoriga PCT-seade; CC - kardiovaskulaarne; riik - haiglaravi; ISDN - isosorbiiddinitraat; op. - avaldatud; spiro - spironolaktoon; VZHS - abivatsakeste süsteem.
Uurimine... A-HeFT (African-American Heart Failure Trial) – HF-i uuring afroameeriklastel;
CARE HF (Cardiac Resynchronization-Heart Failure) – südame resünkroniseerimine CHF-is;
COPERNICUS (Carvedilol Prospective Randomized Kumulative Survival) – uuring karvedilooli kasutamise kohta raske südamepuudulikkusega patsientidel;
CIBIS (Cardiac Insufficiency Bisoprolol Study) – uuringud bisoprolooli kasutamise kohta CHF-iga patsientidel;
COMPANION (meditsiinilise ravi, stimulatsiooni ja defibrillatsiooni võrdlus südamepuudulikkuse korral) – võrdlus uimastiravi, stimulatsioon ja defibrillatsioon Šveitsi frangides;
CONSENSUS (Cooperative North Scandinavian Enalapril Survival Study) – Skandinaavia uuring enalapriili kasutamise kohta raske südamepuudulikkusega patsientidel;
DIG (Digitalis Investigation Group) – digoksiini kasutamise uurimine;
GISSI-HF (Gruppo Italiano per lo Studio della Sopravvivenza nell'Infarto Miocardico – Heart Failure) – Itaalia rühm südamepuudulikkusega MI järgselt ellujäänute uurimiseks;
HF-ACTION (südamepuudulikkus – kontrollitud uuring, mis uurib harjutuste tulemusi) – kontrollitud mõjuuuring füüsiline harjutus tulemuste kohta;
MERIT-HF (Metoprolol CR / XL Randomized Intervention Trial in kongestiivse südamepuudulikkuse korral) – uuringud metoprolooli püsivalt vabastava vormi kasutamise kohta CHF-iga patsientide ravis;
RALES (randomized Aldactone Evaluation Study) – uuring spironolaktooni (aldactone ♠) kasutamise efektiivsuse kohta kompleksne ravi raske südamepuudulikkusega patsiendid;
REMATCH (Randomized Evaluation of Mechanical Assistance for the Treatment of Congestive Heart Failure) – randomiseeritud uuring mehaaniliste abisüsteemide kasutamise kohta CHF-i ravis;
SENIORS (Study of Effects of Nebivolol Intervention on Outcomes and Rehospitalisation in Seniors with Heart Failure) – uuring nebivolooli mõju kohta tulemustele ja tagasivõtule eakatel südamepuudulikkusega patsientidel;
SOLVD-T (Studies of Left Ventricular Dysfunction Treatment) – uuringud enalapriili kasutamise kohta LV düsfunktsiooniga ja kliiniliselt raske südamepuudulikkusega patsientide ravis;
V-HeFT (vasodilataatori südamepuudulikkuse uuring) – rakendusuuring vasodilataatorid CHF-iga;
Val-HeFT (Valsartan Heart Failure Trial) – uuring valsartaani kasutamise kohta südamepuudulikkuse korral.
Muudetud (loaga): McMurray J.J., Pfeffer M.A. Südamepuudulikkus // Lancet. - 2005. - Vol. 365. - Lk 1877-1889.
John McMurray, Mark Petrie, Karl Swedberg, Michel Komajda, Stefan Anker ja Roy Gardner
Südamepuudulikkus