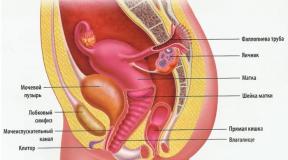
Standardi za zdravljenje želodčne razjede. Sodobne metode zdravljenja razjede na dvanajstniku. 1 Konzervativno zdravljenje
Protokoli za zdravljenje peptične razjede
PROTOKOLI ZDRAVLJENJA RJED
ŽELODEC IN DVANAESTNIK
PREDVAJALCI
PROTOKOL ZDRAVLJENJA RJED
ŽELODEC IN DVANAESTNIK
Koda ICD 10: K26
- definicija: Peptični ulkus je kronična recidivna bolezen, ki se pojavi z izmenjujočimi se obdobji poslabšanj in remisij, katere glavni simptom je nastanek defekta (razjede) v steni želodca in dvanajstniku prodorno - v nasprotju s površinsko poškodbo sluznice (erozija) - v submukozno plast.
- Izbor pacientov: Bolniki so izbrani po celovitem pregledu (EGDFS, rentgenska kontrastna študija, ultrazvok organov trebušna votlina). Glede na rezultate študij so bolniki razdeljeni na bolnike, ki so bili zdravljeni konzervativno, in bolnike, ki so bili zdravljeni kirurško (bolniki, ki so zavrnili zdravljenje). kirurško zdravljenje so predmet konzervativnega zdravljenja).
- Razvrstitev:
Odvisno od lokacije:
- želodčne razjede (srčni in subkardialni deli, telo želodca, antrum, pilorični kanal);
- razjede dvanajstnika (bulbus in postbulbarni del);
- kombinirane razjede želodca in dvanajstnika.
- razjede majhnih (do 0,5 cm v premeru) velikosti;
- razjede srednje velikosti (0,6-1,9 cm v premeru);
- velike (2,0-3,0 cm v premeru) razjede;
- velikanske (več kot 3,0 cm v premeru) razjede.
- samotne razjede;
- večkratne razjede.
- poslabšanja;
- brazgotinjenje (endoskopsko potrjena stopnja "rdeče" in "bele" brazgotine);
- remisije;
- prisotnost cicatricialne in ulcerativne deformacije želodca in dvanajstnika.
- krvavitev iz prebavil,
- perforacija,
- cicatricialna stenoza,
- penetracija,
- Malignost.
Odvisno od velikosti:
Odvisno od števila ulcerativnih lezij:
Odvisno od stopnje:
Odvisno od zapletov:
Pri zdravljenju bolnika z nezapleteno obliko razjede želodca ali dvanajstnika je bolnikovo stanje zadovoljivo.
Klinična slika pri nezapletenih oblikah peptične razjede:
- Vodilni sindrom poslabšanja PU je bolečina v epigastrični regiji, ki lahko izžareva v levo polovico. prsni koš in leva lopatica, torakalna oz ledveno hrbtenica.
- Bolečina se pojavi takoj po obroku (z razjedami srčnega in subkardialnega dela želodca), pol ure ali uro po jedi (z razjedami telesa želodca).Z razjedami pilorskega kanala in dvanajstnika se običajno opazijo pozne bolečine (2-3 ure po jedi), lačne bolečine, ki se pojavijo na prazen želodec in izginejo po jedi, pa tudi nočne bolečine.
- Bolečina izgine po jemanju antacidov, antisekretornih in antispazmodična zdravila, uporaba toplote.
- Sindrom ulcerativne dispepsije: kislo spahovanje, zgaga, slabost, zaprtje. Značilen simptom je bruhanje kisle želodčne vsebine, ki se pojavi na vrhuncu bolečine in prinaša olajšanje, zato ga lahko bolniki povzročijo umetno.
- Ob poslabšanju bolezni se pogosto opazi izguba teže, saj se bolniki kljub ohranjenemu apetitu omejijo na hrano, saj se bojijo povečane bolečine.
- Upoštevati je treba tudi možnost asimptomatskega poteka peptične razjede.
Pri zapletenih oblikah peptične razjede se resnost stanja določi glede na nastanek zapleta. Zapleti, kot sta krvavitev iz prebavil in perforacija razjede, so nujni in zahtevajo nujne terapevtske in diagnostične ukrepe.
Klinična slika krvavitev iz prebavil:
Opazimo ga pri 15-20% bolnikov s PU, pogosteje z želodčno lokalizacijo razjed. Kaže se z bruhanjem vsebine, kot je "kavna usedlina" (hematemeza) ali črno katranasto blato (melena). Pri obsežni krvavitvi in nizkem izločanju klorovodikove kisline, pa tudi pri lokalizaciji razjede v kardialnem delu želodca lahko v bruhanju opazimo primesi nespremenjene krvi. Včasih so na prvem mestu v klinični sliki ulcerativne krvavitve splošne težave (šibkost, izguba zavesti, zmanjšana krvni pritisk, tahikardija), melena pa se lahko pojavi šele po nekaj urah.
Razvrstitev ulcerativne krvavitve
Lokalizacija vira krvavitve:
- Razjeda na želodcu.
- Razjeda na dvanajstniku.
- Ponavljajoče se razjede po različnih kirurških posegih na želodcu.
- pljuča
- srednja stopnja gravitacija
- težka
Glede na resnost krvavitve:
Ocena resnosti krvavitev iz prebavil:
I - stopnja - blago- opazili pri izgubi 20% BCC (do 1000 ml pri bolniku s telesno težo 70 kg). Splošno stanje je zadovoljivo ali zmerno, koža je bleda (zaradi vaskularnega spazma), pojavi se znojenje, utrip je 90-100 na 1 minuto, krvni tlak 100/60 mm Hg, vznemirjenost bolnika se spreminja z rahlo letargijo, zavest je jasna, dihanje je nekoliko pospešeno, refleksi so zmanjšani; v krvi se določi levkocitoza s premikom formule v levo, eritrociti do 3,5 x 1012 / l, Hb - 100 g / l., oligurija. Brez nadomestila izgube krvi ni izrazitih motenj krvnega obtoka.
II - stopnja - zmerna- opazili pri izgubi od 20 do 30% volumna krvi v obtoku (1000-1500 ml pri bolniku, ki tehta 70 kg). Splošno stanje je zmerno hudo, izrazita bledica kože, lepljiv znoj, utrip 120-130 na 1 minuto, šibko polnjenje, krvni tlak - 80/50 mm Hg, plitvo dihanje, hitro, izrazito oligurija; eritrocitov do 2,5 x 1012 / l, Hb - 80 g / l. Brez nadomestila izgube krvi lahko bolnik preživi, vendar so pomembne motnje v prekrvavitvi, presnovi in delovanju ledvic, jeter in črevesja.
ІІІ stopnja - huda- opazimo pri izgubi več kot 30% BCC (od 1500 do 2000 ml), splošno stanje je izjemno težko, motorična aktivnost je zatrta, koža in sluznice so bledo cianotične ali pikčaste (zaradi vazodilatacije). Bolnik počasi odgovarja na vprašanja, pogosto izgubi zavest, pulz je nitast - 140 na 1 min., Morda se občasno ne zazna, krvni tlak - 50/20 mm Hg, plitko dihanje, oligurija se spreminja z anurijo; eritrocitov do 1,5 x 1012 / l, Hb znotraj 50 g / l. Brez pravočasne kompenzacije izgube krvi bolniki umrejo zaradi smrti celic vitalnih organov (jeter, ledvic), srčno-žilne insuficience.
Pri pregledu pacienta je treba opozoriti na bledico kože in sluznice ustnic; s hudo izgubo krvi - bledo cianotični odtenek sluznice in nohtov.
Razvrstitev ulcerativnih krvavitev po Forrestu:Tip F I - aktivna krvavitev
I a - pulzirajoči curek;
I b - tok.
Tip F II - znaki nedavne krvavitve
II a - vidna (nekrvaveča) posoda;
II b - fiksni strdek tromba;
II s - ravno črna pika(črno dno razjede).
Tip F III - razjeda s čistim (belim) dnom.
Klinična slika s perforacijo razjede:
Pojavi se pri 5-15 % bolnikov s PU, pogosteje pri moških. Fizično preobremenitev, uživanje alkohola, prenajedanje povzročajo njegov razvoj. Včasih se perforacija pojavi nenadoma v ozadju asimptomatskega ("tihega") poteka peptične razjede. Perforacija razjede se klinično kaže z akutnimi ("bodalnimi") bolečinami v epigastrični regiji, razvojem kolaptoidnega stanja. Pri pregledu bolnika najdemo "desko" napetost mišic sprednje trebušne stene in ostro bolečino pri palpaciji trebuha, pozitiven simptom Shchetkin-Blumberga. V prihodnosti, včasih po obdobju namišljenega izboljšanja, napreduje slika difuznega peritonitisa.
Razvrstitev perforiranih razjed
Po etiologiji
- perforacija kroničnih in akutnih razjed
- predrtje simptomatske razjede (hormonsko, stresno itd.)
- a) želodčne razjede
- b) razjede na dvanajstniku
- a) v prosto trebušno votlino (tipično, pokrito);
- b) atipična perforacija (v polnilno vrečko, manjši ali večji omentum, v retroperitonealno tkivo, v votlino, izolirano z adhezijami);
- c) kombinacija s krvavitvijo iz prebavil
- d) kombinacija s stenozo želodčnega izhoda
- a) faza kemičnega peritonitisa (obdobje primarnega bolečinskega šoka)
- b) faza začetka razvoja bakterijskega peritonitisa in sindroma sistemskega vnetnega odziva (obdobje namišljenega počutja)
- c) faza difuznega gnojnega peritonitisa (obdobje hude abdominalne sepse).
Po lokalizaciji
Majhna ali velika ukrivljenost;
Sprednja ali zadnja stena v antralni, prepilorični, pilorični,
Srčni oddelek ali v telesu želodca;
sprednja stena
zadnja stena
Avtor: klinična oblika
Po fazi peritonitisa (glede na klinična obdobja)
Klinična slika cicatricialne stenoze:
Običajno nastane po brazgotinjenju razjed, ki se nahajajo v piloričnem kanalu ali začetnem delu dvanajstnika. Pogosto razvoj tega zapleta olajša operacija šivanja perforirane razjede na tem področju. Najbolj značilni klinični simptomi pilorične stenoze so bruhanje hrane, zaužite dan prej, pa tudi riganje z vonjem po "gnilih" jajcih. Pri palpaciji trebuha v nadželodčni regiji je mogoče zaznati "pozno pljuskanje" (Vasilenkov simptom), včasih postane vidna želodčna peristaltika. Z dekompenzirano stenozo pilorusa lahko napreduje izčrpanost bolnikov, pridružijo se elektrolitske motnje.
Razvrstitev cicatricialnih stenoz:
- Kompenzirana stenoza- zanje je značilna zmerna kršitev evakuacije (barij zamuja do 3 ure).
- Subkompenzirana stenoza- srednja stopnja razvoja zapletov, pri kateri pride do prelivanja želodca po zaužitju majhnih obrokov hrane (barij se zadržuje v želodcu do 7 ur).
- Dekompenzirana stenoza- zadnja stopnja razvoja zapletov (barij se zadržuje v želodcu več kot 7 ur), pri katerem pride do znatnega poslabšanja bolnikovega stanja.
Hkrati je odprtina pilorusa in dvanajstnika zmerno zožena. Za potiskanje bolusa hrane iz želodca v dvanajsternik se mišice želodčne stene povečajo (hipertrofija) in poveča se motorična aktivnost želodca. Tako želodec kompenzira težave pri premikanju prehrambenih mas.
Bolnik je zaskrbljen zaradi občutka polnosti v želodcu po jedi, pogoste zgage, riganja, ki ima kisel okus. Pogosto pride do bruhanja hrane, ki je delno prebavljena. Po bruhanju bolniki občutijo olajšanje. Splošno stanje bolnika ni moteno. Na tej stopnji fluoroskopski pregled razkrije povečanje motorične aktivnosti želodca, vidne so pogoste kontrakcije mišic želodčnih sten, vendar znakov stenoze in upočasnjenega praznjenja želodca ni.
Po nekaj mesecih, pri nekaterih bolnikih pa po nekaj letih pride do subkompenzacije ali subkompenzirane stenoze. Bolnik pojavi obilno bruhanje po jedi, vendar pogosteje po določenem času po jedi. Po bruhanju pride olajšanje. Občutek polnosti v želodcu bolniki običajno slabo prenašajo in mnogi od njih sami izzovejo bruhanje. V izbljuvku je hrana, zaužita dan prej. Znak eruktacije se spremeni iz kislega v gnilobo. Obstajajo bolečine, ki spremljajo občutek polnosti želodca, tudi če jemljete majhno količino hrane. Postopoma pride do izgube teže. Pri pregledu in sondiranju trebuha se v želodcu pod popkom zazna pljuskanje, tj. ugotovimo dilatacijo želodca. Rentgenski pregled razkrije veliko količino želodčne vsebine na prazen želodec. Pri fluoroskopiji z barijevim kontrastom se ugotovi kršitev evakuacijske funkcije želodca.
Po 1,5-2 letih stopnja subkompenzacije preide v fazo dekompenzacije. Za to stopnjo je značilno postopno oslabitev motorično-evakuacijske funkcije želodca. Stopnja stenoze se postopoma povečuje. Bruhanje postane pogosto in preneha prinašati olajšanje. prehranske mase ne izpraznijo popolnoma želodca zaradi oslabelosti želodčnih mišic, ki med bruhanjem ne morejo izvreči vse vsebine. Belching gnilo postane trajno. Prisotna je žeja, ki jo pojasnjuje povečana izguba tekočine med bruhanjem. Porušeno je ravnovesje elektrolitov (kalij, kalcij, klor itd.) v krvi, kar se kaže s trzanjem mišic in celo epileptični napadi. Pacientov apetit se močno zmanjša. Izguba teže lahko doseže točko izčrpanosti. Med pregledom najdemo močno razširjen želodec, zmanjšanje motorične aktivnosti želodca, veliko količino vsebine v želodcu med fluoroskopijo.
Klinična slika s penetracijo razjede:
Penetracija razjede je prodiranje razjede na želodcu ali dvanajstniku v okoliška tkiva: trebušno slinavko, mali omentum, žolčnik in drugi Ko prodre razjeda, se pojavijo vztrajne bolečine, ki izgubijo svojo nekdanjo povezavo z vnosom hrane, telesna temperatura se dvigne, v krvnih preiskavah se odkrije povečanje ESR. Prisotnost penetracije razjede potrdimo radiografsko in endoskopsko.
Faze razvoja penetracije:
- Stopnja širjenja razjede na vse plasti stene želodca ali dvanajstnika.
- Stopnja fuzije vezivnega tkiva z bližnjim organom. Adhezija se razvije kot zlepitev med zunanjo lupino želodca ali dvanajstnika in zunanjo lupino sosednjega organa.
- Stopnja prodiranja razjede v tkivo organa.
- Kalozne razjede so pogosteje izpostavljene malignosti pri bolnikih, starejših od 40 let.
- Razjedo, večjo od 1,5 cm, je treba obravnavati kot potencialno maligno.
- Malignost se pogosto začne na robu razjede, redkeje na dnu.
- Malignost spremljajo sprememba simptomov, izguba pogostosti in sezonskosti poslabšanj ter povezava bolečine z vnosom hrane, izguba apetita, povečana izčrpanost in pojav anemije.
- Krvni testi kažejo anemijo, povišan ESR.
- Končni zaključek je narejen med histološkim pregledom biopsij, odvzetih iz različnih delov razjede.
- Klinični in epidemiološki podatki
- Laboratorijska potrditev ni potrebna
- Zmanjšanje izločanja klorovodikove kisline (zmanjšanje agresivnega učinka in ustvarjanje pogojev za delovanje antibiotikov)
- Sanacija sluznice želodca in dvanajstnika iz H. pylori
- Preprečevanje recidivov in zapletov
- Raven intragastričnega pH čez dan (približno 18 ur) mora biti nad 3
- Do danes so le zaviralci protonske črpalke (PPI) v skladu s tem pravilom.
- IPČ jemljemo strogo po protokolu (omeprazol 10 mg/dan, rabeprazol 20 mg/dan, lansoprazol 30 mg/dan, pantoprazol 40 mg/dan, esomeprazol (Nexium) 40 mg/dan) z endoskopskim nadzorom po 4,6 tednih pri razjedi na dvanajstniku in 6,8 tednih pri razjedi na želodcu.
Klinična slika z malignim ulkusom:
Malignost - ni tako pogost zaplet želodčne razjede, kot je bilo prej mišljeno. Za malignost razjede se pogosto zamenjujejo primeri pravočasno neprepoznanega infiltrativno-ulceroznega raka želodca. Diagnoza maligne razjede ni vedno enostavna. Klinično je včasih mogoče opaziti spremembo poteka peptične razjede z izgubo periodičnosti in sezonskosti poslabšanj. Krvni testi kažejo anemijo povišan ESR. Končni zaključek je narejen s histološkim pregledom biopsij, odvzetih iz različnih delov razjede.
Treba je opozoriti, da je rak dvanajstnika izjemno redek, razjede na želodcu so pogosteje podvržene rakavi degeneraciji (v 15-20% primerov).Še posebej neugodne so v tem pogledu razjede velike ukrivljenosti in prepilornega želodca. Približno 90% razjed večje ukrivljenosti je malignih.
5. Diagnostična merila:
6. Najmanjši seznam laboratorijskih in instrumentalnih raziskovalnih metod:
Laboratorijske raziskovalne metode:
1. Popolna krvna slika z nezapletenim potekom peptičnega ulkusa najpogosteje ostane brez bistvenih sprememb. Včasih pride do rahlega povečanja hemoglobina in rdečih krvnih celic, lahko pa se odkrije tudi anemija, kar kaže na očitno ali skrito krvavitev. Levkocitoza in pospešena ESR se pojavita pri zapletenih oblikah peptične razjede.
2. Analiza iztrebkov za okultna kri.
Instrumentalne raziskovalne metode:
1.Ezofagogastroduodenofibroskopija s ciljno biopsijo omogoča:- Identificirajte razjedo in opišite njeno lokalizacijo, velikost, naravo, prisotnost in razširjenost sočasnega vnetja sluznice, prisotnost zapletov peptične razjede,
Zagotovite objektiven nadzor nad učinkovitostjo zdravljenja proti razjedam, hitrostjo in kakovostjo brazgotinjenja;
Izvedite zelo učinkovito lokalno zdravljenje razjed z uvedbo različnih zdravilne snovi direktno v prizadeto mesto ali obsevanje razjede z nizkointenzivnim helij-neonskim laserjem (endoskopska laserska terapija).
2. Rentgenska kontrastna študija:
Najbolj značilni rentgenski znaki razjede na želodcu ali dvanajstniku so:
1) simptom "niše" (obris ali relief sluznice) z vnetnim grebenom okoli njega;
2) konvergenca mukoznih gub proti niši;
3) simptom "kazanja s prstom" (de Quervainov simptom);
4) pospešeno napredovanje barijeve suspenzije v območju razjed (simptom lokalne hipermobilnosti);
5) prisotnost velike količine tekočine v želodcu na prazen želodec (nespecifični znak).
7. Diferencialna diagnoza:
Kronični gastritis
Kronični gastritis za razliko od peptičnega ulkusa je značilna večja resnost dispeptičnih pojavov. Pogosto se pojavi občutek teže v zgornjem delu trebuha in občutek hitre sitosti po zaužitju celo majhne količine hrane, zgaga, riganje kisle vsebine, motnje blata. Obstaja monotonija poteka, kratka obdobja poslabšanja z manj izrazitim sindromom bolečine kot pri peptični ulkus. Značilna je odsotnost sezonske periodičnosti in povečanje bolečine med potekom bolezni. Splošno stanje bolnikov ni posebej moteno. Vendar pa je nemogoče izključiti gastritis, ki ga vodijo le bolnikove pritožbe. Potrebne so ponavljajoče se rentgenske in endoskopske študije, pri katerih se poleg odsotnosti niše razkrije značilna togost gub želodčne sluznice in sprememba njenega reliefa.
Kronični gastroenteritis
kronični gastroenteritis, tako dobro, kot peptični ulkus, se lahko kaže z bolečino v epigastrični regiji po jedi. Toda te bolečine spremlja ropotanje črevesja, huda bolečina pri palpaciji pa se določi v predelu popka in spodaj. V blatu se določi veliko število produktov nepopolne prebave hrane (mišična vlakna, nevtralna maščoba, škrob). Od radioloških znakov so pomembne spremembe na želodčni sluznici, hitra evakuacija kontrasta iz Tanko črevo, zgodnje polnjenje (po 2-3 urah) cekuma.
Duodenitis in piloroduodenitis
Duodenitis in piloroduodenitis pogosto zelo spominja na kliniko peptični ulkus. Za razliko od slednjih so značilni:
1) resnost stalnih lačnih in nočnih bolečin, ki se prenehajo z jedjo, in pozni dispeptični pojavi;
2) intermitentni potek s kratkimi obdobji poslabšanj, ki jim sledijo kratke remisije. Rentgenski pregled ne kaže znakov razjede, ugotovimo hipertrofirane in atipično prepletene gube sluznice z zrnatim reliefom. Ponavljajoče se študije, gastroduodenoskopija vam omogočajo pravilno diagnozo.
Peptični ulkus je pogosto razlikovati od periduodenitisa neulkusne etiologije. Običajno so posledica razjede dvanajstnika, ki se kaže kot pilorični sindrom s kliniko peptične razjede. Po celjenju razjede s preostalim periduodenitisom se intenzivnost bolečine zmanjša, postanejo trajne, sezonskost pojava izgine. Neulcerozni periduodenitis lahko povzroči holecistitis, divertikul dvanajstnika, zapleten z vnetjem ali razjedo, kronični apendicitis. Za razliko od peptičnega ulkusa se tak periduodenitis kaže s stalno bolečino v epigastrični regiji in desnem hipohondriju, ki se poslabša po jedi in seva v hrbet. Obstajajo tudi spahovanje, slabost, občutek teže v epigastriju. Pri diagnozi njihove velike pomoči je rentgenski pregled, ki razkriva deformacijo čebulice, dvanajstnika, njegovo hitro praznjenje, odsotnost neposrednih rentgenskih znakov peptičnega ulkusa.
rak želodca, predvsem v začetni fazi, se lahko razlikujejo klinični simptomi in spominjajo na kliniko peptične ulkusne bolezni. Ko je tumor lokaliziran v pilorični regiji, lahko opazimo intenzivno bolečino, želodčno izločanje je ohranjeno. Še posebej težka je diferencialna diagnoza ulcerozno-infiltrativne in primarno-ulcerozne oblike raka, ki jo lahko spremljajo značilni znaki peptične ulkusne bolezni. V nekaterih primerih želodčne razjede klinični potek lahko spominja na rak želodca, na primer z dolgotrajno kalozno razjedo s stalno bolečino, zmanjšanjem izločanja želodca in nastankom velikega vnetnega infiltrata, ki ga določimo s palpacijo trebuha. Za raka na želodcu so najbolj značilni znaki: kratka anamneza, več starost bolniki, pritožbe splošna šibkost, utrujenost, stalna boleča bolečina, malo odvisna od vnosa hrane. Mnogi imajo anemijo, povečano ESR, vztrajno skrito krvavitev. Za ulcerozno-infiltrativne oblike je značilno vztrajanje kliničnih simptomov, pomanjkanje učinka uporabljenega zdravljenja. Rentgensko slikanje poleg niše razkrije infiltracijo in rigidnost želodčne stene, lomljenje mukoznih gub in odsotnost peristaltike na prizadetem območju okoli niše. Odločilnega pomena pri diferencialni diagnozi raka in želodčnih razjed so študija dinamike bolezni, rentgenske, citološke študije in gastroskopija s ciljno biopsijo.
Holelitiaza in kronični holecistitis lahko pogosto posnema peptično razjedo, ki se kaže z bolečino v zgornjem delu trebuha in dispepsičnimi motnjami. zaščitni znaki je, da so bolezni žolčevodov pogostejše pri ženskah, pri osebah s hipertenzijo in debelostjo. Manjka jim pogostost poslabšanj in dnevni ritem bolečine. Pojav bolečine po jedi je predvsem posledica narave hrane (mastna hrana, meso, jajca, začinjene jedi, marinade, gobe). Obstajajo bolečine v različnih časih po jedi in se razlikujejo po polimorfizmu - različni intenzivnosti in trajanju. Pogosto so po naravi krči po vrsti napadov (kolike) in so intenzivnejši kot pri peptični razjedi. Bolečina je lokalizirana v desnem hipohondriju in seva v desno ramo in lopatico. Občasno se lahko pojavi zlatenica.
pri kronični holecistitis trajanje poslabšanja je krajše, običajno določeno z dnevi, medtem ko s peptično razjedo - tedni, meseci, s postopnim zmanjšanjem njihove intenzivnosti.
Od objektivnih znakov opazimo povečanje jeter, palpacijo in tolkalno bolečino v desnem hipohondriju in območju holedoho-pankreasa. Odkrijejo se pozitivni simptomi Ortnerja, Murphyja, phrenicus simptom. Pri poslabšanju holecistitisa opazimo zvišano telesno temperaturo, patološke spremembe v žolču, nekaj povečanja bilirubina v krvi in urobilina v urinu. Pogosto opazimo zmanjšano izločanje želodca.
Vprašanje končne diagnoze se reši z rentgenskimi in endoskopskimi študijami želodca, dvanajstnika in žolčnega trakta, ki pomagajo prepoznati kronični holecistitis, ki ga opazimo tudi pri nekaterih bolnikih s peptično ulkusno boleznijo.
V takih primerih je treba slednjo razlikovati od žolčne diskinezije, ki pogosto spremlja razjedo dvanajstnika. Za razliko od holecistitisa pri diskineziji med sondiranjem dvanajstnika ni sprememb v vseh delih žolča. S holangiografijo opazimo motnje gibljivosti žolčnika, kanalov in Oddijevega sfinktra. Z umiritvijo poslabšanja peptične razjede klinične manifestacije žolčne diskinezije izginejo ali se zmanjšajo.
Kronični pankreatitis po svojem poteku lahko spominja na peptični ulkus. Z njim, kot tudi s peptičnim ulkusom, so bolečine v zgornjem delu trebuha po jedi na višini prebave. Vendar pa se pogosteje pojavijo po mastni hrani, so nejasne narave, v primeru tvorbe kamnov v kanalih trebušne slinavke postanejo krči. Bolečina je praviloma lokalizirana levo od srednje črte v zgornjem delu trebuha, pogosto v pasu, seva v levo ramo in lopatico. Primerjalna ali globoka palpacija razkrije občutljivost levo od srednje črte. Pri nekaterih bolnikih se poveča količina diastaze v urinu, včasih glukozurija. Diagnozo kroničnega pankreatitisa v odsotnosti radiografskih in endoskopskih znakov peptične ulkusne bolezni potrdimo s pankreatografijo, skeniranjem trebušne slinavke in angiografijo.
Kronični apendicitis
Kronična, apendicitis v nekaterih primerih je lahko nekaj podobnega peptični ulkus. To je posledica dejstva, da pri kroničnem apendicitisu po jedi pogosto opazimo bolečino v nadželodčni regiji, kar je razloženo s prisotnostjo refleksnega krča pilorusa ali periduodenitisa, ki se je razvil kot posledica širjenja okužbe po limfnem traktu iz ileocekalne regije. V nasprotju s peptično razjedo pri kroničnem apendicitisu opazimo anamnezo napada. akutni apendicitis, pogostost poslabšanja s kratkotrajnimi bolečinskimi pojavi, njihovo krepitev pri hoji in fizičnem naporu. Pri palpaciji in tolkalu se na omejenem območju ileocekalne regije določi območje izrazite bolečine. V težkih primerih za diagnozo pomaga rentgenski pregled gastroduodenalnega sistema in ileocekalnega kota.
Divertikula želodca in dvanajstnika so pogosto asimptomatski. Ko divertikul doseže veliko velikost, se pojavi bolečina in občutek teže v epigastrični regiji, bruhanje. Če je klinična slika zapletena zaradi vnetja ali razjede, je lahko zelo podobna peptični ulkus. Po jedi se pojavijo bolečine, pogostost poslabšanja. Diagnoza je v teh primerih lahko težavna in tu sta odločilna rentgenska preiskava in gastroduodenoskopija.
Pri diferencialni diagnozi razjede želodca in dvanajstnika je treba poleg zgoraj omenjenih upoštevati še vrsto drugih bolezni, sicer redkih, ki pa lahko predstavljajo precejšnje težave pri prepoznavanju (tuberkuloza, želodčni sifilis, tabične krize itd.).
Tuberkuloza želodca
Tuberkuloza želodca- ena redkih lokalizacij tuberkuloznega procesa. Patološke spremembe se lahko manifestirajo kot solitarni ali miliarni tuberkuli, difuzno hiperplastične oblike in pogosteje (do 80%) kot ravne površinske ali majhne globoke kraterske razjede. Takšne razjede so pogosteje lokalizirane v piloričnem in antralnem delu, kar pogosto povzroči zoženje pilorusa ali deformacijo želodca. Klinično se bolezen kaže z bolečino v nadželodčni regiji, vendar manj izrazita kot pri želodčni razjedi. Obstaja driska, zmanjšanje izločanja želodca. Pri bolnikih tuberkulozne lezije pljuč in drugih organov niso redke. Odsotnost značilnih kliničnih simptomov, atipična rentgenska slika pogosto povzročajo velike težave pri diagnosticiranju bolezni, le histološki pregled biopsij ali kirurškega materiala omogoča pravilno diagnozo.
Sifilis želodca
Sifilis želodca je redka. Poraz želodca opazimo v terciarnem obdobju in se kaže v nastanku dlesni v steni želodca, ki lahko razjede. Klinična slika lahko spominja na kronični gastritis, želodčno razjedo ali tumor. Bolniki doživljajo zgago, slabost in bruhanje, bolečine v nadželodčni regiji, vendar ne dosežejo enake intenzivnosti kot pri peptični razjedi in pogosto niso povezani z vnosom hrane. Pri rentgenskem pregledu guma simulira tumor ali želodčno razjedo, kar povzroča težave pri prepoznavanju bolezni.
Diagnozo postavimo na podlagi anamneze sifilisa, pozitivnih seroloških reakcij, rezultatov specifičnega preskušanja zdravljenja ali histološke preiskave biopsijskega materiala ali odstranjenega želodčnega preparata.
Limfogranulomatoza želodca
Limfogranulomatoza želodca se nanaša na redke bolezni.Okvaro želodca pogosteje opazimo pri sistemski bolezni in redkeje kot izolirano obliko. Za limfogranulomatozne tvorbe v steni želodca je značilna tvorba tumorju podobnih vozlov, ki štrlijo v lumen želodca, ali površinskih ali globokih razjed. Klinična slika izolirane lezije je zelo podobna kliniki raka ali kalusne razjede. Ulcerativne oblike se kažejo z bolečino v epigastriju, latentno ali obilno krvavitvijo. Pogosti simptomi vključujejo zvišano telesno temperaturo, šibkost, hujšanje, znojenje in srbenje. Krv je pokazala levkopenijo z nevtrofilijo, eozinofilijo in limfopenijo. Zaradi redkosti izolirane limfogranulomatoze želodca, izvirnosti klinike in morfoloških sprememb v steni želodca, podobnih želodčni razjedi, predstavlja diagnoza izjemne težave. Diagnozo postavimo z mikroskopskim pregledom vzorcev biopsije, odvzetih med fibrogastroskopijo ali iz reseciranega želodca.
duodenostaza
duodenostaza je kršitev motorično-evakuacijske funkcije dvanajstnika. Lahko se razvije z boleznimi žolčnega trakta in trebušne slinavke, periduodenitisom ali je neodvisna bolezen nevrogenega izvora.Kaže se s periodičnimi napadi bolečine v epigastrični regiji, ki spominjajo na bolečino pri peptičnem ulkusu. Njegove posebne značilnosti so: pojav izolirane otekline v desnem hipohondriju med napadom bolečine, bruhanje želodčne vsebine, pomešane z veliko količino žolča.
Diagnozo postavimo z rentgenskim pregledom, ki odkrije stagnacijo v dvanajstniku in njegovo razširitev, stenozirajočo peristaltiko in antiperistaltiko, retrogradno zastajanje barija v želodcu in upočasnjeno praznjenje le-tega.
Tabične krize
Tabične krize razvijejo pri bolnikih s tabes dorsalis. Zanje so značilni napadi hude bolečine v nadželodčni regiji z različnim obsevanjem, nenadnim nastopom in hitrim izginotjem, pomanjkanjem lajšanja bolečine po bruhanju,. pogosto opažen pri bolnikih s hudo peptično razjedo splošno stanje bolan; opazimo apatijo, izgubo moči. Napadi so lahko različno dolgi. Zunaj napadov pacient ne trpi. Značilni simptomi za živčni sistem(anizokorija, pomanjkanje kolenskih sunkov, neravnovesje itd.), možne so spremembe na aorti in aortnih zaklopkah, pozitivna Wassermanova reakcija v krvi ali cerebrospinalni tekočini.
Diafragmalna kila
pri diafragmalna kila, kot tudi pri peptični ulkusni bolezni se bolniki pritožujejo zaradi bolečine v epigastrični regiji med ali po jedi, nočnih bolečin, občutka teže v epigastriju in dispeptičnih motenj. V nekaterih primerih opazimo očitno ali latentno ezofagealno-želodčno krvavitev. Te pritožbe so povezane z razvojem ulceroznega ezofagitisa, lokaliziranega gastritisa.
V nasprotju s peptično razjedo pri diafragmalni kili je bolečina lokalizirana visoko v epigastriju, v predelu xiphoid procesa in za prsnico. Njihova stroga periodičnost, različna intenzivnost in trajanje. Bolečina pogosto seva navzgor in nazaj - v hrbet, v levo ramo. Značilen je pekoč občutek za prsnico ali vzdolž požiralnika med ali po jedi. Pri diferencialni diagnozi teh bolezni je odločilnega pomena ciljni rentgenski pregled organov prsnega koša in gastroduodenalnega sistema.
Kila bele črte trebuha
Kila bele črte trebuha v nekaterih primerih lahko povzroči ostre bolečine v epigastrični regiji in dispeptične motnje, kot je peptični ulkus. Pri drugih bolnikih lahko epigastrično kilo spremlja peptični ulkus, osnovna bolezen pa ni diagnosticirana. Diferencialna diagnoza teh dveh bolezni med skrbnim pregledom bolnika ne povzroča težav, vendar prisotnost epigastrične kile zavezuje zdravnika, da opravi rentgenski pregled želodca in dvanajstnika, da prepreči diagnostične in taktične napake pri odločanju o operaciji.
Črevesna diskinezija
pri črevesne diskinezije Klinične manifestacije so lahko podobne kliniki peptičnega ulkusa. Bolniki se pritožujejo zaradi bolečine v epigastrični regiji ali drugi lokalizaciji, dispeptičnih motenj. Značilni znaki diskinezij, zapletenih s kolitisom, so: dolgotrajno zaprtje v anamnezi, občasna sprememba zaprtja z "lažno" drisko, občutek nepopolnega praznjenja črevesja. Pogosto bolečina ni odvisna od narave zaužite hrane, po blatu in odvajanju plinov je olajšanje. Pri objektivnem pregledu se določi bolečina vzdolž debelega črevesa, pogosto prečno, padajoče in sigmoidno.
Rentgenski pregled pokaže izrazit krč teh delov debelega črevesa ali celoten kolospazem. Črevesno diskinezijo, kolitis lahko spremlja peptični ulkus, vendar odsotnost znakov peptične razjede med fluoroskopijo ali fibrogastroduodenoskopijo govori v prid diskinezije.
8. Hospitalizacija:
Bolniki z zapletenimi oblikami peptične razjede so hospitalizirani. Nezapletene oblike peptične razjede se zdravijo ambulantno konzervativno.
9. Osnovna terapija:
Zdravljenje poslabšanja nezapletene peptične razjede je izključitev fizičnega in duševnega stresa, dieta (zmerna, z obroki 4-5 krat na dan), opustitev kajenja in uživanja alkohola, zdravljenje z zdravili.
10. Etiotropna terapija:
Glavno pravilo antisekretorne terapije
11. Patogenetska in simptomatska terapija:
"Maastricht 3" - zdravljenje (1)
Prva linija terapije:
PPI v standardnem odmerku 2-krat na dan.
Klaritromicin (makrolidi) 500 mg dvakrat na dan
Amoksicilin (penicilini) 1000 mg dvakrat na dan ali metronidazol (antiprotozoik) 500 mg dvakrat na dan*
Trajanje terapije - najmanj 7 dni, do 10 dni
"Maastricht 3" - zdravljenje (2)
Druga linija terapije:
PPI v standardnem odmerku dvakrat na dan
Bizmutov subcitrat (gastroprotektorji) 120 mg 4-krat na dan
Metronidazol 500 mg 3-krat na dan
Tetraciklin (antibiotiki, poliketidi) 250 mg 4-krat na dan
Trajanje terapije - najmanj 10 dni, do 14 dni
* Z odpornostjo na metronidazol manj kot 40%
12. Indikacije za kirurško zdravljenje:
Indikacije za kirurško zdravljenje lahko razdelimo na absolutne in relativne:
Absolutno:
- perforacija razjede;
- Obilna ulcerativna krvavitev s simptomi hemoragičnega šoka ali neprekinjeno konzervativno (vključno z uporabo razpoložljivega arzenala endoskopskih tehnik);
- Prisotnost stenoze;
- Visoko tveganje za ponovitev z ustavljeno krvavitvijo iz razjede ali ponavljajočo se krvavitvijo;
- Penetrirajoči ulkus;
- Histološko potrjena maligna degeneracija razjede.
- Huda oblika peptičnega ulkusa: pogostnost recidivov več kot 2-krat na leto, neučinkovitost standardne terapije z zdravili;
- Dolgotrajno brez brazgotin na ozadju tradicionalna terapija razjede: razjeda na želodcu - več kot 8 tednov, razjeda na dvanajstniku - več kot 4 tedne;
- Ponavljajoče se krvavitve v zgodovini v ozadju ustreznega zdravljenja;
- Kalozne razjede brez brazgotin v 4-6 mesecih;
- Ponovitev razjede po predhodnem šivanju zaradi perforacije;
- Več razjed v kombinaciji z visoko kislostjo želodčnega soka;
- Pomanjkanje možnosti za redno polno zdravljenje;
- Želja pacienta po radikalnem zdravljenju;
- Nestrpnost do sestavin zdravljenja z zdravili.
- Resekcija 2/3 želodca z uvedbo gastroduodenoanastomoze po Billroth-I,
- Resekcija 2/3 želodca z uvedbo gastrojejunoanastomoze po Billroth-II na dolgi zanki z enteroenteroanastomozo po Brownu.
Relativno:
13. Kirurški posegi za peptični ulkus:
Pri nezapletenih oblikah peptične razjede se izvajajo:
Pri zapletenih oblikah peptične razjede se izvajajo:
Za krvavitve:
Zapiranje krvaveče razjede
Za perforirane razjede:
Šivanje perforiranega ulkusa po Oppel-Polikarpovu,
S cicatricialno stenozo:
Piloroplastika (po Finneyju, Heineke-Mikulich, Jabulei),
Pri prodoru:
Odrezovanje zadnje stene dvanajstnika od robov penetrantne razjede, ki mu sledi odstranitev prizadetega segmenta dvanajstnika ali njegova plastična obnova z duodenoplastiko,
Distalna resekcija želodca s tvorbo gastroduodenoanastomoze, ki modelira pilorus,
Selektivna proksimalna vagotomija z odstranitvijo razjede in duodenoplastiko.
Za "težke" razjede:
Finsterer-Bancroft-Plenk resekcija želodca za "off"
14. Preprečevanje:
Preprečevanje peptične razjede lahko pogojno razdelimo na primarno in sekundarno.
primarna preventiva, namenjen preprečevanju razvoja bolezni, sekundarno pa zmanjšuje tveganje za poslabšanje in recidiv.
Primarno preprečevanje razjede na dvanajstniku ali razjede na želodcu vključuje:
- Preprečevanje okužbe s Helicobacter pylori. Treba je strogo upoštevati protiepidemična pravila, če je v hiši bolnik s peptično razjedo ali oseba, ki je nosilec tega mikroba. Pacient mora imeti individualen komplet posode, jedilni pribor, osebne brisače. Poljubljanje ni priporočljivo.
- Treba se je popolnoma izogibati alkoholne pijače pa tudi prepoved kajenja.
- Spremljajte stanje svojih zob, pravočasno zdravite karies, upoštevajte ustno higieno.
- Za preprečevanje razjed na želodcu in dvanajstniku je priporočljivo zdraviti kronične in akutne bolezni, hormonske motnje.
- Jejte zdravo hrano. Iz prehrane odstranite prekajene, začinjene in začinjene jedi, gazirane pijače, preveč hladne ali vroče jedi.
- Ne jemljite pogosto zdravil, ki lahko povzročijo razjede.
- Načrtujte dan za delo, šport in prosti čas.
Sekundarna preventiva razjeda na dvanajstniku ali razjeda na želodcu zahteva obvezen zdravniški pregled:
- V jesenskem in spomladanskem obdobju je priporočljivo izvajati tečaje zdravljenja proti recidivom. Gastroenterolog predpisuje potrebne fizioterapevtske postopke, zdravila, mineralno vodo, zeliščna zdravila.
- Pacient mora opraviti sanatorij-letovišče preventivno zdravljenje razjede v specializiranih ustanovah.
- Upoštevajte dieto, ki jo je predpisal gastroenterolog.
- Sanirajte kronična žarišča okužbe, ki lahko povzročijo poslabšanje razjede.
- Stalno spremljanje stanja razjede, tako instrumentalno kot laboratorijsko. To bo v kratkem času pomagalo prepoznati začetek poslabšanja bolezni in začeti zdravljenje.
- Upoštevati je treba celoten kompleks preventivnih ukrepov, kot pri primarnem preprečevanju razjed.
RCHD (Republiški center za razvoj zdravja Ministrstva za zdravje Republike Kazahstan)
Različica: Arhiv - Klinični protokoli Ministrstva za zdravje Republike Kazahstan - 2007 (št. naročila 764)
Razjeda na želodcu (K25)
splošne informacije
Kratek opis
peptični ulkus- kronična recidivna bolezen, katere glavni morfološki substrat je peptični ulkus v želodcu, dvanajstniku ali proksimalnem jejunumu, s pogosto vpletenostjo drugih organov prebavnega sistema v patološki proces in razvoj različnih zapletov.
Etiološki dejavnik je Helicobacter pylori(NR) je gram-negativna spiralna bakterija. Kolonije živijo v želodcu, tveganje za okužbo se povečuje s starostjo. Okužba s HP je v večini primerov vzrok za nastanek razjed na želodcu in dvanajstniku, B-celičnega limfoma in raka. distalni oddelkiželodec. Približno 95 % razjed dvanajstnika in približno 80 % razjed želodca je povezanih s prisotnostjo okužbe s HP. Ločeno so izolirani simptomatski ulkusi, povezani z uporabo nesteroidnih protivnetnih zdravil (NSAID), steroidnih hormonov.
Koda protokola: H-T-029 "Peptični ulkus"
Za terapevtske bolnišnice
Koda (kode) po ICD-10:
K25 Želodčna razjeda
K26 Razjeda na dvanajstniku
K27 Peptični ulkus, neopredeljen
K28.3 Gastroduodenalni ulkus, akuten brez krvavitve ali perforacije
K28.7 Gastroduodenalna razjeda, kronična brez krvavitve ali perforacije
K28.9 Gastroduodenalna razjeda, ki ni opredeljena kot akutna ali kronična, brez krvavitve ali perforacije
Razvrstitev
Klasifikacija (Grebenev A.L., Sheptulin A.A., 1989, 1995)
Glede na nozološko neodvisnost
1. Peptični ulkus.
2. Simptomatski gastroduodenalni ulkusi:
2.1 "Stresne" razjede:
A) z razširjenimi opeklinami (Curlingove razjede);
B) s kraniocerebralnimi poškodbami, cerebralno krvavitvijo, nevrokirurškimi operacijami (Cushingove razjede);
C) z miokardnim infarktom, sepso, hudimi poškodbami in abdominalnimi operacijami.
2.2 Medicinske razjede.
2.3 Endokrine razjede:
A) Zollinger-Ellisonov sindrom;
B) gastroduodenalne razjede pri hiperparatiroidizmu.
2.4 Gastroduodenalne razjede pri nekaterih boleznih notranjih organov:
A) z nespecifičnimi pljučnimi boleznimi;
B) z boleznimi jeter (hepatogene);
C) pri boleznih trebušne slinavke (pankreatogenih);
D) s kronično odpovedjo ledvic;
D) z revmatoidnim artritisom;
E) pri drugih boleznih (ateroskleroza, diabetes, eritremija itd.).
Glede na lokacijo lezije
1. Želodčne razjede:
Srčni in subkardialni oddelki;
Telo in kot želodca;
Antralni oddelek;
pilorični kanal.
2. Razjede na dvanajstniku:
Čebulice dvanajstnika;
Postbulbarni oddelek (intrabulbozne razjede).
3 Kombinacija razjede želodca in dvanajstnika. Projekcija lezije želodca in dvanajstnika:
Majhna ukrivljenost;
Velika ukrivljenost;
sprednja stena;
Zadnja stena.
Glede na število in premer razjed:
samski;
Večkraten;
Majhna (do 0,5 cm);
Srednje (0,6-1,9);
Velika (2,0-3,0);
Velikan (> 3,0).
Glede na klinično obliko:
tipično;
Atipično (z atipičnim sindromom bolečine, neboleče, asimptomatsko).
Glede na stopnjo izločanja želodčne kisline:
povišan;
Normalno;
Zmanjšano.
Po naravi gastroduodenalne gibljivosti:
Povečan tonus in povečana peristaltika želodca in dvanajstnika;
Zmanjšanje tonusa in oslabitev peristaltike želodca in dvanajstnika;
Duodenogastrični refluks.
Glede na fazo bolezni:
faza poslabšanja;
faza brazgotinjenja;
faza remisije.
Po času brazgotinjenja:
Z običajnimi pogoji brazgotinjenja (do 1,5 meseca za razjede na dvanajstniku in do 2,5 meseca za razjede na želodcu);
Težko brazgotinjenje razjed;
S prisotnostjo ali odsotnostjo deformacije po ulkusu;
Cicatricialna in ulcerativna deformacija želodca;
Cicatricialna in ulcerativna deformacija čebulice dvanajstnika.
Glede na naravo poteka bolezni:
Akutna (prvič ugotovljena razjeda);
Kronična: z redkimi poslabšanji (1-krat v 2-3 letih); z mesečnimi poslabšanji (2-krat na leto in pogosteje).
Dejavniki in skupine tveganja
Prisotnost HP;
Jemanje nesteroidnih protivnetnih zdravil, steroidnih hormonov;
Imeti družinsko zgodovino;
- neredno jemanje zdravil;
- kajenje;
Vnos alkohola.
Diagnostika
Diagnostična merila
Pritožbe in anamneza
Bolečina: ugotoviti je treba naravo, pogostost, čas pojava in izginotja bolečine, povezavo z vnosom hrane.
Zdravniški pregled
1. Zgodnja bolečina se pojavi 0,5-1 uro po jedi, postopoma narašča, vztraja 1,5-2 uri, se zmanjša in izgine, ko se želodčna vsebina premakne v dvanajstnik; značilne za želodčne razjede. S porazom srčnega, subkardialnega in fundičnega oddelka bolečine pojavijo takoj po jedi.
2. Pozne bolečine se pojavijo 1,5-2 ure po jedi, postopoma se povečujejo, ko se vsebina evakuira iz želodca; značilnost razjed pilorusa želodca in dvanajstnika.
3. "Lačne" (nočne) bolečine se pojavijo 2,5-4 ure po jedi, izginejo po naslednjem obroku, značilne za razjede na dvanajstniku in piloričnem želodcu.
4. Kombinacijo zgodnje in pozne bolečine opazimo pri kombiniranih ali večkratnih razjedah. Resnost bolečine je odvisna od lokacije ulceroznega defekta (rahla bolečina - z razjedami telesa želodca, ostra bolečina - s piloričnimi in ekstra-bulboznimi razjedami dvanajstnika), starosti (močneje pri mladih) in prisotnosti zapletov.
Najbolj značilna projekcija bolečine, odvisno od lokalizacije ulceroznega procesa, je naslednja:
Z razjedami srčnega in subkardialnega dela želodca - območje xiphoid procesa;
Z razjedami telesa želodca - epigastrična regija levo od srednje črte;
Z razjedami pilorusa in dvanajstnika - epigastrična regija desno od srednje črte.
Laboratorijske raziskave
V splošnem krvnem testu: posthemoragična anemija, retikulocitoza, povečana aktivnost amilaze v krvnem serumu in urinu (ko razjeda prodre v trebušno slinavko ali reaktivni pankreatitis).
Možne so spremembe biokemičnih vzorcev jeter (povečana aktivnost ALT, AST z nespecifičnimi reaktivni hepatitis, neposredni bilirubin z vpletenostjo v vnetno-destruktivni proces Vaterjeve bradavice).
Pri krvavitvi iz razjede postane reakcija na okultno kri v blatu pozitivna.
Prisotnost HP potrdimo z mikroskopskimi, serološkimi preiskavami in ureaznim izdihanim testom (glej spodaj).
Instrumentalne raziskave
1. Prisotnost razjede na EGDS. Pri želodčni lokalizaciji razjed je histološki pregled obvezen za izključitev malignosti.
2. Preiskava prisotnosti HP v sluznici. Diagnostika HP je obvezna za vse bolnike z anamnezo razjede na želodcu in dvanajstniku ter anamnezo peptične razjede in njenih zapletov. Diagnostične posege za identifikacijo HP je treba izvesti tako pred začetkom eradikacijske terapije kot po njenem zaključku, da se oceni učinkovitost ukrepov.
Za ugotavljanje HP uporabljamo invazivne in neinvazivne metode. V skladu s priporočili Maastrichta-3 (2005) v primerih, ko se EGDS ne izvaja, potem za primarna diagnoza prednostno je uporabiti ureazni dihalni test, določanje antigenov HP v blatu ali serološki test. Če se opravi EGDS, potem za diagnozo HP opravimo hitri ureazni test (v biopsiju), če ga ni mogoče opraviti, lahko za dokaz HP uporabimo histološko preiskavo biopsije z barvanjem po Romanovsky-Giemsi, Wartin-Starryju, hematoksilin-eozinu, fuksinu ali toluidinskem modrem.
Za nadzor eradikacije 6-8 tednov po koncu eradikacijske terapije je priporočljivo uporabiti dihalni test ali študijo antigenov HP v blatu, če jih ni mogoče izvesti, pa histološko preiskavo biopsij na HP.
Indikacije za nasvet strokovnjaka: glede na indikacije.
Seznam glavnih diagnostičnih ukrepov:
Splošna analiza krvi;
Določanje serumskega železa v krvi;
Splošna analiza urina;
Endoskopija s ciljno biopsijo (glede na indikacije);
Histološki pregled biopsije;
Citološki pregled biopsije;
HP test.
Seznam dodatnih diagnostičnih ukrepov:
krvni retikulociti;
Ultrazvok jeter, žolčevodov in trebušne slinavke;
Določitev bilirubina v krvi;
Določanje holesterola;
Opredelitev ALT, AST;
- določanje glukoze v krvi;
Določanje amilaze v krvi;
Rentgen želodca (glede na indikacije).
Diferencialna diagnoza
| znaki |
Funkcionalni (neulcerativni) dispepsija |
peptični ulkus |
| cirkadiani ritem bolečine |
Ni značilno (bolečina kadar koli v dnevu) |
značilnost |
| Sezonskost bolečine | Odsoten | značilnost |
|
Večletni ritem bolečine |
Odsoten | značilnost |
|
progresivni tečaj bolezen |
Ni značilno | Značilno |
| Trajanje bolezni | Pogosteje 1-3 leta | Pogosto več kot 4-5 let |
| Začetek bolezni |
Pogosto še v otroštvu in adolescenca |
Pogostejši pri mladih odraslih ljudi |
|
Lajšanje bolečin po jedi |
Ni značilno |
Običajno ko razjeda na dvanajstniku |
| nočne bolečine | ni tipično |
Običajno ko razjeda na dvanajstniku |
|
Povezava bolečine z psiho-čustveno dejavniki |
značilnost | Srečuje |
| slabost | Običajni | Redko |
| stol | Pogosteje normalno | Pogosteje zaprtje |
| izguba teže | Ni značilno | Pogosteje zmerno |
|
Simptom lokalnega palpatorno bolečina |
ni tipično | značilnost |
|
Povezano nevrotične manifestacije |
Značilno |
Zmenki, a ne naravno in ne tako izrazita, kot pri neulkusni dispepsiji |
|
podatki Rentgensko slikanje raziskovanje |
motor- evakuacijska diskinezija želodec |
Ulcerativna "niša", periduodenitis, perigastritis |
| FEGDS |
Normalen ali povečan tonus želodca, izrazit vaskularni risba, razločne gube |
Razjeda, brazgotina po ulkusu, gastritis |
Zapleti
krvavitev;
- perforacija;
- penetracija;
- perigastritis;
- periduodenitis;
- cicatricialna in ulcerativna stenoza pilorusa;
- malignost.
Zdravljenje v tujini
Zdravite se v Koreji, Izraelu, Nemčiji, ZDA
Poiščite nasvet o zdravstvenem turizmu
Zdravljenje
Cilji zdravljenja
izkoreninjenje H. pylori. »Zatiranje (supresija) aktivnega vnetja v sluznici želodca in dvanajstnika;
Zdravljenje peptične razjede;
Doseganje stabilne remisije;
Preprečevanje razvoja zapletov.
Zdravljenje brez zdravil
Dieta št. 1 (1a, 15) z izjemo jedi, ki povzročajo ali povečujejo klinične manifestacije bolezni (na primer začinjene začimbe, konzervirana, vložena in prekajena hrana).
Hrana je delna, 5-6-krat na dan.
Zdravljenje
Pri peptični razjedi želodca in dvanajstnika, povezani s H. pylori, je prikazano eradikacijsko zdravljenje, ki izpolnjuje naslednje zahteve:
V kontroliranih študijah naj bi do izkoreninjenja HP prišlo v vsaj 80 % primerov;
Ne sme se preklicati zaradi neželenih učinkov (sprejemljivo v manj kot 5% primerov);
Prva linija terapije (trojna terapija) vključuje: zaviralec protonske črpalke (omeprazol* 20 mg, pantoprazol* 40 mg, rabeprazol* 20 mg) + klaritromicin* 500 mg + amoksicilin* 1000 mg ali metronidazol* 500 mg; Vsa zdravila se jemljejo 2-krat na dan. Kombinacija klaritromicina z amoksicilinom ima prednost pred klaritromicinom in metronidazolom zaradi hiter razvoj odpornost sevov HP na metronidazol.
Terapija druge linije(kvadroterapija) se priporoča v primeru neučinkovitosti zdravil prve izbire. Dodelite: zaviralec protonske črpalke v standardnem odmerku 2-krat na dan + bizmut B 120 mg 4-krat na dan + metronidazol ** 500 mg 3-krat na dan + tetraciklin ** 500 mg 3-krat na dan.
Alternativno se lahko predpiše zgornja terapija prve izbire z dodatkom pripravkov bizmuta (480 mg na dan).
V primeru neuspeha eradikacijskih shem prve in druge linije je po Maastrichtu-3 (2005) predlagan amoksicilin v odmerku 0,75 g 4-krat na dan v kombinaciji z visokimi (štirikratnimi) odmerki zaviralcev protonske črpalke 14 dni. Druga možnost je lahko zamenjava metronidazola s furazolidonom v odmerku 100-200 mg 2-krat na dan.
Pravila za zdravljenje proti Helicobacter:
1. Če uporaba režima zdravljenja ne vodi do začetka izkoreninjenja, se ne sme ponoviti.
2. Če zgornje sheme niso privedle do izkoreninjenja, to pomeni, da je bakterija predhodno imela ali pridobila odpornost na eno od komponent režima zdravljenja (nitroimidazolni derivati, makrolidi).
3. Ko se v telesu pacienta pojavi bakterija eno leto po koncu zdravljenja, je treba situacijo obravnavati kot ponovitev okužbe in ne kot ponovno okužbo.
Po koncu kombinirane eradikacijske terapije glede na indikacije (ohranjanje simptomov hiperacidizma, velikih in globokih razjed, zapleten potek, potreba po jemanju ulcerogenih zdravil za sočasne bolezni) je treba eno od antisekretornih zdravil nadaljevati ambulantno do 4 tedne z razjedami na dvanajstniku in do 6 tednov z želodčno lokalizacijo razjed, čemur sledi histološki nadzor.
V primerih, ko HP ni mogoče zaznati, je treba upoštevati morebitne lažno negativne rezultate uporabljenih testov. Razlogi za to so lahko nepravilno vzeta biopsija (na primer z dna razjede), uporaba antibakterijskih ali antisekretornih zdravil s strani bolnikov, nezadostna usposobljenost morfologov itd.
peptični ulkus hud potek povezan s H. pylori, ki ga ni mogoče izkoreniniti;
Peptični ulkus s sindromom medsebojnega poslabšanja (komorbidnosti).
Potrebno število pregledov pred načrtovana hospitalizacija:
- EGDS;
- splošna analiza kri;
Analiza blata na okultno kri;
- ureazni test.
Informacije
Viri in literatura
- Protokoli za diagnozo in zdravljenje bolezni Ministrstva za zdravje Republike Kazahstan (Odredba št. 764 z dne 28. decembra 2007)
- 1. Navodila za Prodigy - Dispepsija - dokazana razjeda, povezana z DU, GU ali NSAID. NICE 2004 Obvladovanje okužbe s Helicobacter pylori. Smernice MOH za klinično prakso 9/2004 2. I. N. Denisov, Yu. L. Shevchenko. Klinične smernice plus farmakološki vodnik. M.2004. 3. Novozelandska skupina smernic/ Obvladovanje dispepsije in zgage, junij 2004.) 4. Obvladovanje okužbe s Helicobacter pylori. Smernice klinične prakse Ministrstva za zdravje 9/2004/5 Smernice klinične oskrbe. Zdravstveni sistem Univerze v Michiganu. maj 2005. 6. Praktične smernice. Smernice za obvladovanje okužbe z bakterijo Helicobacter pylori/ AMERICAN JOURNAL OF GASTROENTEROLOGY Vol. 93, št. 12, 1998. 7. Nacionalni odbor za klinične laboratorijske standarde/ Metode za razredčitvene teste protimikrobne občutljivosti za bakterije, ki rastejo aerobno – Peta izdaja/ Odobren standardni dokument NCCLS M7-F5, Vol.20, NCCLS, Wayne, PA, januar 2000. 8. V.T. Ivaškin. Priporočila za diagnozo in zdravljenje peptične ulkusne bolezni. Priročnik za zdravnike. Moskva., 2005. 9. Diagnoza in zdravljenje kislinsko odvisnih bolezni in bolezni, povezanih s Helicobacter. Ed. R.R. Bektaeva, R.T. Agzamova. Astana, 2005 10. A.V. Nersesov. Klinične klasifikacije glavnih bolezni prebavnega sistema Izobraževalni in metodološki priročnik, Astana, 2003
- O izbiri zdravil in njihovem odmerjanju se je treba posvetovati s strokovnjakom. Samo zdravnik lahko predpiše pravo zdravilo in njegovo odmerjanje ob upoštevanju bolezni in stanja bolnikovega telesa.
- Spletno mesto MedElement in mobilne aplikacije»MedElement (MedElement)«, »Lekar Pro«, »Dariger Pro«, »Bolezni: Priročnik za terapevta« so izključno informativni in referenčni viri. Podatki, objavljeni na tej strani, se ne smejo uporabljati za samovoljno spreminjanje zdravniških receptov.
- Uredniki MedElementa niso odgovorni za kakršno koli škodo na zdravju ali materialno škodo, ki bi nastala zaradi uporabe tega mesta.
peptični ulkus(JAZ BI) želodec in dvanajsternik(12PC) se nanaša na najpogostejše bolezni prebavni sistem. Njena diagnoza in zdravljenje se izvajata v skladu z odredbo št. 613 z dne 3. septembra 2014..
Dokazano je, da je glavni dejavnik pri razvoju peptičnih razjed okužba. H. pylori(približno 80 % razjed na želodcu in približno 95 % razjed na dvanajstniku), kot tudi uporaba nesteroidnih protivnetnih zdravil (NSAID) (približno 20 % razjed na želodcu in približno 5 % razjed na dvanajstniku).
Klinika. Vodilni v kliniki peptičnega ulkusa želodca in dvanajstnika so sindrom bolečine, ki pogosto omogoča določitev lokalizacije razjede, pa tudi dispeptični (zgaga, spahovanje, slabost in bruhanje), diskinetični in asteno-vegetativni sindromi.
Diagnostična merila: endoskopsko potrjena ulcerozna okvara na dvanajstniku ali želodcu. Fibroeofagogastroduodenoskopija (FEGDS) je "zlati standard" diagnostike, FEGDS je potreben za potrditev diagnoze, pa tudi za nadzor zdravljenja bolnikov s peptično razjedo na želodcu. Če FEGDS ni mogoč, se opravi rentgenski pregled želodca in 12 PC.
Za diagnosticiranje okužbe H. pylori Primerne so predvsem direktne metode, ki odkrijejo bakterijo (histologija, metoda mikrobiološkega redčenja), reprezentativni antigen (fekalni antigenski test) ali specifičen presnovni produkt (amoniak pri hitrem ureaznem testu, ogljikov dioksid pri izdihanem testu za sečnino). Občutljivost teh analiznih metod je več kot 90%.
Izvaja se tudi ultrazvok trebušnih organov, glede na indikacije - splošni krvni test in biokemični krvni test.
Zdravljenje. Za pridobitev rezultatov biopsije za lajšanje simptomov peptičnega ulkusa se lahko po potrebi predpišejo antagonisti H2-receptorjev, antacidi, alginati, antispazmodiki (drotaverin, mebeverin itd.).
Modificirajoči dejavniki za učinkovitost terapije proti H. pylori so skladnost z zdravljenjem, kajenje in stopnja zaviranja kislosti.
S peptično razjedo(peptični ulkusi) povezana z okužbo s Hp Glavna strategija zdravljenja je 7-10-dnevno zdravljenje proti Helicobacter v skladu z Maastrichtskim konsenzom-4 v skladu z enim od režimov prve izbire: standardno trikomponentno zdravljenje ali zaporedno zdravljenje. Prva linija terapije je v večini primerov zaviralec protonske črpalke (PPI: omeprazol itd.) + klaritromicin + amoksicilin (v državah, kjer stopnja rezistence na metronidazol presega 40%) ali metronidazol (v državah z nizko rezistenco na metronidazol). Trojna terapija 10-14 dni. V primerjavi s sedemdnevno trojno terapijo lahko poveča stopnjo eradikacije za 12 % (tabela 1).
Tabela 1. Standardna eradikacijska terapija okužbe s HP
| Prva vrsta (raven A) - 7-14 dni | ||||
|---|---|---|---|---|
| IPP | klaritromicin | Metronidazol | amoksicilin | |
| 1 | Standardni odmerek* | 2 x 500 mg | 2 x 1000 mg | |
| 2 | Standardni odmerek* | 2 x 500 mg | 2 x 400 mg ali 2 x 500 | |
| Druga linija (raven A) – 10 dni | ||||
| bizmutov subcitrat: | IPP | Tetraciklin | Metronidazol | |
| 4 x 120 mg | Standardno odmerek * | 4 x 500 mg | 3 x 500 mg | |
* - Standardni odmerek PPI: omeprazol (2 x 20 mg), lansoprazol (2 x 30 mg), pantoprazol (2 x 40 mg), rabeprazol (2 x 20 mg), esomeprazol (2 x 20 mg) itd.
Zaporedni režim zdravljenja: PPI v standardnem odmerku 2-krat na dan + amoksicilin 1000 mg 2-krat na dan. 5 dni z nadaljnjim prehodom na PPI + klaritromicin 500 mg 2-krat na dan. + metronidazol (ali tinidazol) 500 mg 2-krat na dan. 5 dni.
Med terapijo proti Helicobacterju je priporočljivo predpisati probiotike, ki povečajo učinkovitost izkoreninjenja in preprečijo razvoj disbiotičnih motenj črevesja.
Izbira IPČ kot vodilnega antisekretornega sredstva je posledica njihove moči in trajanja delovanja ter prisotnosti učinka proti Helicobacter pylori (tabela 2).
| skupina | mednarodno ime | Trgovsko ime |
|---|---|---|
| Zaviralci protonske črpalke (PPI) | Omeprazol | Omez **, Omeprazol, Gasek, Diaprazol, Loseprazol itd. Kombinacija: + domperidon (Omez D, Omez DSR, Limzer) |
| Lansoprazol | Lancerol, Lansoprol | |
| pantoprazol | Zovanta, Zolopent, Controloc **, Nolpaza, PanGastro, Pantasan **, Proxium **, Tekta control itd. | |
| rabeprazol | Pariet**, Barol, Rabimak itd. | |
| Esomeprazol | Nexium**, Pemosar, Ezolong, Esomealox | |
| Dekslansoprazol | Dexilant |
** - obstajajo parenteralne dozirne oblike.
V skladu z odredbo št. 613, po izkoreninjenju želodčnih razjed, se IPČ naknadno predpisujejo v standardnem odmerku 2 r / dan za 4-6 enot. Pri nezapletenem peptičnem ulkusu dvanajstnika nadaljnja uporaba IPČ ni potrebna.
V zvezi z NSAID gastropatijo je treba opozoriti, da eradikacija HP ni dovolj za njihovo preprečevanje, vendar je treba vse bolnike, ki prejemajo aspirin, NSAID in zaviralce COX-2, testirati na HP.
1. S H.pylori pozitivnim peptičnim ulkusom povezana z jemanjem nesteroidnih protivnetnih zdravil in v odsotnosti zapletov po terapiji proti Helicobacterju se IPČ predpisujejo v standardnem odmerku ali antagonisti H2-receptorjev v dvojnem odmerku 14-28 dni, odvisno od lokacije peptične razjede; poleg tega se lahko predpiše sukralfat, bizmutov subcitrat. Če je potrebna dolgotrajna uporaba nesteroidnih protivnetnih zdravil, so zdravila izbire selektivni zaviralci COX-2.
Od zaključka zdravljenja z antibiotiki do spremljanja učinkovitosti zdravljenja morajo preteči najmanj 4 tedni. Od konca zdravljenja z IPČ do zanesljive kontrole učinkovitosti eradikacije morata preteči najmanj 2 tedna.
Če je trikomponentna ali sekvenčna terapija neučinkovita, intoleranca ali rezistenca na klaritromicin, je predpisana terapija druge izbire (quad terapija). Najbolj učinkovita druga linija zdravljenja je še vedno klasična štirikratna terapija z bizmutovim subcitratom (De-nol, Gastro-norm, Vis-nol) (tabela 1).
Zaviralci histaminskih receptorjev H2(H2-HB) zavirajo izločanje HCL z blokiranjem histaminskih H2 receptorjev parietalnih celic želodčne sluznice. Zmanjšajo bazalno in stimulirano sekrecijo, zmanjšajo volumen želodčnega soka, vsebnost HCL in pepsina v njem. Trenutno se v Ukrajini pogosteje uporablja 3. generacija zaviralcev H2-histamina famotidin (Kvamatel in drugi).
Na voljo kombinirani pripravki za zdravljenje peptičnega ulkusa ki naredijo eradikacijsko terapijo bolj priročno, kot je klatinol (lansoprazol, klaritromicin, tinidazol).
V primerih neuspešne eradikacije in v drugi liniji zdravljenja pridejo v poštev naslednje možnosti »rešilne terapije«: PPI v standardnem odmerku 2-krat na dan + amoksicilin 1000 mg 2-krat na dan + levofloksacin 500 mg 1-krat na dan ali rifabutin 300 mg 1-krat na dan v obdobju 10-14 dni.
Pri uporabi antisekretornih zdravil je treba upoštevati, da njihovo imenovanje izravnava manifestacije raka želodca in otežuje postavitev diagnoze, zato je treba pred začetkom zdravljenja izključiti maligno neoplazmo. Poleg tega z zmanjšanjem kislosti zdravila odpravijo baktericidni učinek klorovodikove kisline in s tem povečajo tveganje za okužbe prebavil. Uporaba IPČ brez sočasne terapije H. pylori ob prisotnosti HP poveča tveganje za atrofični gastritis.
Uspešna terapija proti Helicobacter pylori prispeva k popolnemu okrevanju v 80-85% primerov, praviloma pogostost ponovitve razjede ne presega 6%, stopnja zapletov je 2-4%.
Prognoza se poslabša z neuspešnimi poskusi ponovne eradikacije HP, prisotnostjo zapletov, zlasti če obstaja sum na malignost. Če kljub celjenju ni prišlo do izkoreninjenja HP, se v odsotnosti nadaljnjega zdravljenja ponovitev razjed na dvanajstniku v naslednjih nekaj mesecih praviloma pojavi pri 50-70% bolnikov. Relapsi so povezani z nepopolno izkoreninjenjem (najpogosteje) ali s ponovno okužbo ali z delovanjem drugega etiološkega dejavnika (najpogosteje z uporabo nesteroidnih protivnetnih zdravil) ali pa obstaja kombinirana etiologija peptične razjede.
Že v Mastrichtu-1 so bile oblikovane stroge indikacije za eradikacijo okužbe s HP: to so PU v aktivni in neaktivni fazi, ulcerativne krvavitve, MALT-limfom (stopnja A), gastritis z resnimi morfološkimi spremembami, stanje po endoskopski resekciji raka želodca.
Priporočene indikacije so tudi funkcionalna dispepsija (stopnja B), družinski primeri raka želodca, dolgotrajno zdravljenje gastroezofagealne refluksne bolezni z antisekretornimi zdravili, načrtovano ali tekoče zdravljenje z nesteroidnimi protivnetnimi zdravili.
Indikacije za izkoreninjenje so preprečevanje raka želodca v odsotnosti dejavnikov tveganja in odsotnosti simptomov, ne-gastroenteroloških bolezni. Zdaj je priporočljivo izvajati eradikacijo HP pri imunski trombocitopeniji (stopnja B) in nepojasnjeni anemiji zaradi pomanjkanja železa (stopnja B). Poleg tega Maastricht-4 priporoča (stopnja A) eradikacijo HP za neraziskano dispepsijo.
Poudarjeno je, da sam HP ne povzroča GERB, vendar je treba posebej upoštevati vse primere kombinacije okužbe s HP in zapletenega GERB.
2. Za H.pylori negativne peptične razjede Glavna strategija zdravljenja je imenovanje antisekretornih zdravil:
Pri H. pylori-"-" peptični ulkus in v odsotnosti zapletov so IPČ predpisani v standardnih odmerkih 3-4 tedne z duodenalno lokalizacijo razjede, 4-8 tednov z želodčnimi razjedami (dodatno zdravljenje - bizmutov subcitrat ali sukralfat).
Bizmutov subcitrat, kot je navedeno zgoraj, ima izrazito anti-Helicobacter aktivnost. Gastroprotektivni učinek pripravkov bizmutovega subcitrata (De-nol, Gastro-norm, Vis-nol) je povezan s sposobnostjo povečanja mikrocirkulacije s pomočjo prostaglandinov, aktiviranja mitotične aktivnosti (popravilo) in normalizacije sinteze klorovodikove kisline in bikarbonatov.
Po celjenju benignih želodčnih razjed je priporočljivo opraviti kontrolni FEGDS po 6 mesecih. V prisotnosti atrofije želodčne sluznice se ponavljajoča FEGDS z biopsijo za spremljanje morebitnega pojava predrakavih sprememb izvaja enkrat na 2-3 leta.
Rehabilitacija. Priporočeno sanatorijsko zdravljenje v letoviščih Zakarpatja. V skladu s kliničnim protokolom za zdraviliško zdravljenje razjed želodca in dvanajstnika v remisiji in nestabilni remisiji (Odredba Ministrstva za zdravje Ukrajine št. 56 z dne 06.02.08) so mineralne vode predpisane ob upoštevanju stanja sekretorne funkcije želodca., Novomoskovskaya, Soymi itd.).
Številko 13 je pripravila dr. N.V. Khomyak
LABORATORIJSKI ARSENAL
Peptični ulkus (PU) je dokaj pogosta patologija prebavnega trakta. Po statističnih podatkih doživi do 10-20% odraslega prebivalstva, v velikih mestih je stopnja pojavnosti veliko višja kot na podeželju.
Ta bolezen je povezana z nastankom razjed na sluznici želodca in dvanajstnika v odsotnosti pravilno zdravljenje PUD povzroči resne zaplete in celo smrt. Bolezen je lahko dolgo asimptomatska, vendar je med poslabšanji zelo nevarna. Pravilno izbrana shema zdravljenja razjede želodca in dvanajstnika zagotavlja celjenje in preprečuje zaplete.
Vzroki peptičnega ulkusa
Glavni razlog za nastanek bolezni je delovanje bakterije Helicobacter pylori: izzove vnetje, ki sčasoma povzroči nastanek razjed na sluznici. Vendar pa bakterijsko škodo poslabšajo nekateri dodatni dejavniki:
- Nepravilna neredna prehrana. Prigrizki na poti, pomanjkanje polnega zajtrka, kosila in večerje, obilo začimb in slane hrane v prehrani - vse to negativno vpliva na želodec in ustvarja ugodno okolje za rast bakterij.
- Slabe navade. Peptični ulkus je še posebej pogost pri tistih, ki kadijo na prazen želodec, pitje alkohola prispeva tudi k resnim poškodbam sluznice.
- Stres in negativna čustva. Razvoj razjede in njeno poslabšanje izzove stalna živčna razburjenost, pa tudi stalna duševna preobremenitev.
- dedni faktor. Ugotovljeno je bilo že, da če so bili v družini primeri razjed, se verjetnost podobne prebavne motnje znatno poveča.
Razjeda se razvija dolgo časa: sprva oseba opazi nelagodje v želodcu in manjše motnje prebavnega procesa, sčasoma postanejo bolj izrazite.
Če ne ukrepate pravočasno, je možno poslabšanje z resnimi zapleti.
Glavni simptomi PU
Poslabšanje PU se pojavi nenadoma, traja lahko tudi do nekaj tednov.
Različni dejavniki lahko izzovejo poslabšanje: prenajedanje z resno kršitvijo prehrane, stres, prekomerno delo itd. Simptomi se razlikujejo glede na lokacijo razjede:
- Če se bolečina pojavi takoj po jedi in se v naslednjih dveh urah postopoma zmanjšuje, to običajno kaže na lokalizacijo razjede v zgornjem delu želodca. Bolečina se zmanjša, saj hrana v procesu prebave postopoma prehaja v dvanajstnik.
- Če se, nasprotno, bolečina pojavi v 2 urah po jedi, to kaže na razjedo, ki se nahaja v antrumu želodca: hrana iz njega vstopi v dvanajsternik in na tem območju najpogosteje opazimo veliko kopičenje Helicobacter pylori.
- Nočne bolečine, ki se pojavljajo tudi med dolgimi odmori med obroki, se najpogosteje kažejo z razjedo na dvanajstniku.
- Poleg različnih bolečin v trebuhu, značilen simptom razjede je zgaga, povezana je s povečano kislostjo želodčnega soka. Zgaga se pojavi hkrati z bolečino ali se manifestira pred njimi. S šibkostjo sfinktra in obratno peristaltiko bolniki doživljajo kislo eruktacijo in slabost, ti simptomi pogosto spremljajo peptično ulkusno bolezen.
- Drug pogost simptom je bruhanje po jedi, ki bolniku prinese veliko olajšanje. Apetit se pogosto zmanjša, nekateri bolniki imajo strah pred prehranjevanjem zaradi strahu pred bolečino - zaradi tega je možna izrazita izčrpanost.
Metode za diagnosticiranje razjede
Za diagnosticiranje razjed na želodcu in dvanajstniku se je potrebno posvetovati z gastroenterologom, prej ko bolnik pride po pomoč, večja je možnost okrevanja ali dolgotrajne remisije brez poslabšanj.
Z ostrim poslabšanjem s krvavitvijo je potreben nujni kirurški poseg, v tem primeru je treba nujno poklicati rešilca.
Glavna metoda pregleda želodca je fibrogastroduodenoskopija: omogoča zdravniku, da vidi stanje sluznice, da odkrije razjedo in oceni zanemarjenost bolezni. Ocenjuje se ne le lokacija razjede, temveč tudi njeno stanje: prisotnost brazgotin, velikost.
Hkrati se odvzame vzorec tkiva sluznice za odkrivanje Helicobacter pylori in natančnejšo diagnozo. Izvaja se tudi klinični krvni test, ki vam omogoča, da ocenite odstopanja od norme v stanju telesa.
Čeprav je FGDS precej neprijetna raziskovalna metoda, je najbolj informativna, zato je ni mogoče opustiti. V nekaterih primerih ga dopolnjuje rentgenski pregled.
Metode in sheme za zdravljenje peptične razjede
Režim zdravljenja peptične razjede temelji na jemanju antibiotikov, da se znebite Helicobacter pylori in preprečite resne zaplete.
Tri- in štirikomponentne režime zdravljenja predpisuje gastroenterolog, le specialist lahko izbere določena zdravila v skladu s posameznimi značilnostmi pacienta. Za zdravljenje PU se uporablja več skupin zdravil:
- Antibiotiki. Hkrati sta predpisani dve zdravili, zdravnik izbere zdravila ob upoštevanju možnih alergijske reakcije. Samostojno jemanje antibiotikov je nesprejemljivo, izbrati jih mora le zdravnik. Potek zdravljenja traja najmanj 7-10 dni, tudi z znatnim izboljšanjem dobrega počutja ne morete prenehati jemati tablet.
- Zdravila, ki naj nevtralizirajo delovanje želodčnega soka. Sem spadajo omeprazol, pantoprazol in druga pogosta zdravila, ki jih pozna večina bolnikov s prebavnimi motnjami.
- Snovi, ki tvorijo film na površini sluznice, jo ščitijo pred agresivnimi učinki želodčnega soka, kar prispeva k hitrejšemu celjenju razjede.
- Antacidi, katerih glavni namen je znižati kislost želodčnega soka. Znatno zmanjšajo zgago in izboljšajo dobro počutje bolnikov, takšna zdravila imajo adsorpcijski učinek.
- Prokinetiki (Cerucal, Motilium in drugi) so zdravila, namenjena normalizaciji gibljivosti dvanajstnika 12, da se zagotovi normalno gibanje hrane skozi črevesje. Predpisani so za občutek teže v trebuhu ali zgodnjo sitost.
Kompleksna terapija redko traja več kot dva tedna. Po tem je potrebno le pomagati želodcu, da si hitreje opomore; za to so potrebne posebne prehranske sheme in dodatne metode zdravljenje.
Dieta za želodčno razjedo
Pri diagnosticiranju PU je bolnikom predpisana terapevtska prehrana, ki je zasnovana tako, da zagotavlja varčen režim za želodec in dvanajstnik z zmanjšanjem obremenitve.
Za to se uporablja skupina diet št. 1, ki so predpisane v akutni fazi bolezni. Dieta bolnikom predpisuje naslednje omejitve:
- Hrana, ki draži želodec, je popolnoma izključena iz prehrane. To so začinjene, kisle, mastne jedi, kumarice, marinade itd.
- Ne morete jesti zelenjave, ki vsebuje veliko vlaknin - lahko tudi negativno vplivajo na prebavo med poslabšanjem. Lahko jeste le kuhano zelenjavo, v prvih dneh pa jo lahko uživate samo v čisti obliki.
- Ne morete jesti kislih mlečnih izdelkov in slanih sirov, iz prehrane so izključeni tudi kislo sadje in naravni sokovi.
- Alkohol in gazirane pijače so popolnoma izključeni, pitje kave je nezaželeno.
Vse te omejitve preprečujejo nadaljnje negativne učinke na prebavni trakt in preprečujejo razvoj zapletov.
Odstopanja od prehrane lahko povzročijo resne zaplete, vključno s krvavitvijo in perforacijo razjede.
Komplementarne terapije
Poleg zdravljenje z zdravili dodajanje metod fizioterapije in fizioterapevtske vaje v fazi okrevanja.
Omogočajo krepitev telesa in zmanjšanje posledic prebavne motnje.
Doma, po zdravniškem receptu, lahko naredite ogrevanje alkoholne obloge- toplota pomaga zmanjšati bolečino in izboljša prekrvavitev.
Bolnikom s peptično razjedo je predpisano sanatorijsko in zdraviliško zdravljenje: poleg zdravstvenih postopkov in podnebja v letovišču blagodejno vpliva pitje mineralne vode "Borjomi", "Smirnovskaya", "Essentuki".
Fizioterapevtske vaje so namenjene izboljšanju krvnega obtoka in preprečevanju zastoji, izboljšajo sekretorno in motorično funkcijo, spodbujajo apetit. Kompleks medicinskih in zdravstvenih postopkov v skladu z zdravniškimi priporočili daje odličen rezultat in pomaga odpraviti Negativne posledice peptični ulkus.
Prej ko se bolnik obrne na strokovnjake, večja je možnost za uspešno celjenje razjede z normalizacijo dobrega počutja. Pomembno je, da pravočasno poskrbite zase in že ob prvih negativnih manifestacijah obiščete gastrenterologa.
Zapleti peptičnega ulkusa
Peptični ulkus je nevaren z resnimi zapleti med poslabšanjem, pogosto zahtevajo nujno operacijo, da se prepreči smrt. Pogosti so naslednji zapleti:
- Želodčne in črevesne krvavitve. Značilen znak je bruhanje, ki ima barvo kavne usedline in črno blato.
- Perforacija razjede. Preboj vodi do vstopa vsebine prebavnega trakta v trebušno votlino, posledično se razvije stanje, ki ogroža bolnikovo življenje. Potrebna je nujna operacija.
- Penetracija je stanje tako imenovanega latentnega preboja, pri katerem lahko vsebina črevesa vstopi v druge organe trebušne votline. Bolnika lahko reši le nujna operacija.
- Pri celjenju brazgotin na sluznicah je možno zoženje pilorusa, kar vodi do motenj prebavnega trakta. Zdravljenje je samo kirurško.
- Znaki zapletov pri peptičnem ulkusu in notranja krvavitev so nenadne šibkosti, omedlevica, močan padec tlaka, hude bolečine v trebuhu. Z bruhanjem krvi in drugimi znaki zapletov je treba bolnika čim prej odpeljati v bolnišnico, da se preprečijo nepopravljive posledice.
Peptični ulkus je bolezen, ki je v veliki meri povezana z napačnim ritmom življenja v velikem mestu. Treba je najti čas za popolno prehranjevanje, skrb za prebavo bo olajšala nelagodje in dolgoročno kompleksno zdravljenje. Če so se težave s prebavo že pojavile, ni treba odložiti obiska zdravnika za pozneje. Pravočasna diagnoza je pomemben dejavnik pri uspešnem zdravljenju.
Kako zdraviti peptični ulkus z antibiotiki, si oglejte video:
Povej svojim prijateljem! Povejte svojim prijateljem o tem članku v svojem priljubljenem socialno omrežje z uporabo socialnih gumbov. Hvala vam!
Najpogosteje se poslabšanje razjede na dvanajstniku pojavi zaradi hudega zanemarjanja prehrane, zlorabe alkohola in nezdrave hrane, ki draži črevesno sluznico, pa tudi zaradi izpostavljenosti stresu in utrujenosti.
Znaki poslabšanja se večinoma diagnosticirajo izven sezone - spomladi in jeseni. To je posledica poslabšanja splošne imunitete v tem obdobju. Za potek bolezni je značilna cikličnost, ko se obdobja stabilne remisije izmenjujejo z poslabšanji patologije.
Oblike bolezni
Poslabšanje razjede dvanajstnika, njeni simptomi in zdravljenje je odvisno od oblike bolezni.
Bolezen je razvrščena glede na naslednje značilnosti:
- ali je možno Grahova juha z poslabšanjem razjede
- zdravljenje razjed na dvanajstniku s propolisom
- simptomi zdravljenja razjede debelega črevesa
Glede na pogostost recidivov:
- oblika, ki ima poslabšanja od enega do trikrat na leto;
- bolezen, ki se ponovi več kot trikrat na leto.
Glede na lokacijo in globino lezije:
- površinske ali globoke razjede;
- razjeda, ki se nahaja v predelu čebulice ali v predelu po čebulici.
Po številu žarišč lezij sluznice:
- enojno ognjišče;
- več žarišč.
Akutna razjeda na dvanajstniku daje zelo izrazit klinična slika z izrazitimi simptomi, zaradi katerih jo je težko zamenjati s katero koli drugo boleznijo. Kronična oblika razjede na dvanajstniku brez poslabšanja morda sploh ne dajejo simptomov in potekajo skrito.

Vzroki razjede na dvanajstniku
Vzroki za nastanek bolezni so lahko poslabšana dednost, prehranjevalne navade in slabe navade. V nekaterih primerih bolezen povzroči bakterija Helicobacter pylori, ki prizadene sluznico želodca in črevesja.
Brez ustreznega in pravočasnega zdravljenja se lahko razjeda maligno spremeni.
Kot najverjetnejši dejavniki za nastanek bolezni so priznani naslednji:
- zloraba alkohola in tobačnih izdelkov, kar vodi do motenj krvnega obtoka v organih, pa tudi do draženja sluznice prebavil;
- neredni obroki z dolgimi intervali med obroki, pa tudi prevlado v prehrani živil, ki so ocvrte v maščobi, preveč kisle, maščobne in vložene. Obroki, vključno s konzervirano, prekajeno hrano in omakami;
- dolgotrajna in nenadzorovana uporaba nesteroidnih protivnetnih zdravil, ki je povzročila vnetje črevesne sluznice;
- dolgotrajen stres in utrujenost lahko povzročita razjede na dvanajstniku pri ljudeh z neuravnovešeno psiho in blago razdražljivostjo živčnega sistema.
Na prvih stopnjah bolezen ne daje vedno oprijemljivih simptomov, zato se bolnik pogosto obrne na zdravnika z napredovalo obliko bolezni. Sprožilni mehanizem bolezni so lahko tudi obstoječe patologije. endokrini sistem, jetra in ledvice, nalezljive bolezni.
Tuberkuloza, sladkorna bolezen, hepatitis, pankreatitis povzročajo draženje črevesja in lahko povzročijo razjedo na dvanajstniku. Vzroki za nastanek bolezni so lahko tudi mehanske poškodbe zaradi operacije.
Simptomi ponovitve bolezni
Klinični simptomi patologije dvanajstnika se ne pojavijo takoj, pogosto je na samem začetku bolezen skrita. Zanemarjena oblika peptičnega ulkusa se lahko močno manifestira kot znaki, ki ogrožajo življenje. Pri tretjini ljudi s to patologijo se prisotnost bolezni določi po obdukciji po smrti.
Glavni diagnostični znaki razjede na dvanajstniku:
- epigastrične bolečine;
- simptomi gastrointestinalne disfunkcije;
- nevrološki simptomi.
Glavni simptom bolezni je bolečina "pod žličko" ali v zgornjem delu popka. Ponovni pojav pogosto povzroči bolečine v hrbtu in srcu. To je posledica dejstva, da lahko iz mesta lokalizacije izžareva na druge dele telesa, kar izkrivlja predstave o resničnem viru bolečine. Zato se gastroenterologi osredotočajo predvsem na nelagodje v predelu popka.
Vse bolečine pojavijo na prazen želodec in takoj po jedi se bolečina v trebuhu umiri. Če pa bolnik prejeda ali uživa živila, ki jih je prepovedal nutricionist, se lahko bolečina okrepi.
Pogosto simptomi poslabšanja razjede dvanajstnika izčrpajo bolnika in mu ne omogočajo popolnega počitka ponoči. To je posledica prekomerne proizvodnje kisline, ki draži prizadeto območje črevesne sluznice.
Tudi med stabilno remisijo, stresno situacijo, kršitvijo prehrane in uporabo farmakološki pripravki(hormoni ali nesteroidna protivnetna zdravila) lahko stanje poslabšajo in povzročijo bolečino in slabost.
Drugi najpomembnejši znak razjede na dvanajstniku je disfunkcija prebavil, za katero je značilna sposobnost, da bolniku olajša:
- trajno dolgotrajno zaprtje;
- napenjanje, riganje in napenjanje;
- temno blato, ki kaže na prisotnost krvi.
Tretji najpomembnejši so nevrološki simptomi. Znaki poslabšanja razjede na dvanajstniku so lahko: razdražljivost, motnje spanja, depresivno razpoloženje in izguba teže.
Dieta za poslabšanje razjede na dvanajstniku
Prehrana pri patologijah gastrointestinalnega trakta je izjemnega pomena. V prvih dneh bolezni je hrana omejena na majhno količino pire hrane. Izključeni so zelenjavni in pekovski izdelki.
Po 5 dneh je dovoljeno jesti vegetarijanske juhe, v katere lahko namočimo bele ocvirke. Poleg tega je dovoljen pire krompir ali sufle iz kuhane perutnine in ribjih filejev, za sladico pa lahko jeste sadni žele.
V drugem tednu se doda meni zdravljenja mesne jedi, ki naj bo kuhan na pari, lahko so mesne kroglice iz perutnine ali rib. Poleg tega morate jesti jajca v obliki omlete ali kuhane mlečne kaše z majhno količino masla, pa tudi pire korenje ali krompir.
Kontraindicirano pri poslabšanju razjede na dvanajstniku:
- gobova, mesna juha;
- slaščice in pecivo;
- jedi, ki so ocvrte v maščobi;
- preveč mastna hrana;
- sveže sadje in zelenjava;
- maščobne morske ribe;
- izdelki, ki vsebujejo alkohol;
- katero koli meso, ki ni pusto;
- začimbe, omake in marinade.
Da bi nevtralizirali agresivni učinek klorovodikove kisline, morate jesti malo in pogosto. Razjedo na dvanajstniku je bolje zdraviti v stacionarnih pogojih, medtem ko je indicirana prehranska tabela št. 1-a ali 1-b, takšna prehrana naj traja 4 mesece. Po odpustu se lahko držite diete številka 5.
Terapija patologije
Razjeda na dvanajstniku, odvisno od resnosti klinične manifestacije lahko zdravimo konzervativno in kirurško.
Metoda vpliva vključuje naslednji sklop ukrepov:
- medicinska prehrana;
- farmakološka sredstva (antibiotiki, antacidi in antisekretorna zdravila);
- zeliščne decokcije;
- kirurško zdravljenje je indicirano le, če so konvencionalne metode neuspešne. Najpogosteje bolnik potrebuje takojšnjo pomoč po nenehnih poslabšanjih bolezni, v nasprotju z celjenjem razjed in hudih brazgotin.
Ko se odkrije Helicobacter pylori, mora zdravljenje vključevati kompleks več antibiotikov, ki imajo antiprotozoalni in baktericidni učinek:
- amoksicilin;
- tetraciklin;
- klaritromicin;
- Metronidazol.
Za nevtralizacijo kislosti želodčnega soka se uporabljajo antacidi:
- Maalox;
- Rennie;
- Fosfalugel;
- Almagel;
- Gastal.
Za izboljšanje celjenja dvanajstnične membrane so predpisana zdravila proti ulkusu:
- De-nol;
- Venter;
- mizoprostol.
Poleg tega predpišite antisekretorna sredstva:
- rabeprozol;
- omeprazol;
- esomeprazol;
- Lansoprazol.
Kadar po dolgotrajni uporabi zdravil pod nadzorom zdravnika bolnik ne čuti izboljšanja, je priporočljivo, da se strinja s kirurškim posegom, ki bo vključeval odstranitev prizadetega območja ali šivanje dvanajstnika.
Zapleti razjede na dvanajstniku
Z nepravilno terapijo razjed na dvanajstniku se lahko patologija občasno poslabša in sčasoma povzroči resne zaplete.
- Ko je vključen v proces krvne žile bolezen je lahko zapletena s krvavitvijo. Okultno krvavitev je mogoče prepoznati po značilna lastnost kot slabokrvnost. Če je krvavitev obilna, jo je mogoče določiti glede na vrsto blato(postanejo črne).
- Perforacija razjede je pojav luknje v steni dvanajstnika. Ta zaplet je mogoče določiti s pojavom akutne bolečine med palpacijo ali spremembo položaja telesa.
- Zoženje lumna dvanajstnika se pojavi kot posledica edema ali brazgotinjenja. Določeno je z napenjanjem, neustavljivim bruhanjem, pomanjkanjem blata.
- Penetracija razjede - prodiranje v sosednje organe skozi napako v dvanajstniku. Glavni simptom je bolečina, ki se širi v hrbet.
Razjeda na dvanajstniku se lahko poslabša izven sezone (jesen, spomladi), najpogosteje pa jo sproži prehrana ali stres. Glavni simptom je bolečina v popku. Da bi se temu izognili, se je treba spomniti na preventivne ukrepe, skladnost z vsemi pogoji, ki jih predpisuje specialist, vključno s krepitvijo imunosti in dieto.
Po lokalizaciji:
- Razjeda na želodcu.
- Duodenalni ulkus (DUD).
- Peptični ulkus nedoločene lokalizacije.
- Gastrojejunalni ulkus, vključno s peptičnim ulkusom anastomoze želodca, adduktorja in eferentne zanke tankega črevesa, fistulo z izjemo primarne razjede tankega črevesa.
Faza: poslabšanje, remisija (cikatrična deformacija želodca, dvanajstnika).
Zapleti: krvavitev (10-15%), perforacija (6-15%), penetracija (15%), stenoza (6-15%), perivisceritis, malignost.
Enotne klasifikacije kroničnega gastritisa ni. V sodobni gastroenterologiji se CG nujno upošteva ob upoštevanju etiologije, patomorfoloških in endoskopskih sprememb.
Glede na etiologijo jih ločimo:
- Kronični gastritis tipa A (avtoimunski)
- Kronični gastritis tipa B (povezan s HP)
- Kronični gastritis tipa C
- Kronični gastritis tip D (A B)
Posebne oblike gastritisa (rigidni antrum-gastritis, Menetrierjeva bolezen, polipozni gastritis, hemoragični, granulomatozni gastritis).
Glede na topografske značilnosti (podatki endoskopije) se razlikujejo antralni gastritis, gastritis telesa želodca, pangastritis.
Upošteva se narava morfoloških sprememb: resnost vnetja (minimalna, zmerna, huda), atrofija (minimalna, zmerna, huda), intestinalna metaplazija (minimalna, zmerna, huda), kontaminacija HP (minimalna, zmerna, huda).
Glede na fazo bolezni je CG izoliran v fazi remisije ali poslabšanja.
Peptični ulkusi so razvrščeni glede na:
- lokalizacija,
- stadij bolezni,
- prisotnost zapletov.
Glede na lokalizacijo je bolezen razdeljena na:
- razjeda na želodcu,
- razjeda na dvanajstniku,
- razjede nedoločene lokalizacije.
Klinična oblika bolezni je akutna ali kronična. Odvisno od faze se razlikujejo obdobja remisije, recidiva, bledenja poslabšanja.
Oblika peptičnega ulkusa je brez zapletov ali z zapleti. Slednje vključujejo perforacijo, penetracijo, stenozo.
Stopnje bolezni se razlikujejo glede na intenzivnost simptomov:
- najprej Bolnik se pritožuje zaradi hude bolečine, ne more se premakniti, zgrabi trebuh z rokami. Pade ga vročina, njegove ustnice postanejo modre in njegov krvni tlak pade.
- drugič Nima izraza sindrom bolečine. Pojavi se suha usta, povečano nastajanje plinov, povišana telesna temperatura.
- Tretjič. Prihaja s perforacijo razjede. Na tem mestu se oblikuje skoznja napaka, ki vodi v peritonitis. Diagnoza v tej fazi običajno ni težavna, saj bolnik čuti ostro bolečino, primerljivo z udarcem z bodalom.
1. Gastroezofagealni refluks z ezofagitisom (refluksni ezofagitis Šifra k 21.0)
Refluksni ezofagitis
- vnetni proces v distalnem
delih požiralnika, ki nastanejo zaradi delovanja na
CO iz organa želodčnega soka, žolča in
tudi encimi trebušne slinavke in
črevesni izločki v gastroezofagealnem
refluks. Odvisno od izraza
in razširjenost vnetja
pet stopinj RE, vendar so diferencirani
samo na podlagi rezultatov
endoskopski pregled.
Anketa.
Obvezne laboratorijske preiskave
Splošno
krvni test (v primeru nenormalnega
študija se ponovi 1-krat v 10 dneh)
enkrat
skupina
krvi
Rh faktor
Analiza
blato za okultno kri
Splošno
Analiza urina
Železo
krvni serum
Obvezno
instrumentalne raziskave
dvakrat
Ezofagogastroduodenoskopija
(pred in po zdravljenju)
Dodatno
instrumentalno in laboratorijsko
potekajo raziskave
odvisno od sočasnih bolezni
in resnost osnovne bolezni.
Posvetovanja
specialisti za pričevanje.
Značilno
medicinski ukrepi
spati
dvignjen vsaj za 15 cm
vzglavni del postelje;
zmanjšati
telesna teža, če je debel;
ne
po jedi ležati 1,5 ure;
ne
jesti pred spanjem;
omejiti
vnos maščobe;
stop
kajenje;
izogibajte se
tesna oblačila, tesni pasovi;
ne
jemati zdravila,
ki negativno vplivajo na
motiliteto požiralnika in tonus spodnjega
ezofagealni sfinkter (podaljšano
nitrati, kalcijevi antagonisti, teofilin),
poškodbe sluznice
požiralnik (aspirin in drugi NSAID) itd.
domperidon
(motilium in drugi analogi) ali cisaprid
(Cordinax in drugi analogi) 10 mg 3-krat
na dan v kombinaciji z antacidom (Maalox
ali analogi) pri 1. odmerku 1 uro po
obrokov, običajno 3-krat na dan in 4-krat
tik pred spanjem.
ranitidin
(zantak in drugi analogi) 150-300 mg 2-krat na dan
dan ali famotidin (gastrosidin, kvamatel,
ulfamid, famocid in drugi analogi) - 20-40
mg dvakrat na dan za vsako zdravilo
sprejem zjutraj in zvečer z obveznim
v intervalih po 12 ur);
maaloks
(remagel in drugi analogi) - 15 ml po 1 uri
po obroku in pred spanjem, to je 4-krat na dan
za obdobje simptomov.
Skozi
6 tednov zdravljenje z zdravili ustavi
če pride do remisije.
omeprazol
zjutraj in zvečer, z obveznim intervalom
ob 12. uri 3 tedne (skupaj v
za 8
tednov);
sočasno dajanje peroralnega sukralfata
(venter, sukrat gel in drugi analogi) po 1
g 30 minut pred obroki 3-krat na dan za
4 tedne in cisaprid (koordinax) oz
domperidon (motilium) 10 mg 4-krat na dan
15 minut pred obroki 4 tedne.
Skozi
8 tednov preklopite na enkratni odmerek
zvečer ranitidin 150 mg ali famotidin
20 mg in za občasno jemanje (za zgago,
občutek teže v epigastriju
področja) Maalox v obliki gela (15 ml) oz
2 tableti.
pri
refluksni ezofagitis 5. stopnje resnosti -
delovanje. Trajanje mirovanja
zdravljenje
pri
1-11 resnost - 8-10 dni,
pri
111-IV resnost - 2-4 tedne.
Zahteve
na rezultate zdravljenja
IN
Zdravljenje poteka predvsem v
ambulantne nastavitve.
Cupping
bolezen (popolna remisija). Z delnim
remisije je priporočljivo analizirati
pacientovo disciplino in
nadaljujte z zdravljenjem z zdravili
v 4 tednih. v predvidenem obsegu
za 1I1-1V resnost refluksnega ezofagitisa,
če to izključuje sočasno
poslabšanje poteka osnovne bolezni
patologija.
bolan
z refluksnim ezofagitisom so predmet dispanzerja
spremljanje s kompleksom
instrumentalni laboratorij
pregledi ob vsakem poslabšanju.
II.
(ICD-10)
1.
želodčna razjeda (čir na želodcu)
vključno s peptično razjedo pilorusa
in drugi deli želodca - šifra K 25
2.
razjeda na dvanajstniku (ulcerativna
bolezen dvanajstnika)
vključno s peptično razjedo vseh oddelkov
dvanajstnik - šifra K 26
3.
Gastrojejunalni ulkus, vključno s peptičnim ulkusom
razjeda anastomoze želodca, ki vodi in
eferentne zanke tankega črevesa, fistula
z izjemo primarne razjede tankega
črevesje-šifra K 28
pri
običajno odkrijejo poslabšanje I B
ponavljajoča se razjeda, kronična
aktivni gastritis, pogosteje - aktiven
gastroduodenitis, povezan z
helikobakterioza pilorusa.
Anketa
Obvezno
laboratorijske raziskave
Splošno
krvni test (v primeru nenormalnega
študija se ponovi 1-krat v 10 dneh)
skupina
krvi
Rh faktor
Analiza
blato za okultno kri
Splošno
Analiza urina
Železo
krvni serum
Retikulociti
sladkor
krvi
Histološki
študija biopsije
Citološki
študija biopsije
ureaza
test (CLO-test itd.)
enkrat
ultrazvok
jeter, žolčevodov in trebušne slinavke
žleze
dvakrat
Ezofagogastroduodenoskopija
s ciljano biopsijo in ščetko
citološki pregled
Dodatno
raziskovanje
izvajajo v primerih suma na malignost
razjeda, v prisotnosti zapletov in
sočasne bolezni.
Posvetovanja
specialisti za pričevanje.
Značilno
medicinski ukrepi
Zdravilna
povezana s Helicobacter pylori (HP)
Anketa
in se lahko izvaja zdravljenje bolnikov s PU
v ambulantnem okolju.
Tarča
zdravljenje: izkoreninjenje HP, celjenje razjed,
preprečevanje poslabšanja in
zapleti
JAZ BI.
Zdravilna
kombinacije in režimi za eradikacijo HP
(uporabi enega od
Omeprazol
(Zerocid in drugi analogi) 20 mg 2-krat na dan
klaritromicin (klacid) 250 mg dvakrat na dan
metronidazol (trihopol in drugi analogi)
Omeprazol
(Zerocid in drugi analogi) 20 mg 2-krat na dan
(zjutraj in zvečer najkasneje do 20. ure, od
obvezen interval 12 ur)
amoksicilin (flemoksin solutab, hikoncil
in drugi analogi) 1 g 2-krat na dan na koncu
hrana metronidazol (trihopol in drugi analogi)
500 mg 2-krat na dan ob koncu obroka.
pilorid
dan ob koncu obroka klaritromicin (klacid)
250 mg ali tetraciklin 500 mg ali amoksicilin
1000 mg dvakrat na dan metronidazol (Trichopolum
in drugi analogi) 400-500 mg 2-krat na dan z obroki.
Omeprazol
(Zerocid in drugi analogi) 20 mg 2-krat na dan
(zjutraj in zvečer, najkasneje do 20:00, od
obvezen interval 12 ur)
koloidni bizmutov subcitrat (ventrisol,
de-nol in drugi analogi) 120 mg 3-krat v 30 minutah
pred obroki in 4-krat 2 uri po obroku
pred spanjem metronidazol 250 mg 4-krat na dan
dan po obroku ali tinidazol 500 mg 2-krat
dan po obroku, tetraciklin oz
amoksicilin 500 mg štirikrat na dan
hrano.
Pogostost
izkoreninjenje doseže 95%.
Ranitidin
300 mg v 1-2 odmerkih, famotidin (kvamatel)
40 mg v 1-2 odmerkih
kalijeva sol disubstituiranega citrata
bizmut* 200 mg 5-krat na dan po obroku
metronidazol 250 2 tableti 2-krat na dan
dan
tetraciklinijev klorid 250 mg 5-krat na dan
dan
Pogostost
izkoreninjenje doseže 85-90%.
*
Vključeno v kombinirano zdravilo,
registriran v Rusiji pod
ime
Gastrostat
Po
dokončanje kombinirane eradikacije
terapijo, nadaljujte z zdravljenjem za drugega
5 tednov za dvanajstnik in 7 tednov za
uporaba želodčne lokalizacije razjed
eno od naslednjih: ranitidin
(zantak in drugi analogi) - 300 mg na 19-20 ur;
famotidin (gastrosidin, kvamatel,
ulfamid, famocid in drugi analogi) - 40 mg
ob 19-20 uri.
Trajanje
bolnišnično zdravljenje (odvisno od obsega
študije in intenzivnost zdravljenja)
pri
želodčne razjede in gastrojejunalne razjede -
20-30 dni;
pri
razjeda na dvanajstniku - 10 dni.
Splošno
potek terapije z zdravili
je treba izvajati v ambulantah
pogoji.
1.
Neprekinjeno (več mesecev in celo
leta) vzdrževalno zdravljenje z antisekretorji
zdravilo v polovičnem odmerku, npr.
vzemite 150 mg dnevno zvečer
ranitidin ali famotidin 20 mg
(gastrosidin, kvamatel, ulfamid).
—
neučinkovitost izkoreninjenja
terapija;
—
zapleti PU (krvavitev iz ulkusa
ali perforacija)
—
prisotnost sočasnih bolezni,
ki zahtevajo uporabo nesteroidnih zdravil
protivnetna zdravila;
—
sočasno I B erozivno in ulcerativno
refluksni ezofagitis;
—
bolniki, starejši od 60 let
ponavljajoči se potek PU kljub
za ustrezno terapijo.
2.
Preventivna terapija "na zahtevo",
poskrbi za videz
simptomi poslabšanja
PU, ob enem od antisekretornih
zdravila (ranitidin, famotidin,
omeprazol) v polnem dnevnem odmerku v
2-3 dni, nato pa na pol -
v 2 tednih.
če
po takšni terapiji popolnoma izginila.
simptomi poslabšanja, terapija mora biti
prenehajte, vendar če simptomi ne izginejo
ali ponoviti, potem je treba izvesti
ezofagogastroduodenoskopija in drugi
raziskave, kot je predvideno
teh standardov med poslabšanjem.
Pričevanje
za to terapijo je
pojav simptomov PU po uspešnem
izkoreninjenje HP.
progresivno
potek PU s ponovitvijo razjed v želodcu
ali pogosteje v dvanajstniku
povezana z neučinkovitostjo eradikacije
terapijo in redkeje z reinfekcijo, tj. z
ponovna okužba s CO HP.
Zdravilna
zdravljenje gastroduodenalnih razjed,
ni povezan s Helicobacter pylori (HP)
(Negativno
morfološke in ureazne preiskave iz
vzorci ciljne biopsije, odvzeti v antrumu
del in telo želodca)
Tarča
zdravljenje: zaustaviti simptome bolezni
in zagotoviti brazgotinjenje razjede.
Zdravilna
kombinacije in sheme (uporablja se ena
izmed njih)
Ranitidin
(zantak in drugi analogi) - 300 mg na dan
večinoma enkrat zvečer
(19-20 ur) in antacid (Maalox,
remagel, Gasterin gel itd.) kot
simptomatsko sredstvo.
famotidin
- 40 mg na dan, večinoma enkrat
zvečer (ob 19-20 urah) in antacidno zdravilo
(Maalox, Remagel, Gasterin-gel itd.)
kot simptomatsko zdravilo.
Sukralfat
(venter, sukrat gel) - 4 g na dan, pogosteje
1 g v 30 min. pred obroki in zvečer po 2 urah
po obroku 4 tedne, nato 2 g v
dan 8 tednov.
Učinkovitost
zdravljenje želodčnih in gastrojejunalnih razjed
razjedo spremljamo endoskopsko
po 8 tednih in z razjedo na dvanajstniku -
po 4 tednih
Zahteve
na rezultate zdravljenja
Cupping
klinične in endoskopske manifestacije
bolezen (popolna remisija) z dvema
negativni testi na HP (histološki
in ureazo), ki se izvajajo ne prej kot
4 tedne po prekinitvi zdravila
zdravljenje in optimalno - z recidivom
razjede.
pri
delna remisija, za katero je značilno
prisotnost nezaceljene razjede,
je treba analizirati
pacientovo disciplino v
režim zdravljenja in nadaljujte
zdravljenje z zdravili
njene ustrezne prilagoditve.
če
razjeda se je zacelila, a hkrati ostala
aktivni gastroduodenitis in okužba
CO HP, pomeni tudi št
popolna remisija. Takšni bolniki potrebujejo
pri zdravljenju, vključno z izkoreninjenjem
terapija.
Preventivno
Bolniki s PU, ki so
Spodaj dispanzersko opazovanje, z
ni popolne remisije. če
dispanzerski bolnik s PU med
3 leta brez poslabšanj in je v
stanje popolne remisije, potem tak
bolnik je predmet odstranitve iz dispanzerja
računovodstvo in obravnava za PU, as
običajno ni potrebno.
III.
Mednarodna klasifikacija bolezni
(ICD-10)
1.
Kronični antralni gastritis,
temeljni V najnovejši mednar
Razvrstitev gastritisa (gastroduodenitisa)
obravnavati z vidika etiologije,
patohistološki in endoskopski
spremembe in resnost procesa. Koda K
29.5
Prevladoval
gastritis (gastroduodenitis), povezan
z okužbo s HP, vendar atrofično, kot
običajno avtoimunsko, pogosto
ki se kaže v pomanjkanju B12
slabokrvnost. Gastritis se sprosti
povezana z žolčem in zdravili,
granulomatozni, eozinofilni in drugi
oblike gastritisa.
Anketa
enkrat
Splošno
analiza krvi
Analiza
blato za okultno kri
Histološki
študija biopsije
Citološki
študija biopsije
Dva
HP test
Splošno
beljakovine in beljakovinske frakcije
Splošno
Analiza urina
enkrat
Ezofagogastroduodenoskopija
s ciljano biopsijo in ščetko
citološki
raziskovanje
ultrazvok
jeter, žolčevodov in trebušne slinavke
žleze
Dodatno
raziskave in svetovanje
specialisti se izvajajo glede na
od manifestacij osnovne bolezni in
sum sočasnih bolezni.
pilorid
(ranitidin bizmutov citrat) 400 mg dvakrat na dan
dan klaritromicin (klacid) 250 mg 2-krat
dnevno ali tetraciklin 500 mg dvakrat na dan
na dan ali amoksicilin 1000 mg dvakrat na dan
dan metronidazol (trihopol) 500 mg 2
krat na dan.
Omeprazol
(Zerocid in drugi analogi) 20 mg 2-krat na dan
klaritromicin (klacid) 250 mg dvakrat na dan
na dan ali tetraciklin 500 mg 2-krat na dan,
ali amoksicilin 1000 mg dvakrat na dan
metronidazol (Trichopol) 500 mg dvakrat na dan
dan.
famotidin
(gastrosidin, kvamatel, ulfamid, famocid)
20 mg dvakrat na dan ali ranitidin 150 mg 2
enkrat na dan de-nol 240 mg 2-krat na dan
ali ventrisol - 240 mg 2-krat na dan
Tetraciklinijev klorid 500 mg tablete
2-krat na dan s hrano ali amoksicilinom
1000 mg 2-krat na dan
Ranitidin
(zantac) 150 mg dvakrat na dan ali famotidin
20 mg dvakrat na dan ali omeprazol (Zerocid)
20 mg dvakrat na dan kalijeve soli
disubstituiran bizmutov citrat* 108 mg
v tabletah 5-krat na dan z obroki tetraciklina
hidroklorid* 250 mg tablete 5-krat na dan
dan s hrano metronidazol* 200 mg dnevno
tablete 5-krat na dan z obroki
*
- je del zdravila,
registriran v Rusiji pod
imenovan Gastrostat.
pri
avtoimunski (atrofični) gastritis
s potrjeno megaloblastno anemijo
raziskovanje kostni mozeg in zmanjšano
ravni vitamina B12
(manj kot 150 pg/ml), zdravljenje z zdravili
vključuje: intramuskularno injiciranje 1 ml
0,1% raztopina oksikobalamina (1000 mcg) za
6 dni, nato - v enakem odmerku za
mesecev, zdravilo se daje enkrat na teden,
in v prihodnosti za dolgo časa (za življenje)
1-krat v 2 mesecih
pri
vse druge oblike gastritisa (gastroduodenitis)
izvaja se simptomatsko zdravljenje
z uporabo naslednjih kombinacij
zdravila.
pri
ulcerativna dispepsija: Gastrocepin
25-50 mg dvakrat na dan maalox** 2 tableti
ali 15 ml (paket) 3-krat na dan po 1 uri
po obroku
pri
simptomi hipomotorične diskinezije:
Domperidon (motilium) ali cisaprid
(Cordinax in drugi analogi) 10 mg 3-4 krat na dan
dan pred obrokom maalox** 2 tableti
ali 15 ml (paket) Zraza na dan po 1 uri
po obroku
**
- lahko se nadomesti z gastalom, remagelom,
fosfalugel, protab, gelusil lak
in drugi antacidi s podobnimi
lastnosti.
Trajanje
bolnišnično zdravljenje
Opredelitev
enkrat
enkrat
dvakrat
Anketa
enkrat
enkrat
zapleti
JAZ BI.
Anketa
enkrat
enkrat
Cilj je normalizacija motoričnih sposobnosti prebavila in vezavo žolčnih kislin.
Etiologija in patogeneza.
Etiološki dejavniki: prehrana, slabe navade, stres, jemanje ulcerogenih zdravil; genetsko (dednost, O (I) skupina
kri); okužba s HP.
Patogeneza temelji na kršitvi ravnovesja zaščite in agresivnosti
dejavniki gastroduodenalne cone.
Zaščitni dejavniki: sluz (bikarbonati, prostaglandini), ustrezna mikrocirkulacija, regeneracija, zaviralci sekrecije (VIP, somatostatin, enteroglukagon), postaglandini.
Dejavniki agresije: hiperprodukcija klorovodikove kisline in pepsina (hiperplazija parietalnih in glavnih celic, vagotonija), HP invazija, motena gastroduodenalna motiliteta, duodenogastrični refluks (žolčne kisline, pankreasni encimi), kajenje, alkohol, stimulansi izločanja (histamin, acetilholin, gastrin, mehanski, kemični, toplotni dražljaji hrane), zdravila. (NSAID, glukokortikoidi).
Med vzroki, ki povzročajo razvoj CG, ločimo eksogene in endogene.
Eksogeni dejavniki: zdravila, poklicne nevarnosti (hlapi kislin, alkalij, bombaža, premoga, silikatni prah itd.), motnje v prehrani, izpostavljenost kemičnim, mehanskim in toplotnim dejavnikom; zloraba alkohola in njegovih nadomestkov, kajenje; in tudi Hencobacter pyun (HP).
Endogeni dejavniki: presnovne in endokrine motnje; tkivna hipoksija v ozadju pljučnega srčnega popuščanja, anemija.
S patogenetskega vidika ločimo več vrst gastritisa.
CG tipa A (15-18% vseh CG) je bolezen avtoimunske narave, genetsko pogojena, podedovana avtosomno dominantno, pri kateri se pri bolnikih v krvi in želodčnem soku odkrijejo protitelesa proti parietalnim celicam in / ali protitelesa proti notranjemu faktorju Castle. Značilen je zgodnji razvoj progresivne atrofije želodčnih žlez in žarišč intestinalne metaplazije s prevladujočo lokalizacijo procesa v fundusu in telesu želodca.
Kronični hepatitis tipa B (70 % vseh kroničnih hepatitisov) je povezan s perzistenco HP, ki kolonizira sluznico želodčnega antruma in v njej povzroča kronično vnetje. Hkrati se lahko v sluznici pojavi erozija, intestinalna metaplazija in atrofija želodčnega epitelija.
HCG tipa C - ceppsa. (15% vseh CG) delimo na refluksni gastritis, pri katerem pride do poškodbe želodčne sluznice zaradi refluksa črevesne vsebine in žolča kot posledice duodeno-gastričnega refluksa.
Zdravilna oblika kroničnega hepatitisa tipa C je povezana z dolgotrajno izpostavljenostjo zdravilom, predvsem nesteroidnim protivnetnim zdravilom (NSAID). Pri tej vrsti kroničnega hepatitisa je vedno prizadet antrum, nato pa proksimalni deli želodca.
Koga zdraviti
Odčitki, ki ustrezajo ravni
"zelo priporočljivo"
Odčitki, ki ustrezajo ravni
»izvedljivosti« zdravljenja
|
||||||||||||||||||||||||||
Želodčna razjeda je žariščna napaka, ki nastane na sluznici. Bolezen je zelo nevarna, zlasti med poslabšanjem. Nastajanje razjed je lahko površinsko in globoko.
Površinski - vpliva samo na sluznico organa, ne da bi se razširil globoko v tkiva. Odpravlja se veliko lažje kot globoka želodčna razjeda. Zdravljenje takšnih okvar je mogoče brez kirurškega posega.
Klinični sindromi
Z razjedo učinek daje samo kompleksno zdravljenje, vključno z dieto, zdravljenjem z zdravili in omejevanjem psiho-čustvenih dejavnikov. Te komponente posamično ne morejo popolnoma odpraviti bolezni in zagotavljajo le kratkoročno olajšanje simptomov.
Zdravljenje peptičnega ulkusa temelji na naslednjih načelih:
- aktiven vpliv na vzrok bolezni;
- izbira zdravil ob upoštevanju sočasnih patologij;
- ob upoštevanju individualnih značilnosti pacienta (aktivnost in starost pacienta, prisotnost alergijskih reakcij na uporabljena zdravila, telesna teža);
- skladnost z režimom zdravljenja;
- prehrana z mehansko in kemično zaščito sluznice;
- uporaba fito- in fizioterapije;
- lokalno zdravljenje posameznih ulkusnih formacij.
Sprva so razjedo zdravili z zaviralci H2 in predpisali ta ista zdravila za preprečevanje ponovitve. Občutljivost bakterij nanje je bila precej visoka, vendar je zaradi kislega okolja želodca večina zaviralcev izgubila učinkovitost.
In prisotnost neželeni učinki ni dovolil povečanja koncentracije zdravil. Posledično je bil namesto monoterapije uporabljen dvokomponentni režim zdravljenja, ki združuje zdravila z visokim baktericidnim učinkom in sredstva, ki so odporna na kislo okolje.
Nato je bila razvita še učinkovitejša shema - trikomponentna, ki trenutno velja za klasično, če bolezen povzroča bakterija Helicobacter pylori. Terapija vključuje jemanje zaviralcev protonske črpalke (standardni odmerek je 2-krat na dan, najpogosteje se uporablja Nexium (esomeprazol), lahko pa tudi omeprazol in rabeprazol), antibiotika klaritromicin (500 mg 2-krat na dan) in amoksicilin (1000 mg 2-krat na dan).
Shema druge linije ali štirikratna terapija vključuje jemanje bizmutovega trikalijevega dicitrata (to je De-Nol, 120 mg 4-krat na dan), v kombinaciji z PPI (v standardnem odmerku 2-krat na dan), tetraciklinom (500 mg 4-krat na dan) in metronidazolom (500 mg 3-krat na dan). Trajanje štirikratne terapije z bizmutovimi pripravki je 10-14 dni.
Prav tako je terapija druge linije trojna z levofloksacinom (500 ali 250 mg 2-krat na dan), poleg tega bolnik jemlje IPČ v standardnem odmerku 2-krat na dan in amoksicilin 1000 mg 2-krat na dan. Trajanje terapije je 10 dni.
Obstaja tudi alternativna shema, pri kateri zdravnik ugotovi individualno občutljivost patogena na antibiotike, nato pa predpiše zdravilo, na katerega Helicobacter pylori nima odpornosti. Ne glede na izbrano možnost mora biti bolnik pod nadzorom zdravnika, da bi se izognili različnim zapletom in ohranili delovno sposobnost.
peptični ulkus želodca, dvanajstnika
Začetek dokumenta: 18.06.2013
Odobrite standard specializiranega zdravstvena oskrba s peptičnim ulkusom želodca, dvanajstnika glede na aplikacijo.
Minister V.I. Skvorcova
po naročilu ministrstva za zdravje
Standard za specializirano zdravstveno oskrbo za peptični ulkus želodca, dvanajstnika
Zaplet: brez zapletov
Vrsta zdravstvene oskrbe: specializirana zdravstvena oskrba
Stanje zdravstvene oskrbe: bolnišnično
Oblika zdravstvene oskrbe: načrtovana, nujna
Povprečni čas zdravljenja (število dni): 21
Razjeda na dvanajstniku
1. Medicinski dogodki za diagnosticiranje bolezni, stanj
pogostost dostave 1
Primarni sestanek (pregled, posvetovanje) z gastroenterologom
Sprejem (pregled, svetovanje) primarnega splošnega zdravnika
Koda zdravstvene storitve
Ime zdravstvene storitve
Povprečna pogostost dostave
Povprečna stopnja pogostosti uporabe
Morfološka študija pripravka želodčnih tkiv
Morfološka študija pripravka duodenalnih tkiv
Pregled materiala želodca za prisotnost Helicobacter pylori (Helicobacter pylori)
Študija ravni amilaze v krvi
Študija ravni gastrina v krvnem serumu
Študija ravni paratiroidnega hormona v krvi
Študij fizične lastnostiželodčni sok
Študija stopnje kislosti želodčne vsebine (prosta in vezana klorovodikova kislina ter skupna kislost)
Mikroskopski pregled želodčne vsebine
Pregled blata na okultno kri
Določitev alfa-amilaze v urinu
Določitev glavnih krvnih skupin (A, B, 0)
Izvajanje Wassermannove reakcije (RW)
Določanje protiteles proti Helicobacter pylori (Helicobacter pylori) v krvi
Določanje antigena virusa hepatitisa B (HBsAg virus hepatitisa B) v krvi
Določanje protiteles razredov M, G (IgM, IgG) do virusni hepatitis C (virus hepatitisa C) v krvi
Določanje protiteles razredov M, G (IgM, IgG) proti virusu humane imunske pomanjkljivosti HIV-1 (Human immunodeficiency virus HIV 1) v krvi
Določanje protiteles razredov M, G (IgM, IgG) proti virusu humane imunske pomanjkljivosti HIV-2 (Human immunodeficiency virus HIV 2) v krvi
Podroben splošni (klinični) krvni test
Splošni terapevtski biokemijski test krvi
Splošna analiza urina
Registracija električne aktivnosti prevodnega sistema srca
Radiografija želodca in dvanajstnika
Rentgen želodca in dvanajstnika
Radiografija želodca in dvanajstnika z dvojnim kontrastom
Morfološka študija pripravka duodenalnih tkiv
Biopsija želodčne razjede z uporabo endoskopije
Biopsija razjede dvanajstnika z uporabo endoskopije
Celovito ultrazvok notranji organi
1 verjetnost zagotavljanja zdravstvenih storitev ali predpisovanja zdravil za medicinsko uporabo(medicinski pripomočki), vključeni v standard oskrbe, ki lahko zavzema vrednosti od 0 do 1, kjer 1 pomeni, da ta dogodek izvede 100% pacientov, ki ustrezajo temu modelu, številke, manjše od 1, pa označujejo odstotek pacientov, navedenih v standardu oskrbe z ustreznimi medicinskimi indikacijami.
2. Zdravstvene storitve za zdravljenje bolezni, stanja in nadzor zdravljenja
Vsakodnevni pregled pri gastroenterologu z nadzorom in nego srednjih in mlajših medicinsko osebje na bolnišničnem oddelku
Vsakodnevni pregled pri splošnem zdravniku z nadzorom in nego srednjega in nižjega zdravstvenega osebja na bolnišničnem oddelku
Splošna analiza urina
Biopsija želodca z uporabo endoskopije
3. Seznam zdravil za medicinsko uporabo, registriranih na območju Ruska federacija, z navedbo povprečnih dnevnih in tečajnih odmerkov
Ime zdravila**
Druga zdravila za razjede želodca in dvanajstnika ter gastroezofagealno refluksno bolezen
Tetraciklin in njegovi derivati
Penicilini širok razpon dejanja
4. Razgledi medicinska prehrana, vključno s specializiranimi izdelki za medicinsko prehrano
Ime vrste medicinske prehrane
Dietna terapija za bolezni želodca (tabela 1a, 1sh, 1l / f, 1p)
* - Mednarodna statistična klasifikacija bolezni in povezanih zdravstvenih težav, X revizija
** - mednarodno nelastniško ali kemijsko ime zdravila, če jih ni - trgovsko ime zdravila
*** - povprečno dnevni odmerek
**** - povprečni odmerek tečaja
1. Zdravila za medicinsko uporabo, registrirana na ozemlju Ruske federacije, so predpisana v skladu z navodili za uporabo zdravila za medicinsko uporabo in farmakoterapevtsko skupino v skladu z anatomsko-terapevtsko-kemijsko klasifikacijo, ki jo priporoča Svetovna zdravstvena organizacija, ter ob upoštevanju načina dajanja in uporabe zdravila.
Pri predpisovanju zdravil za medicinsko uporabo pri otrocih se odmerek določi glede na telesno maso, starost v skladu z navodili za uporabo zdravila za medicinsko uporabo.
Ruski gastroenterološki
Združenje, ruska študijska skupina
Helicobacter pylori.
Sprejeto na znanstveni konferenci,
posvečeno 100-letnici rojstva
Akademik Akademije medicinskih znanosti ZSSR V. Kh. Vasilenko:
»Peptični ulkus in rak želodca. Novo
pogledov v dobi Helicobacter pylori«. Moskva,
21. april 1997.
Komarov, akademik
RAMS V. V
Serov, akademik Ruske akademije medicinskih znanosti V. T
Ivaškin,
Akademik Ruske akademije naravoslovnih znanosti A. V
Kalinin, dopisni član
RANS I. A
Morozov, profesor L. I
Aruin,
Profesor P. Ya
Grigoriev, profesor A. R
Zlatkina, profesor S. I
Rappoport,
Profesor G. V
Tsodikov, profesor O. N
Minuškin, profesor L.P.
Myagkova, profesorica
A. A
Sheptulin, profesor V.I.
pogromov,
k. m
A. Isakov, dr.
Lapin.
.
Odobreno na tretji ruski
Gastroenterološki teden 18.11.97.
Okužba s Helicobacter pylori je ena najbolj
običajne človeške okužbe
znano danes.
Bakterija Helicobacter pylori je
povzročitelj Helicobacter pylori
kronični gastritis, najpomembnejši
dejavnik v patogenezi peptične razjede
razjeda na želodcu in dvanajstniku
kolona, želodčni limfom nizke stopnje
malignom (maltom), kot tudi
raka na želodcu.
Uničenje (izkoreninjenje) Helicobacterja
pylori v želodčni sluznici
okužene osebe povzročijo:
Po klasičnih predstavah razjeda nastane kot posledica neravnovesja med agresivnimi in zaščitnimi mehanizmi sluznice prebavil. Agresivni dejavniki vključujejo klorovodikova kislina, prebavni encimi, žolčne kisline; zaščitnim - izločanje sluzi, celična obnova epitelija, ustrezna prekrvavitev sluznice.
Vzročni pomen H. pylori za kronični gastritis določa najpomembnejše mesto mikroorganizma pri razvoju peptične razjede.
Izkazalo se je, da je H. pylori tesno povezana z dejavniki agresije pri peptični ulkusni bolezni.
Najpomembnejši rezultat uničenja H. pylori je zmanjšanje pogostosti ponovitve peptične razjede.
Simptomatologija bolezni je precej svetla, diagnoza pa v tipičnem primeru ni težavna. Nujno opravite ezofagogastroduodenoskopijo, ki vam omogoča ogled
Načela zdravljenja peptične razjede:
- enak pristop k zdravljenju razjed na želodcu in dvanajstniku;