Tagatud vereringeteed. Tagatisringlus. Tagatiste anatoomiline areng
Analüüsime südameveresoonkonna kollateraalse vereringe arengut koronaararterite ateroskleroosi näitel. Koronaararterite ateroskleroosil on teatud arengumustrid: aterosklerootilised naastud tekivad ennekõike kohtades, mis on kõige vastuvõtlikumad mehaanilisele survele või pulsilaine venitamisele või šokile. Koronaararterite ateroskleroosi angiograafiline pilt koosneb arterite läbilaskvuse halvenemise sümptomitest ja sümptomitest, mis peegeldavad kompensatsiooniprotsesse.
Olulisemate tunnuste hulka kuuluvad ennekõike arterite ahenemine või nende ummistus, servatäite defektid või nende ekvivalent - veresoone ebaühtlane kontrastsus. Ateroskleroosi korral võivad pärgarterid olla märkimisväärsed. Suurim diagnostiline väärtus on vasaku koronaararteri tsirkumfleksi haru käänulisus, kuna selle kuju on kõige vähem seotud konfiguratsiooni faasimuutustega ja südame suurusega.
Ateroskleroosi tunnuseks on koronaararteri valendiku ebakorrapärasus. Tavaliselt kitsenevad arterid järk-järgult distaalses suunas. Ateroskleroosi korral on need kohati silindrikujulised, kohati tekivad ahenemised koos järgnevate suurenemistega.
Koronaarse verevoolu kahjustuse kompenseerimiseks on peamiselt külgvereringe.
Tagatiste arv ja läbimõõt suurenevad sõltuvalt aterosklerootilise protsessi raskusastmest, eriti väljenduvad need vasaku ja parema koronaararterist toidetavate müokarditsoonide piiril, samuti piki isheemilise tsooni serva.
Anatoomiliselt on koronaararterid anastomoositud. Terves südames on tohutul hulgal intra- ja interkoronaarseid anastomoose, aga pärgarteri anastomoosid ei toimi normaalselt. Intrakoronaarsed anastomoosid ühendavad ühe koronaararteri harusid või ühe pärgarteri basseini mitut haru, parema ja vasaku koronaararteri interkoronaarsed basseinid. Ühes harus olevad intrakoronaarsed anastomoosid on esitatud lühikeste arteriaalsete šuntidena, mis ühendavad väikese segmentaalse oklusiooniga ühe veresoone segmente. Laiendatud ummistuse korral on intrakoronaarsed anastomoosid pikkade lülide kujul, mis ühendavad ühte haru selle arteri teise haruga. Lühikesed šundid moodustuvad väikseimatest veresoontest, mis asuvad epikardis koronaararteri ümber ja laienevad väikese segmentaalse oklusiooni korral. Seda tüüpi anastomooside tähtsus on väike, kuna need ei taga tõenäoliselt piisavat verevoolu. Suurema tähtsusega on erinevat tüüpi anastomoosid, mis ühendavad arterite segmente külgmiste harude kaudu. Niisiis, eesmise interventrikulaarse või tsirkumfleksi haru ummistumise korral viiakse kompenseeriv verevool läbi diagonaalsete harude anastomooside koos tsirkumfleksiarteri marginaalse haruga. Äärmusliku vasakpoolse vereringe tüübi korral, kui tagumise vatsakestevahelise haru moodustab tsirkumfleksiarter, saab verevoolu läbi viia vaheseina harude kaudu, mis antud juhul on intrakoronaarsed anastomoosid.
Interkoronaarsed anastomoosid on arvukad ja ühendavad parema ja vasaku koronaararteri basseini. Koronaarne verevool on eriti intensiivne läbi vaheseina okste, läbi kopsukoonuse harude ja harude paremasse vatsakesse. Diafragmaatilisel pinnal on parema koronaararteri oksad anastomoositud vasaku koronaararteri tsirkumfleksi haru harudega.
Koronaararterite süsteemis saab eristada järgmisi põhilise tsirkulatsiooni teid (joonis 30).
- 1. Anastomoosid, mis ühendavad eesmist ja tagumist interventrikulaarset haru. See rada esineb kõige sagedamini (90% kõigist tagatistest). Tavaliselt ühendavad need anastomoosid parema koronaararteri eesmise interventrikulaarse haruga.
- 2. Vasaku koronaararteri eesmise interventrikulaarse haru anastomoosid parema koronaararteriga parema vatsakese eesseina piirkonnas. Eriti suur tähtsus neil on koonilise haruga anastomoosid, mis võivad hargneda kas paremast koronaararterist või iseseisvast tüvest aordi parema koronaarsiinuse piirkonnas. Näidatud anastomoosid baaspiirkonnas kopsuarteri moodustavad niinimetatud Tebesia - Viesseni ringi.
- 3. Anastomoosid eesmise interventrikulaarse ja vasaku koronaararteri tsirkumfleksharu vahel.
- 4. Anastomoosid parema koronaararteri ja vasaku vatsakese diafragmaalsel pinnal oleva vasaku tsirkumfleksi haru vahel.
- 5. Anastomoosid eesmise ja tagumise interventrikulaarse haru perforeerivate harude vahel (reeglina ühendavad need anastomoosid parema koronaararteri süsteemi ja vasaku eesmise interventrikulaarse haru).
Joonis 30.
1 - kooniliste okste vahel; 2 - parema vatsakese harude vahel; 3 - tagumise interventrikulaarse haru ja tsirkumfleksi haru tagumise vatsakese haru vahel; 4 - vaheseina eesmise ja tagumise haru vahel; 5 - tagumise interventrikulaarse haru terminaalsete harude ja tagumise külgmise haru harude vahel (nüri serva oksad); 6 - tagumise interventrikulaarse ja eesmise interventrikulaarse haru vahel südame tipus (apikaalsed anastomoosid); 7 - esimeste diagonaalsete ja posterolateraalsete harude vahel.
Koronaararterite seisundi hindamisel koronaarangiograafia järgi võetakse arvesse ka südame verevarustuse anatoomilist tüüpi, lokalisatsiooni, levimust ja ahenemise astet.
Seal on kolm peamist tüüpi koronaarne verevarustus(joonis 31):
- 1. Õige tüüp- ülekaalus on parempoolne koronaararter. See moodustab tagumise interventrikulaarse haru, mis ulatub mööda tagumist pikisuunalist soont südame tipuni.
- 2. Vasakpoolne tüüp- südame tagumise seina (sealhulgas parema vatsakese tagumise seina) verevarustus toimub peamiselt vasaku koronaararteri ümbritseva haru tõttu, mis moodustab tagumise interventrikulaarse haru.
- 3. Ühtlane (tasakaalustatud) tüüp- mõlemal koronaararteril on ühtlaselt arenenud oksad südame tagumisel pinnal ja need moodustavad kaks paralleelset tagumist interventrikulaarset arterit.

Joonis 31.
(1 - parem pärgarteri, 2 - vasak koronaararter, 3 - tsirkumfleksi haru. A - vasak tüüp, B - parem tüüp, C - tasakaalustatud tüüp).
Verevarustuse tüüp võib kulgu oluliselt mõjutada isheemiline haigus südamed. Nii on näiteks vasaku koronaararteri süsteemi oklusioonid vasaku verevarustuse tüübi puhul kõige ebasoodsamad.
Kollateraalse tsirkulatsiooni all mõistetakse verevoolu jäseme perifeersetesse osadesse mööda külgharusid ja nende anastomoose pärast peamise (peamise) pagasiruumi valendiku sulgemist. Suurimaid, mis võtavad väljalülitatud arteri funktsiooni üle vahetult pärast ligeerimist või ummistumist, nimetatakse nn anatoomilisteks või olemasolevateks tagatisteks. Intervaskulaarsete anastomooside lokaliseerimise järgi võib olemasolevad tagatised jagada mitmeks rühmaks: mis tahes suure arteri basseini veresooni ühendavaid tagatisi nimetatakse intrasüsteemseteks ehk lühikesteks ringtee vereringeks. Tagatistele, mis ühendavad erinevate laevade vesikondi üksteisega, nimetatakse süsteemidevahelisi ehk pikki ringteid.
Elundisisesed ühendused hõlmavad ühendusi elundi veresoonte vahel. Ekstraorgaaniline (oma maksaarteri harude vahel maksa väravas, sealhulgas koos maoarteritega). Anatoomilised olemasolevad tagatised võtavad pärast peamise arteritüve ligeerimist (või trombi ummistumist) üle vere kandmise funktsiooni jäseme perifeersetesse osadesse (piirkond, organ). Kollateraalse tsirkulatsiooni intensiivsus sõltub paljudest teguritest: olemasolevate külgharude anatoomilistest iseärasustest, arteriaalsete harude läbimõõdust, nende põhitüvest lahkumise nurgast, külgharude arvust ja harude tüübist. hargnevad, samuti edasi funktsionaalne seisund anumad (nende seinte toonist). Mahulise verevoolu jaoks on väga oluline, kas tagatised on spasmilises või vastupidi pingevabas olekus. Just tagatiste funktsionaalsed võimalused määravad regionaalse hemodünaamika üldiselt ja eriti piirkondliku perifeerse resistentsuse suuruse.
Tagatisringluse piisavuse hindamiseks tuleb silmas pidada intensiivsust metaboolsed protsessid jäsemetes. Arvestades neid tegureid ja tegutsedes neile kirurgiliste, farmakoloogiliste ja füüsikaliste meetodite abil, on võimalik säilitada jäseme või mistahes organi elujõulisust juba olemasolevate tagatiste funktsionaalse puudulikkusega ning soodustada äsja moodustunud verevooluradade arengut. . Seda saab saavutada kas kollateraalse vereringe aktiveerimise või kudede toitainete ja hapniku tarbimise vähendamisega verest.
Esiteks, anatoomilised omadused ligeerimiskoha valimisel tuleb arvesse võtta olemasolevaid tagatisi. Olemasolevaid suuri külgharusid on vaja võimalikult palju säästa ja rakendada ligatuuri nii palju kui võimalik allpool nende põhitüvest lahkumise taset. Külgmiste okste põhitüvest lahkumise nurgal on tagatisverevoolu jaoks teatud väärtus. Paremad tingimused verevoolu jaoks luuakse külgmiste harude väljavoolu terava nurga all, samas kui külgmiste veresoonte tühjendusnurk raskendab hemodünaamikat hemodünaamilise takistuse suurenemise tõttu.
Vereringet parandavad vaskulaarsed ravimid määrab arst pärast patoloogilise seisundi põhjuse väljaselgitamist. Veresoonte töö katkemise korral kannatab ennekõike aju, seejärel käed, jalad ja kogu keha. See on tingitud asjaolust, et need asuvad südamest üsna kaugel. Nad võivad saada ka suurt füüsilist koormust.Selle tulemusena tekivad haigused, mis nõuavad kompleksset ravi. Selles olukorras ei saa ilma spetsiaalsete tõhusate ravimiteta hakkama.
Verevoolu halvenemise põhjused

Vereringe halvenemise peamised põhjused veresoontes võivad olla:
- Haigus, mida nimetatakse ateroskleroosiks. Sel juhul koguneb suur kogus kolesterooli. See muudab veresoonte õõnsuse kitsaks.
- Rasked suitsetajad on ohus. Nikotiin ladestub veresoonte seintele ja provotseerib nende ummistumist. Üsna sageli on sel juhul välimus veenilaiendid veenid.

- Sarnast olukorda täheldatakse ülekaalulistel inimestel, kes söövad palju rasvast toitu. See muutub eriti ohtlikuks 45 aasta pärast. Ainevahetus aeglustub ja rasv täidab vaba veresoonte õõnsust.
- Inimesed, keda iseloomustab elu ilma spordi ja kehalise kasvatuseta, istuv töö. Need tegurid aitavad kaasa vereringe halvenemisele ja keeruliste haiguste arengule.
- Tõsist ravi vajavad haigused soodustavad ka vereringe halvenemist. See võib olla diabeet, ülekaalulisus, südamehaigused, hüpertensioon, kehv neerutalitlus, lülisambahaigused.
- Ravimite valimatu ja pikaajaline kasutamine.
Sellistel juhtudel arenevad käte ja jalgade veresoonte haigused. Tekib aju talitlushäire. Patsient hakkab end halvemini tundma üldine seisund tervis, tavapärane elurütm on häiritud.
Selleks, et arst saaks valida ravimeetodi ja määrata tõhusad ravimid, on vaja välja selgitada inimese haiguse põhjus. Selleks viiakse läbi patsiendi uuring ja vajadusel laboratoorsed uuringud.
Spetsiaalsed ravimid
Ravimit vereringe parandamiseks määrab ainult arst. Väljakirjutatud ravimeid võib kasutada väliselt või seespidiselt. Esimesel juhul on nende tegevus suunatud turse, põletiku leevendamisele ja spasmi peatamisele. "Sisemised" ravimid avaldavad mõju kogu veresoonkonnale. Seetõttu võib see olla mitte ainult pillid. Normaliseerimine toimub järk-järgult.
Mis parandab vereringet:
- Spasmolüütikumid. Need on tõhusad krampide korral ja võivad valu leevendada. Kui avastatakse ateroskleroos, on spasmolüütikute kasutamine mõttetu. Sageli määrab arst Cavintoni, Galidori, Euphyllini.
- Angioprotektorid. See ravimite rühm parandab laevade endi seisundit. Need muutuvad elastseks ja tavaliselt läbilaskvaks. Ainevahetus paraneb. Selliste ravimite hulka kuuluvad Curantil, Vazonit, Doxy-Hem, Flexital.
- Ettevalmistused alates looduslikud koostisosad... Sel juhul mõeldakse füsioteraapiat, mida kombineeritakse teiste ravimitega. Näiteks võib kasutada Tanakan, Bilobil.

- Prostaglandiinil E1 põhinev ravimite rühm. Nendel ravimitel on omadused, mis aitavad normaliseerida vereringet, vähendada vere tihedust ja laiendada veresooni. See võib olla Vasaprostan, mis normaliseerib verevoolu.
- Madala molekulmassiga dekstraanil põhinevad ravimid. Need ravimid soodustavad paremat vere vabanemist koest ja parandavad oluliselt selle liikumist. Seejärel valige Reomacrodex või Reopolyglucin.
- Kaltsiumikanali blokaatorid. Vajadusel valitakse kogu veresoonkonna töö mõjutamiseks sellised ravimid nagu Stamlo, Kordafen, Plendil, Norvask. Sel juhul avaldub mõju käte ja jalgade veresoontele, loomulikult kesknärvisüsteemile.
Ravimid aju vereringe häirete korral
Preparaadid vereringeks ja selle parandamiseks võib jagada mitmesse rühma.
Verevoolu parandamise vahenditel peaksid olema järgmised omadused:
- võime laiendada veresooni;
- võime reguleerida hapniku voolu verre;
- võime muuta veri vähem paksuks;
- võimalus kõrvaldada lülisamba kaelaosa probleem, kui see on olemas.
- Ravimid, mis võivad parandada aju vereringet. Samal ajal peavad nad laiendama veresooni, muutma vere vähem viskoosseks. Selleks kasutage Cavintonit, Vinpocetiini.
- Antioksüdantsete omadustega ravimite vajalik kasutamine. Need aitavad teil vabaneda liigsest rasvast, kahjustamata teie rakkude terviklikkust. Sel juhul sobib E-vitamiin, Mexidol.
- Nootroopsed ravimid. Nad taastavad aju funktsiooni, parandavad mälu. Nad suurendavad närvirakkude kaitsefunktsioone, normaliseerivad nende tööd. Sel juhul on ette nähtud Piracetam, Cerakson, Citicoline, Fezam.
- Farmakoloogias eristatakse sellist ravimite rühma - venotoonika. Nad on võimelised parandama verevoolu ja taastama mikrotsirkulatsiooni. Selle rühma ravimitel on kapillaroprotektiivne toime. See võib olla Diosmin, Detralex, Phlebodia.
- Kui esineb ajuturse oht, võib välja kirjutada diureetikume. Ravimid Furosemiid, Mannitool, mis parandavad vereringet.
- Ravimid, mis on histamiini vahendaja analoogid. Nad parandavad vestibulaarse aparatuuri tööd, vabastavad patsiendi pearinglusest. Nende hulka kuuluvad Betaserk, Vestibo, Betagistin.
- Vitamiinide võtmine on kohustuslik. Ideaalsed on Neurobeks, Cytoflavin, Milgamma.
- Preparaadid, mis aitavad taastada emakakaela liigeseid. Võite kasutada Chondroitiini, Artroni, Teraflexi.
See on kaunis tõhusad vahendid, kuid tuleb meeles pidada, et alles pärast läbivaatust ja läbivaatust saab arst aegu kokku leppida. See kehtib kõigi haiguste kohta.
Ateroskleroosi tunnused MAG (peamised arterid)
Viimase kurva statistika järgi haigestub üha rohkem inimesi ateroskleroosi. Kui varem peeti seda haigust vanusega seotuks, siis nüüd on see kiiresti nooremas. Selle kõige ohtlikum tüüp on MAG-i (peaarterite) stenoseeriv ateroskleroos. Probleem on seotud kolesterooli naastude ladestumisega aju, kaela ja alajäsemete suurte arterite veresoontesse. Haigus on krooniline ja sellest on võimatu täielikult vabaneda. Kuid selle kiire arengu peatamiseks saab võtta meetmeid. Selleks peate meeles pidama haiguse kulgu iseärasusi ja peamisi ravivõtteid.
Suurte veresoonte ateroskleroosi tunnused
Ateroskleroosi teke on seotud rasvarakkude ladestumisega arterite seintele. Alguses on kobarad väikesed ega põhjusta tõsist kahju. Kui meetmeid ei võeta õigeaegselt, kasvavad naastud märkimisväärselt ja blokeerivad veresoonte luumenit. Selle tulemusena on vereringe häiritud.
Pea peamiste arterite ateroskleroos on inimestele tõsine oht. Haiguse progresseerumisel tekib kaela ja pea veresoonte ummistus, mis vastutavad aju täieliku verevarustuse eest.
Haiguse raske vormiga võib kaasneda veresoone seina hävitamine ja aneurüsmi moodustumine. Trombemboolia võib olukorda süvendada. Sellise aneurüsmi rebend on täis tõsiseid tagajärgi tervisele, sealhulgas surma.

Sõltuvalt haiguse tõsidusest on kaks peamist tüüpi:
- Mittestenootiline ateroskleroos. See termin tähistab seisundit, mille korral naast katab mitte rohkem kui 50% veresoone valendikust. Seda vormi peetakse inimeste elule ja tervisele kõige vähem ohtlikuks.
- Stenoseeriv ateroskleroos. Selle haiguse kulgu korral on veresoon ummistunud naastuga rohkem kui poole võrra. See häirib oluliselt siseorganite verevarustust.
Mida varem haigus avastatakse, seda suurem on ravi edukuse võimalus. Haigusest on peaaegu võimatu täielikult vabaneda, seetõttu peab iga inimene võtma meetmeid ateroskleroosi provotseerivate tegurite välistamiseks.
Millised tegurid põhjustavad haiguse algust?
Selleks, et MAG-i ateroskleroosi ravi oleks edukas, on vaja välja selgitada ja kõrvaldada selle esinemise põhjus. Nende hulgas on:
- Suurenenud vererõhk.
- Liigne kolesterooli kontsentratsioon veres.
- Endokriinsüsteemi haigused.
- Liigne joomine ja suitsetamine.
- Probleemid glükoosi imendumisega.
- Füüsilise aktiivsuse puudumine.
- Ebatervisliku toitumise järgimine.
- Vanusega seotud muutused kehas.
- Pikaajaline viibimine stressirohketes olukordades.
- Ülekaaluline.
Kõige sagedamini mõjutab haigus vanemaid mehi. Nende jaoks on eriti oluline kontrollida oma tervist, järgida õigeid pädeva toitumise ja elustiili põhimõtteid.
Iga inimene peab perioodiliselt jälgima vererõhu ja kolesterooli taset veres. Sellele aitab kaasa õigeaegne arstlik läbivaatus.
Ateroskleroosi sümptomid
Ekstrakraniaalsete arterite ateroskleroos avaldub erksate sümptomitena. See sõltub suuresti naastude lokaliseerimisest. Kui kahjustus langeb aju veresoontele, ilmnevad järgmised sümptomid:
- Tinnituse välimus.
- Tugevad peavalud ja peapööritus.
- Mälu probleemid.
- Liikumiste koordinatsioonihäired, kõnepuue. Võib esineda ka muid neuroloogilisi kõrvalekaldeid.
- Uneprobleemid. Inimene jääb pikaks ajaks magama, sageli ärkab keset ööd, päeval piinab uimasus.
- Psüühiline muutus. Märgitakse suurenenud ärrituvust, inimese ärevust, ta muutub vinguvaks ja kahtlustavaks.
Aterosklerootilised kahjustused võivad lokaliseerida jäsemete arterites. Sel juhul on sümptomid erinevad. Ilmuma järgmisi märke haigused:
- Pulsatsiooni vähenemine alajäsemetel.
- Kiire väsimus füüsilise koormuse ajal. See on eriti ilmne pikkade vahemaade kõndimisel.
- Käed lähevad külmaks. Neile võivad tekkida väikesed haavandid.
- Rasketel juhtudel areneb gangreen.
- Kui alajäsemete veresooned on kahjustatud, hakkab inimene lonkama.
- Küünteplaadid muutuvad õhemaks.
- Juuste väljalangemist täheldatakse alajäsemetel.
MAG-i ateroskleroosi sümptomid võivad olla erineval määral tõsidus. Esialgsel etapil on probleemi võimalik tuvastada ainult arstliku läbivaatuse käigus.
Kui leiate haiguse esimesed sümptomid, peate viivitamatult konsulteerima arstiga. Ainult õigeaegse diagnoosimise korral on võimalik haiguse areng peatada.
Täpse diagnoosi panemine
Pea peamiste arterite kahjustust on võimalik tuvastada ainult täieõigusliku arstliku läbivaatuse käigus. Spetsialistid peavad kindlaks määrama probleemi lokaliseerimise, moodustunud naastude parameetrid, samuti sidekoe leviku olemasolu.

Kasutatakse järgmisi diagnostilisi meetodeid:
- Üldine ja biokeemilised analüüsid veri.
- Ultraheli protseduur. Küsitlus on käimas veresoonte süsteem mis vastutab aju verevarustuse eest. Uuritakse une- ja lülisambaartereid. Spetsialist määrab nende seisundi, läbimõõdu, valendiku muutuse.
- Magnetresonantstomograafia. See on uuring, mis võimaldab teil väga üksikasjalikult uurida aju, kaela, jäsemete arterite struktuuri. Kaasaegne varustus tagab piltide saamise igasugustes projektsioonides. Seda tehnikat peetakse kõige informatiivsemaks.
- Angiograafia. Võimaldab uurida kõiki vaskulaarsüsteemi patoloogiaid. Patsiendi verre süstitakse spetsiaalset kontrastainet. Sellele järgneb röntgenuuring.
Konkreetse uurimismeetodi valib arst iga patsiendi jaoks individuaalselt. See võtab arvesse nii keha omadusi kui ka seadmeid, mis meditsiiniasutuses on.
Kuidas teraapiat läbi viiakse?
Mitteanesteetiline ateroskleroos sisse lülitatud varajased staadiumid ravile alluvad. Integreeritud lähenemisviisi ja kõigi spetsialisti ettekirjutuste range järgimisega on võimalik haiguse arengut pidurdada.

Tänapäeval on kõige tõhusamad järgmised meetodid:
- Ravi. See hõlmab spetsiaalsete ravimite võtmist.
- Kirurgiline sekkumine. See protseduur on seotud ohuga patsiendi elule ja tervisele. Seda kasutatakse ainult rasketel juhtudel, kui kõik muud ravimeetodid on ebaefektiivsed. Mittestenoosilise ateroskleroosi kirurgiline ravi on ebapraktiline.
- Elustiili korrigeerimine. Haiguse arengu peatamiseks on vaja loobuda halbadest harjumustest, eriti suitsetamisest. Peaksite minimeerima rasvaste, praetud, suitsutatud toitude tarbimist. Peate rohkem liikuma, tegelema spordiga, registreeruma basseinis. Sel juhul peaksid koormused olema mõõdukad. Parim on konsulteerida spetsialistiga.
- Dieettoit. Eksperdid soovitavad järgida spetsiaalseid toitumiseeskirju. See aitab vähendada kehasse siseneva kolesterooli hulka.
- Harjutusravi. On olemas spetsiaalne harjutuste komplekt, mis aitab taastada normaalse verevarustuse kõigis aju segmentides ja jäsemetes.
- Tervise jälgimine. On vaja regulaarselt mõõta vererõhku, jälgida kolesterooli kontsentratsiooni veres. Kõiki kaasuvaid haigusi tuleb ravida õigeaegselt.
Edukas ravi on võimalik ainult siis, kui kõik negatiivsed tegurid on kõrvaldatud. Patsient peaks vältima stressirohke olukordi, sööma õigesti ja kõndima rohkem värskes õhus. Samal ajal on kõigi arsti soovituste range järgimine kohustuslik.
Milliseid ravimeid kasutatakse raviks
Tänapäeval on välja töötatud mitu ravimirühma, millel on positiivne mõju aju suurte veresoonte ateroskleroosi ravis:

- Trombotsüütide vastased ained. Seda tüüpi ravimid takistavad vereliistakute kokkukleepumist, mis vähendab tromboosiriski. Selliseid vahendeid on keelatud kasutada neeru- ja maksapuudulikkuse, raseduse, peptiline haavand ja hemorraagiline insult. Selle rühma kõige populaarsemad ravimid on Trombo-ass, Cardiomagnet, Plavix jne.
- Ravimid, mis vähendavad vere viskoossust. Need aitavad verel paremini läbi ahenenud piirkondade. Nende hulka kuuluvad sulodeksiid. Flogensüüm ja teised.
- Ettevalmistused, mis põhinevad nikotiinhape... Need on mõeldud vereringe parandamiseks.
- Ravimid, mis alandavad kolesterooli kontsentratsiooni veres. Neid saab kasutada mittestenoosilise ateroskleroosi tõhusaks raviks. Nende hulgas on Crestor, Torvakard jt.
- Vahendid tagatise ringluse parandamiseks. Sellesse rühma kuuluvad Solcoseryl, Actovegin ja mõned teised.
- Ravimid sümptomite kõrvaldamiseks. See võib olla põletikuvastane ja valuvaigistav.
Narkootikumide ravi kestab vähemalt kaks kuni kolm kuud. Konkreetse annuse ja ravi kestuse määrab iga patsiendi jaoks spetsialist.
Patsientidel, kes põevad ajuarterite ateroskleroosi, on näidatud eluaegne atsetüülsalitsüülhappe tarbimine. Need ravimid aitavad vähendada tromboosiriski.
Kirurgiline ravi
Rasketel juhtudel ravitakse aju ateroskleroosi operatsiooniga. Seda tehnikat kasutatakse haiguse stenoseeriva tüübi korral. Operatsiooni läbiviimiseks on kolm peamist meetodit:
- Bypass operatsioon. Selle operatsiooni käigus loob kirurg kahjustatud ala lähedale täiendava verevoolutee. Seega on võimalik taastada normaalne verevool.
- Stentimine. See operatsioon hõlmab spetsiaalse implantaadi paigaldamist, mille abil on võimalik taastada normaalne verevool.
- Ballooni angioplastika. Protseduur hõlmab spetsiaalse õhupalli sisestamist anumasse. Sellele antakse rõhk, mis laiendab mõjutatud anumat.
Konkreetse tehnika valib spetsialist, lähtudes patsiendi tervislikust seisundist, samuti sellest, millises veresoonkonna segmendis kahjustus lokaliseerub.
Füsioteraapia
Mitteanesteetiline ateroskleroos allub ravile hästi, kui täiendada põhiteraapiaprogrammi füsioteraapia harjutused... Parim on pidada seanssi spetsialistiga.

Kuid mõnda harjutust saab teha iseseisvalt:
- Kõndige mõõdetud sammudega ruumis ringi. Samas jälgi, et vererõhk ei tõuseks.
- Seisa sirgelt. Hingake õrnalt välja ja kallutage pea tahapoole. Samal ajal proovige lülisamba kaelaosa nii palju kui võimalik painutada. Hoidke selles asendis paar sekundit. Seejärel pöörduge aeglaselt tagasi algasendisse. Korrake sama protseduuri ettepoole kallutatud peaga.
- Tõuske püsti ja sirutage selgroogu nii palju kui võimalik. Asetage käed rinnale. Ühe loendamisel tõstke käed üles, sirutage laeni. Kahe loendamisel pöörduge tagasi algasendisse. Korrake seda harjutust 12 korda.
- Seisa sirgelt. Painutage keha aeglaselt vasakule ja paremale. Veenduge, et kallutamine toimub väljahingamisel ja tagasipöördumine lähtepunkti sissehingamisel.
- Istuge kõrge seljatoega toolile. Proovige lõõgastuda. Üheks lugemiseks võtke üks jalg küljele. Naaske oma algsesse poosi. Sarnased toimingud korrake teise jalaga.
Neid harjutusi regulaarselt korrates saate haiguse kulgu kergendada. Nad stimuleerivad vereringet ja tõstavad veresoonte seina toonust.
Traditsioonilised ravimeetodid
Põhiteraapiaprogrammi saate täiendada abiga traditsiooniline meditsiin... Nad ei saa toimida ainsa teraapiana.

Kõige tõhusamate ateroskleroosi retseptide hulgas on järgmised:
- Lahjendage teelusikatäis kasepungasid klaasis keevas vees. Keeda saadud kompositsiooni 25 minutit. Pärast seda jätke toode paariks tunniks tõmbama. Valmistatud koostist tuleb võtta kolm korda päevas koguses 100 ml.
- Valage teelusikatäis kuivatatud viirpuuõisi üle klaasi veega. Seda kompositsiooni tuleb keeta umbes 25 minutit. Siis saab seda filtreerida. Oodake, kuni puljong jahtub. Seda võetakse pool klaasi kolm korda päevas.
- Pigista ühest sibulast mahl välja. Kombineerige see loodusliku meega. Üks lusikatäis mahla nõuab ühte lusikatäit mett. Lisage veidi vett, et kompositsioon muutuks vedelaks. Sellist vahendit on vaja võtta üks lusikatäis kolm korda päevas.
Sellised lihtsad tööriistad aitavad teil tõhusust parandada. traditsiooniline ravi... Mõnikord võivad nad provotseerida allergilised reaktsioonid Seetõttu pidage enne nende kasutamist nõu oma arstiga.
Dieedi dieet
Ravi ajal näidatakse ateroskleroosiga patsientidel eridieeti järgimist. See on ainus viis vähendada kolesterooli voolu verre. Peate järgima järgmisi soovitusi:
- Soovitatavad on joodiga rikastatud toidud, näiteks merevetikad.
- Näidatakse loomsete rasvade täielikku tagasilükkamist. Valgupuudust saab täiendada kaunviljadega.
- Söö rohkem diureetilist toitu. Nende hulka kuuluvad arbuusid, õunad, melonid ja teised.
- Toit peaks sisaldama rohkem köögivilju, puuvilju, pähkleid, marju.
- Kana ja kalkuniliha kasutamine on lubatud. Rasvane liha, nagu ka rups, on rangelt keelatud.
- Peate loobuma maiustustest, kohvist, kangest teest, šokolaadist, konservidest.
Põhimõtete järgimine õige toitumine aitab peatada haiguse arengut ja tugevdab ravimite toimet. Ateroskleroosi esimeste ilmingute korral peaksite viivitamatult pöörduma spetsialisti poole. Mida varem probleem tuvastatakse, seda suurem on tõenäosus, et see jääb terveks.
Alajäsemete arterite ateroskleroos ja selle ravi
Aterosklerootiliste muutustega ladestub kolesterool veresoonte seina. Siis tärkab sidekoe ja tekib naast, mis ahendab arteri valendikku ja häirib elundi või koe verevarustust. Kõigi sihtorganite struktuuris moodustub see patoloogiline protsess kõige sagedamini südame veresoontes, teine koht kuulub kaela ja aju veresoontele. Alajäsemete arterite ateroskleroos on auväärsel kolmandal kohal nii esinemissageduse kui ka tähtsuse poolest.
Riskitegurid
Kuna ateroskleroos on süsteemne haigus, on erinevate arterite, sealhulgas alajäsemete kahjustuste põhjused sarnased. Nad sisaldavad:
- suitsetamine;
- ülekaalulisus ja hüperlipideemia;
- pärilik tegur;
- närvipinge;
- hormonaalsed häired (menopaus);
- diabeet;
- hüpertensioon.
Naastu tekke eelduseks on riskitegurite ja lokaalsete muutuste kombinatsioon arteri seinas, samuti retseptori tundlikkus. Alumiste jäsemete veresoonte ateroskleroos areneb sagedamini kohalike patoloogiate taustal (seisund pärast külmumist, traumat, operatsiooni).
Klassifikatsioon
- Alumiste jäsemete arterite ateroskleroosi klassifikatsioon põhineb verevoolu halvenemise astmel ja isheemia ilmingutel. Haigusel on neli etappi:
- Algstaadiumis tekitavad valu jalgades vaid tugevad füüsilised.Teise astme verevoolu häire korral tekib valu umbes 200 meetrit kõndides.
- Patoloogilise protsessi kolmandas etapis on patsient sunnitud peatuma iga 50 meetri järel.
- Lõplikku staadiumi iseloomustab troofiliste muutuste ilmnemine kudedes (nahk, lihased) kuni jalgade gangreenini.
Kahjustuse olemus võib olla stenoseeriv, kui naast katab ainult luumenit, või oklusiivne, kui arter on täielikult suletud. Viimane tüüp areneb tavaliselt naastu kahjustatud pinna ägeda tromboosi korral. Sellisel juhul on gangreeni areng tõenäolisem.
Manifestatsioonid
Jalade veresoonte kahjustuste peamine sümptom on valu säärelihastes, mis tekib siis, kui kehaline aktiivsus või üksi.
Teisel viisil nimetatakse seda sümptomit vahelduvaks lonkamiseks ja see on seotud lihaskoe isheemiaga. Aordi ateroskleroosiga selle terminaalses osas täiendavad sümptomid valulikud aistingud tuharate, reite ja isegi alaselja lihastes. Pooltel Leriche'i sündroomiga patsientidel on vaagna düsfunktsioon, sealhulgas impotentsus.
Väga sageli peal esialgsed etapid haigus on asümptomaatiline. Mõnel juhul võib esineda pindmiste kudede verevarustuse rikkumine, mis seisneb naha jahtumises ja selle värvuse muutumises (kahvatuses). Iseloomulikud on ka paresteesiad - roomavad roomamised, põletustunne ja muud närvikiudude hüpoksiaga seotud aistingud.
Haiguse progresseerumisel halveneb alajäsemete kudede toitumine ja ei parane troofilised haavandid, mis on gangreeni esilekutsujad.
Arterite ägeda oklusiooniga on intensiivne valu sündroom, kahjustatud jäse muutub külmemaks ja kahvatumaks kui terve. Sel juhul toimub verevarustuse dekompensatsioon ja kudede nekroos üsna kiiresti. Sellised erinevused sümptomite ilmnemise kiiruses on tingitud asjaolust, et kroonilise protsessi käigus on aega moodustada tagatised, mis hoiavad verevarustust vastuvõetaval tasemel. Nende tõttu ei ole haiguse tunnused mõnikord arteri oklusiooniga eriti väljendunud.
Diagnostilised meetodid
Patsiendi rutiinsel läbivaatusel võib kahtlustada verevarustuse rikkumist, mis väljendub kahjustatud jäseme külmavärinana, selle värvuse muutumises (algul muutub kahvatuks, siis lillaks). Kitsenemiskohast allpool on pulsatsioon märgatavalt nõrgenenud või puudub täielikult. Protsessi lõppfaasis ilmnevad troofilised muutused nahas ja gangreen.
Kell instrumentaalne diagnostika ateroskleroosi kõige informatiivsem meetod on angiograafia. Selle käigus süstitakse kontrastainet reiearterisse ja seejärel kontrolli all röntgenikiirgus pilti teha. Tänu angiograafiale näete selgelt kõiki veresoonte ahenemisi ja tagatiste olemasolu. See manipuleerimine on invasiivne ja raskekujulistele patsientidele vastunäidustatud neerupuudulikkus ja joodiallergia.
Doppleri ultraheli on kõige lihtsam ja informatiivsem diagnostiline meetod, mis võimaldab 95% juhtudest määrata arteri ahenemise protsenti. Selle uuringu käigus saab läbi viia uimastitesti. Pärast nitroglütseriini sisseviimist väheneb anuma spasm, mis võimaldab määrata funktsionaalse reservi.
Täiendav diagnostiline meetod on kontrastsusega tomograafia ja pahkluu-õlavarre indeksi määramine. Viimane arvutatakse õlavarrearterile ja sääre veresoontele avaldatava rõhu andmete põhjal. Selle näitaja vähenemise astme järgi saab peaaegu alati hinnata kahjustuse tõsidust.
Ravi
Alumiste jäsemete veresoonte ateroskleroosi ravi muutub palju tõhusamaks, kui on võimalik veenda patsienti halbadest harjumustest, eriti suitsetamisest loobumise vajaduses. Sel juhul on soovitatav jälgida tervislik pilt elu ja püüda vähendada teiste riskitegurite mõju. Olulist rolli mängib ateroskleroosiga patsientidele välja töötatud spetsiaalse dieedi järgimine. Samal ajal peaks toit olema täisväärtuslik ja tasakaalustatud, kuid loomsete rasvade ja praetud toitude tarbimist tuleks piirata.
Terapeutiline
Jalgade veresoonte ateroskleroosi raviks kasutatavate ravimite hulgas on kõige olulisemad:
- Disaggregaadid (aspiriin), mis takistavad verehüüvete teket endoteeli või kahjustatud naastu pinnal.
- Ravimid, mis parandavad vere reoloogilisi (voolu)omadusi. Nende hulka kuuluvad reopolüglütsiin ja pentoksüfülliin. Dekompenseeritud isheemia korral manustatakse neid intravenoosselt tilkhaaval, seejärel minnakse üle tablettide kasutamisele.
- Spasmolüütikumid (no-spa), mis vähendavad arteri ahenemist ja parandavad seeläbi vereringet.
- Antikoagulandid (hepariin) on ette nähtud dekompensatsiooni perioodil või ägeda tromboosi korral.
- Mõnel juhul kasutatakse trombolüütikume (streptokinaas, aktülaas), kuid nende kasutamine on piiratud verejooksu võimaliku arengu ja ebapiisava efektiivsuse tõttu.
Täiendavad ravitoimemeetodid on hüperbaarne hapnikuga varustamine, mis suurendab vere hapnikuga küllastumist, füsioteraapia ja osoonravi.
Kirurgiline
Alumiste jäsemete veresoonte ateroskleroosi korral, millega kaasnevad rasked kudede toitumishäired, on kirurgiline ravi kõige tõhusam.
Minimaalselt invasiivse sekkumise korral tehakse manipulatsioonid anuma punktsiooni kaudu. Ahenemise kohas puhutakse täis spetsiaalne õhupall ja seejärel kinnitatakse tulemus metallist stendi asetamisega. Samuti saate eemaldada verehüübed pärast nende purustamist.
Avatud operatsioonide korral eemaldatakse veresoone sisemine vooder koos aterosklerootiliste kihtidega, samuti tromboektoomia. Laiendatud kahjustuse korral rakendatakse šunte, kasutades oma anumaid või kunstlikke proteese. Enamasti tehakse selliseid operatsioone terminali aordi või reiearterite tõsise ahenemisega. Sel juhul nimetatakse operatsiooni aordi-reieluu proteesimiseks.
Palliatiivne ravi võib mõnevõrra vähendada haiguse ilminguid ja parandada kollateraalset vereringet. Nende hulka kuuluvad laserperforatsioon, revaskulariseeriv osteotrepanatsioon, nimmepiirkonna sümpatektoomia ja mõned teised.
Gangreeni tekkega amputeeritakse jäse tervete kudede piires.
Traditsioonilised meetodid
Kõige levinumad on järgmised meetodid rahvapärane ravi see patoloogia:
- mitmesuguste ürtide (tavaline humal, hobukastan) keetmised, mida tuleb verevoolu parandamiseks võtta suu kaudu;
- fütoparobochka, mis sisaldab piparmünt, võilill, emajuur ja viburnum;
- nõgesevannid parandavad mikrotsirkulatsiooni ja vähendavad ateroskleroosi sümptomeid.
Tuleb meeles pidada, et need meetodid on abistavad ega asenda, vaid täiendavad traditsioonilist ravi.
Stenoseeriv ateroskleroos on kolesterooli naastude süsteemse moodustumise ilming, mida iseloomustab halvenenud verevool läbi alajäsemete arterite. Haigus on pöördumatu ja progresseerub pidevalt, mistõttu puuduvad ravimeetodid. Dieedi järgides ja ateroskleroosi riskifaktorite kõrvaldamisega on võimalik protsessi aeglustada ning möödaviigu šuntide kehtestamisega lükata edasi troofiliste koemuutuste tekkimist. Haiguse prognoosi määrab südame- ja ajuveresoonte samaaegse ateroskleroosi määr.
Haiguste klassifitseerimise põhimõtted. WHO klassifikatsioon. Haiguse etapid ja tagajärjed. Taastumine, täielik ja mittetäielik. Remissioonid, retsidiivid, tüsistused.
Haigus- see on organismi normaalse elutegevuse rikkumine, kui sellele mõjuvad kahjustavad ained, mille tagajärjel vähenevad selle kohanemisvõimed. Klassifikatsioon:
Etioloogiline põhineb haiguste rühma ühisel põhjusel (nakkuslikud ja mittenakkuslikud, pärilikud ja mittepärilikud, geeni- ja kromosomaalsed mutatsioonid).
Topograafiline-anatoomiline lähtub organi põhimõttest (südamehaigused, kopsud).
Funktsionaalsete süsteemide järgi (haigused vereringe, luu).
Vanuse ja soo järgi (lapsed ja pensionärid, günekoloogilised ja uroloogilised)
Keskkondlik – inimtingimustest lähtuv (geograafiline – malaaria).
Patogeneesi üldise (allergilised, põletikulised, kasvajad) järgi.
Etapid. 1. Latentne periood - põhjuse kokkupuute hetkest kuni esimeste kliiniliste ilmingute ilmnemiseni. 2.Prodromaalne – esimestest tunnustest kuni sümptomite täieliku avaldumiseni. 3. Kõrguse periood – täielik areng kliiniline pilt. Exodus. 1. Taastumine on protsess, mis viib haigusest tingitud häirete kõrvaldamiseni ning organismi ja keskkonna normaalsete suhete taastumiseni ning töövõime taastumiseni. a) täielik - seisund, kus kõik haiguse jäljed kaovad ja keha taastab täielikult oma kohanemisvõime. b) mittetäielik - seisund, milles väljenduvad haiguse tagajärjed, mis püsivad pikka aega või igavesti. 2. Relaps - haiguse uus ilming pärast selle ilmset või mittetäielikku lakkamist. 3.Remissiya - kroonilise haiguse ilmingute (sümptomite) ajutine või täielik kadumine. 4. Tüsistus on haigus, mis on põhihaiguse tagajärg.
Südameatakk. Vaated. Tulemused. Tagatisringlus, tagatiste liigid, nende kujunemise mehhanism. Olulisus patoloogias.
Südameatakk - lokaalne kudede nekroos, mis on põhjustatud nende vereringe ägedast häirest. See on hüübimisnekroosi tsoon, millel on püramiidkooniline (kopsus, põrn, neerus) või ebaregulaarne (südames, ajus) kuju, mille tagajärjeks on sidekoe arm. Südameatakkide mitmekesisus väljendub nende jagunemises valgeteks (isheemilisteks) ja punasteks (hemorraagilisteks), samuti nakatunud ja aseptilisteks, koagulatsiooniks ja kollikatsiooniks. Valged südameinfarktid - need on isheemilised infarktid elundites, millel on absoluutselt või suhteliselt ebapiisavad tagatised või tahked elundid (neer, aju, põrn, müokard, seljaaju). Nendel tingimustel uuesti täitmist ei toimu. veresooned nekrootiline piirkond verega. Punane on venoossed infarktid (sugunäärmetes, ajus, võrkkestas), aga ka isheemilised infarktid kahekordse vereringe ja suhteliselt piisavate tagatistega organites (maks, kopsud, peensoolde). Nendel tingimustel kaasneb isheemiaga vere sekundaarne lekkimine tagatistest või portaalsüsteemide kaudu. Kui veri tungib minimaalselt elundi infarktipiirkonna perifeersetesse veresoontesse, näiteks südamesse, on võimalik pilt hemorraagilise korollaga valgest südameinfarktist. Exodus. 2-10 nädala jooksul järgneb olenevalt kahjustuse suurusest fibroplastiliste protsesside aktiveerumine ja armide teke. Ainult ajuinfarktid, mille rakud sisaldavad palju lipiide ja kalduvad autolüüsile, kulgevad vastavalt kollikvatsiooni nekroosi tüübile, kus neutrofiilid on vähem väljendunud, mikrogliia aktiveerumine, kudede pehmenemine ja tulemuseks on tsüst, seinad. mida esindavad astrotsüüdid ("glioos"). Enamik sisemisi südameinfarkti on steriilsed. Kuid kui isheemia põhjuseks oli nakatunud tromb (septiline endokardiit, sepsis) või kui elundi esmane bakterite poolt külvatud osa (kopsud, sooled) läbis nekroosi, tekib nakatunud infarkt, mille tagajärjeks on abstsess või gangreen. . Tagatisringlus. Tagatised- need on veresoonte möödaviiguharud, mis tagavad vere sisse- või väljavoolu, mis möödub peasoonest selle tromboosi ja obliteratsiooni ajal. Normaalse vereringe häire korral, mis on põhjustatud antud veresoonkonna verevoolu teel olevast takistusest, lülitatakse esmalt sisse olemasolevad möödaviiguteed - tagatised ja seejärel tekivad uued. Selle tulemusena taastub häiritud vereringe. Närvisüsteem mängib selles protsessis olulist rolli. Suure arteriaalse veresoone isheemia põhjustab vaba iseloomuga kollateraalset arteriaalset hüpereemiat. Tagatismaterjalide absoluutse piisavuse saab saavutada kas topeltverevarustuse abil (portaalsüsteemidega organites ja kopsudes, nende perfusiooniga läbi a. pulmonalis ja a. bronhiaalne) või paralleelkaare tüüpi perfusiooniga (jäsemed, Willise ring) või lõpuks rohkete külgmiste kihtidega (peensool). Sellega seoses on kopsudes, maksas, jäsemetel ja peensooles isheemiline infarkt erakordne haruldus, mis nõuab lisatingimusi. Peamise verevarustusega ja väikese tagatiste koguläbimõõduga elunditel on absoluutselt ebapiisav tagatisvereringe ja lokaalse aneemia korral saavad nad isheemilise nekroosi ohvriks. See on olukord neerudes, võrkkestas, Willise ringist ulatuvas arterite basseinis, eriti aju keskosas, põrnas, seljaajus Adamkevitši arterisüsteemi vaskularisatsiooni piirkonnas. Sellised arterid anastomiseeruvad peaaegu eranditult kapillaaride või väikseimate mikrošuntide kaudu ja neid nimetatakse "funktsionaalselt terminalideks".
3. Asfüksia, määramine, vere gaasilise koostise rikkumine. Ägeda asfiksia perioodid. Etioloogia ja patogeneesi tunnused. Nina hingamist rikkuv vale asfüksia, selle tagajärjed. Vastsündinute asfüksia ja selle tagajärjed.
Kui hingamispuudulikkus tekib ägedalt / alaägedalt ja jõuab tasemeni, kui hapnik lakkab verre voolamast ja süsinikdioksiid ei eemaldata verest asfüksia... Põhjused: lämbumine, hingamisteede valendiku ummistus, vedeliku olemasolu alveoolides ja hingamisteedes, kahepoolne pneumotooraks, rakurühma liikuvuse järsk piiramine. Perioodid: 1. Hingamise sügavuse ja sageduse kiire kasv, inspiratsiooni levimus. Võimalikud on krambid, üldine agitatsioon, tahhükardia. 2. Hingamissagedus väheneb, hingamisliigutuste maksimaalne amplituud säilib, väljahingamise faas suureneb. Bradükardia, vererõhu langus. 3. Hingamise amplituudi ja sageduse vähendamine, kuni see täielikult peatub. Siis tuleb hingeldamine (mitu kramplikku hingetõmmet. Liigutused), hingamishalvatus ja südameseiskus. Veri – CO 2 kontsentratsiooni tõus, pH langetamine 6,8-6,5-ni. Vastsündinute asfüksia ja selle tagajärjed. Pikaajalisel sünnitusel tekib lapsel O 2 vaegus ja CO 2 liig. Ta hakkab tegema hingamisliigutusi, millega neelab alla lootevett, mis raskematel juhtudel võib lõppeda lapse surmaga. Asfüksia on kõige levinum püsiva ajukahjustuse või isegi surma põhjus 4 nädala jooksul enne ja pärast sündi. Igas vanuses lapse paranemise tõenäosus, kui asfiksia oli tõsine, pikaajaline ja ravi ei viidi läbi õigeaegselt, on väga väike.
4. Vee ja elektrolüütide ainevahetuse häired endokriinsete haiguste korral. Tüübid, etioloogia, patogenees.
Rikkumiste korral vee- ja elektrolüütide metabolism endokriinsete haigustega areneb endokriinne turse. See on süsteemne turse, mis on põhjustatud endokriinsete näärmete esmastest haigustest: hüperkortisolism, hüpotüreoidism, hüperaldosteronism. Sel juhul esineb reniin-angiotensiin-aldosterooni süsteemi hüperaktiivsus.
Kilpnäärme alatalitluse korral suureneb sidekoe hüdrofiilsus happeliste mukopolüsahhariidide kogunemise tõttu pärisnahasse, mis on võimelised vett kinni pidama.
Inimkehas arteriaalne voodi vereringe töötab põhimõttel "suurest väikeseni". ja kudesid viivad läbi väikseimad anumad, kuhu veri voolab läbi keskmiste ja suurte arterite. Seda tüüpi nimetatakse pagasiruumiks, kui moodustub arvukalt arteriaalseid basseine. Collateral tsirkulatsioon on ühendussoonte olemasolu harude vahel, seega on anastomooside abil ühendatud erinevate basseinide arterid, mis toimivad peamise toitumisharu ummistumise või kokkusurumise korral verevarustuse varuallikana.
Kaasne füsioloogia
Tagatisringlus on funktsionaalne võime tagada veresoonte plastilisusest tingitud kehakudede katkematu toitumine. See on ringtee (külgmine) verevool elundirakkudesse verevoolu nõrgenemise korral mööda peamist (tüve) teed. Füsioloogilistes tingimustes on see võimalik ajutiste raskustega verevarustuses peaarterite kaudu anastomooside ja naaberbasseinide veresoonte vaheliste ühendusharude juuresolekul.

Näiteks kui teatud piirkonnas surutakse lihast toitev arter 2-3 minutiks kokku mis tahes koega, tekib rakkudel isheemia. Ja kui see arteriaalne bassein on ühendatud külgneva basseiniga, toimub kahjustatud piirkonna verevarustus teisest arterist, laiendades suhtlevaid (anastomoosilisi) harusid.
Näited ja veresoonte patoloogiad
Näiteks peaksime analüüsima gastrocnemius lihase toitumist, kollateraalset vereringet ja selle harusid. Tavaliselt on selle peamiseks verevarustuse allikaks sääreluu tagumine arter koos selle harudega. Kuid paljud väikesed oksad suunatakse sellele ka naaberbasseinidest popliteaal- ja peroneaalarteritest. Kui verevool piki tagumist sääreluu arterit oluliselt nõrgeneb, toimub verevool ka läbi avanenud tagatiste.

Kuid isegi see fenomenaalne mehhanism on ebaefektiivne patoloogias, mis on seotud ühise peaarteri kahjustusega, millest kõik muud anumad täidetakse. alajäsemed... Eelkõige Leriche sündroomi või oluliste aterosklerootiliste kahjustustega reiearter tagatisringluse areng ei võimalda vabaneda vahelduvast lonkamisest. Sarnast olukorda täheldatakse ka südames: mõlema koronaararteri tüve kahjustuse korral ei aita tagatised stenokardiast vabaneda.
Uute tagatiste kasv
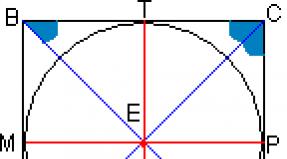
Arteriaalses voodis tekivad tagatised arterite ja nende poolt toidetavate elundite paigaldamise ja arenguga. See juhtub isegi loote arengu ajal ema kehas. See tähendab, et laps on juba sündinud keha erinevate arterite basseinide vahelise tagatise tsirkulatsioonisüsteemiga. Näiteks Vilisia ring ja südame verevarustussüsteem on täielikult moodustunud ja valmis funktsionaalseteks koormusteks, sealhulgas suurte veresoonte verevarustuse katkestustega seotud koormusteks.
Isegi kasvuprotsessis ja arterite aterosklerootiliste kahjustuste ilmnemisega hilisemas eas moodustub pidevalt piirkondlike anastomooside süsteem, mis tagab kollateraalse vereringe arengu. Episoodilise isheemia korral vabastab iga koerakk, kui ta on kogenud hapnikunälga ja on pidanud mõnda aega üle minema anaeroobsele oksüdatsioonile, angiogeneesi tegurid interstitsiaalsesse ruumi.
Angiogenees
Need spetsiifilised molekulid on justkui ankrud või märgid, mille asemel peaksid arenema juhuslikud rakud. Siin tekib uus arteriaalne veresoon ja kapillaaride rühm, mille läbiv verevool tagab rakkude funktsioneerimise ilma verevarustuse katkestusteta. See tähendab, et angiogenees ehk uute veresoonte teke on pidev protsess, mille eesmärk on rahuldada toimiva koe vajadusi või vältida isheemia teket.

Tagatismaterjalide füsioloogiline roll
Tagatisringluse tähtsus organismi elutegevuses seisneb võimaluses tagada kehaosadele reservi vereringet. See on kõige väärtuslikum nendes struktuurides, mis muudavad liikumise ajal oma asendit, mis on tüüpiline lihas-skeleti süsteemi kõikidele osadele. Seetõttu on külgne tsirkulatsioon liigestes ja lihastes ainus viis tagada nende toitumine pidevate asendimuutuste tingimustes, mida perioodiliselt seostatakse peaarterite erinevate deformatsioonidega.
Kuna keerdumine või kokkusurumine põhjustab arterite valendiku vähenemist, on kudedes, kuhu need on suunatud, võimalik episoodiline isheemia. Tagatud tsirkulatsioon, see tähendab kudede vere ja toitainetega varustamise ringteede olemasolu, välistab selle võimaluse. Samuti võivad basseinidevahelised tagatised ja anastomoosid suurendada elundi funktsionaalset reservi, samuti piirata kahjustuse mahtu ägeda obstruktsiooni korral.
Selline verevarustuse turvamehhanism on iseloomulik südamele ja ajule. Südames on kaks arteriaalset ringi, mille moodustavad koronaararterite harud, ja ajus - Wilisi ring. Need struktuurid võimaldavad piirata eluskoe kadu tromboosi ajal miinimumini, mitte poole müokardi massist.
Ajus piirab Wilisi ring isheemilise kahjustuse maksimaalse mahu 1/6 asemel 1/10-ga. Neid andmeid teades võime järeldada, et ilma tagatise ringluseta oleks iga piirkondliku või suure arteri tromboosist põhjustatud isheemiline episood südames või ajus garanteeritud surmani.