Kuidas määrata silma võrkkesta eemaldamise sümptomid ja mitte jätta haiguse esimesed märgid? Mida ei tohiks Mesh Shelli eemaldamisel teha? Kes siseneb riskirühma
Sisse kliiniline praktikaPatsientide seas võrkkesta eraldumise (OS) patsientide rühm vanade jäiga lamedad võrkkesta viivitused levivad kahele madalamale quadrannt silmamuna eristatakse.
Madalamad lamedad võrkkestad, millel on Myoopia mitmed väikesed augud koos PCHD-ga, kipuvad aeglase progresseerumise ja kohaliku katkematu proliferatiivse vitreoretiinopaatia (PVR), võrkkesta jäikuse arendamisele, enesekeskkonna suundumustele. Sellisel juhul säilitatakse nägemise elundi funktsioonid patsientidel, samas kui protsess ei kehti keskse tsooni suhtes. Kaebuste puudumine raskendab võrkkesta eraldumise tuvastamist.
Reeglina on need patsiendid noorema vanusega konserveeritud kõrge keskse ja perifeerse vaateväljaga, kusjuures Myoopia rohkem kui 3 dioptrit, kes on suunatud silmaarstile, kuna planeeritud diagnostikaeksam või laserkorrektsioon Myoopia. Võrkkesta eraldumine diagnoositi pärast pildistamist kolmeinimeselise Goldmani objektiiviga. Kõigil patsientidel ilmneb mitu aukude taustal võrkkestavõre düstroofia taustal meridiaanlastel 4 kuni 5 tundi, erinev PVR-i aste (etapp BC 1-3), võrkkesta eraldamise paljundamine äärmise perifeerimisest Keskvöönd. Taktikate, iseloomu, kirurgilise sekkumise mahu lahendamine võrkkesta põhjaosa lamedate seljapaaridega ebaselgelt.
eesmärk
Alumine lame võrkude kirurgilise ravi analüüs mitme auguga purunemisega, näidustuste korrigeerimine minimaalsete ekstrakateraalse operatsiooni ja vitreoretistide sekkumise parandamisega.
materjalid ja meetodid
Materjal serveeritakse 30 operatsiooni, mis on tehtud võrkkesta ülaltoodud tagurlamp FSU-s "mntk" mg ". Acad. S. N. Fedorova rosmedtehnoloogia. " Patsientide vanus - 12 kuni 35 aastat. Pikaajaline aeg võrkkesta eraldumine oli rohkem kui kuus kuud.
Etioloogia kõikidel patsientidel müoopia taustal erinevad kraadid -Perifert võre võrkkesta düstroofia.
1. rühma patsientide rühm: 10 inimest - haldab lisatasu
kohalik tihendus, 2 juhtudel ringluses. PVR-i etapid patsientidel olid 1-3-ga. Makulaarpiirkond jäi fikseeritud.
Patsientide rühm: 20 inimest - Operatige endochitrial. Etapp
PVR-C 1-3, kahel juhul OS-i rakendati makulaarse tsooni püüdmise alumise vaskulaarse arcade kohal. Kolmel juhul toimusid subretüülfildid keskse tsooni kaudu ilma võrkkesta lepinguta. Kõigil juhtudel täheldati täheldati jäiga tavalist lamedat võrkkesta eraldumist eelseadistatud membraanidega. Äärmuslike perifeersete anumate süstimine. Kõik patsiendid kirurgilised sekkumine viidi läbi aastatuhande silmaparalloomne kirurgilise süsteemi abil - tagumine suletud vitrektoomia on etteantud membraanide (võrkkesta mobilisatsioon) eemaldamine 7-14 päeva pärast asendati perfluortarniumühend (PFOS) silikoonõliga.
5 juhul, eesmärgiga kohandada võrkkesta, lõõgastav, tavaline kuni 180 °, kohaliku (2-3 meridiaanid) retinotoomia keskel perifeeria võrkkesta alumises kvadrantide viidi läbi.
Tulemused ja arutlus
Arvestades hea võrkkesta visualiseerimist, lameda võrkkesta eraldumine, mille kõrgus ei ületa 3,5 mm piiritlemisjoonega ilma keskse tsooni puutumata, õnnestus 1. rühma patsientidel blokeerida lüngad kõigil juhtudel, seltral vedelik lahendati 10 päeva kuni 3 kuud. 2 patsiendil hoolimata täielik blokaat Parandused, säilitasid surve võlli, korter kuni 1-1,5 mm. Teine etapp viidi läbi endonovitre operatsiooni kohaliku retinotoomiaga, saavutati täielik võrkkesta kohandamine. Kõigis 1. rühma patsientidel kinnitati operatsioonile makulaarne tsoon. Funktsionaalsed tulemused pärast operatsiooni on hea, visuaalse teravuse näitaja väärtused korrigeerimisega - vahemikus 0,7 kuni 1,0, vaateväli on lõppenud. Poseperatiivses perioodil on kõik (PVR-C 1-3) transportaar-laseriga patsient -ugulagulatsiooniga patsient.
Teises grupis, 15 juhul pärast eelseadistatud membraanide täielikku eemaldamist, mobiliseeriti võrkkesta, fikseeris PFO-de lühiajalise tamponaadi abil (7-14 päeva), millele järgnes silikoonõli asendaja . 2 juhtudel pärast Silikoonide PFOS-i samaaegset asendust, PVR-i võrkkesta pühendumist PVR-i tugevdatud progresseerumisega, mille tulemuseks oli retinotoomia, võrkkesta endolanerosorokoagula (Elk) korduv endo-propreatse sekkumine ja järgneva Tamponade PFOS ja silikoonõli.
3 juhul operatsiooni ajal, vaatamata võrkkesta täielikule mobiliseerimisele, anatoomilisele sobivale sobivale, et saavutada vitreopressi tamponaadil. Seotud retinotoomia keskmise välisseadmetega järgneva kohanemisega, putina ja tamponaadi PFO-dega silikoonõliga viidi läbi alumises kvadrandides. Kõigil juhtudel eemaldatakse silikoon 1 kuu pärast.
Funktsionaalsed tulemused (15 juhtumit) fikseeritud makulaarpiirkonnaga on hea, täiesti visuaalne teravus pärast 1-3 kuud. pärast töötamist. 5 juhul täheldati makulaarse tsooni eraldumist, keskmise tsooni subrenrenüül allee, visuaalse teravuse väärtused vähenesid allikast 0,1-0,2. Mõjuväljad taastatakse kõigil patsientidel.
järeldused
1. Vaatamata optimaalsetele tingimustele minimaalse ekstracePhatleplectual operatsiooni - hea võrkkesta visualiseerimine, läbipaistvus optilise meedia, madal kõrgus alumises vallub võrkkesta, võimalus täielik blokeerimine kõikide vaheaegade - kohandamine ja mobiliseerimine võrkkesta on raske , mis nõuab uuesti kirurgilist endovitrea sekkumist. Peamised näitajad ekstracillary operatsioon on PVR etapid A, B, C1-3, puudumine eraldumine makulaarse tsooni.
2. Arvestades vanade madalamate võrkkesta eemaldamiste jäikust, PVR-C 1-3 etapp mõnel juhul on vaja toota kohaliku puudutamise retinotoomia, et kohandada ja kinnitada retinet, PFOS Tamponadi 7-10 päeva jooksul, järgneb silikooniga asendajaga.
3. Soovitatav on ühendada ekstrabulbar ja endovitrea kirurgiline sekkumine PVR-C 1-3 etapis, millel on keskse tsooni püüdmine.
See koosneb visuaalsetest retseptoritest (nn "veerud" ja "pulgad") ja plexuse närvikiudude. Nende sihtkoht on lüüa valguse lained ja uurige need närvisüsteemi impulss. See teave siseneb aju. Retina sügavamal on laevad. Neil on veri hapnikku ja söötmise aineid. Kahju võrkkesta ja veelgi enam selle eraldumise, põhjustab nägemise väärtuse langust kuni täielikuma kaotuseni.
Retina funktsioonide rikkumine toimub verejooksude, vigastuste, vere- ja närvisüsteemide struktuuris olevate geneetiliste patoloogiate ajal.
Eakatel patsientidel põhjustab eraldumine degeneratiivseid ja düstroofilisi riike. Neid tekitatakse silmade verevarustuse ja metabolismi rikkumised. Ohtliku pinge võrgusilma kest ilmub hüpertensiivsete haiguste tõttu suurenenud rõhk väikestes anumas.
Eye'i võrkkesta eemaldamine on üks levinumaid ja ohtlikke patoloogilisi tingimusi. visuaalsed elundid. Patoloogia väljatöötamisel ei tule silm piisavalt hapniku- ja söötavaid aineid. See toob kaasa ohtlikke visiooni rikkumisi.
Patoloogia enamikul juhtudel nõuab kiireloomulist operatsiooni. Ainult kõige lihtsamatel juhtudel kasutatakse ravimiteraapiat.
Koodi abil MKB-10. Eye'i võrkkesta eraldumine on H33 indeks.
Haiguse põhjused
Võrkkesta eraldumine võib põhjustada erinevaid põhjuseid. Diagnostika seadmed ja kvalifitseeritud silmaarsti aitab neid määrata. Haiguse diagnoosimisel võetakse arvesse kõiki kehasüsteemide patoloogilisi tingimusi, mis võivad põhjustada rikkumiste rikkumisi.
Sageli põhjus, miks võrkkesta eraldumine vigastada silma kestad nende purunemisega. See patoloogia põhjustab ka selliste haiguste ebaõnnestunud või hiline ravi negatiivselt visuaalsete asutuste puhul:
- Diabeet - lüüasaamine veresooned võrkkesta;
- Põletikulised protsessid veres ja närvisüsteem silma;
- Nägemisorganite kasvajad;
- Eye DNA keskpunkti haigused.
Mõnikord tundub see terve mees Järsku on perifeerse vitreohhorioreetinaalne düstroofia. Ta toob kaasa visuaalse terava kadumise kadu. Seda patoloogilist seisundit on raske kindlaks määrata. Sellepärast ei pruugi silmaarst kohe diagnoosida nägemise kahjustamise põhjus. Sellise olukorraga on vaja kasutada kolmeliikmelist objektiivi Goldman. See aitab silma põhja hoolikalt kontrollida.
Tegurid, kus võrkkesta eraldumise oht on eriti suur:
- visiooni elundite vigastus;
- häired, mis meelitavad silmapäeval patoloogilisi muutusi;
- kõrvaltoimed töötingimused, mille kohaselt organid vaateid toimib liiga madal või kõrge temperatuuri, mitmesuguseid ärritavaid aineid jne;
- sport, eriti erinevad liigid võitluskunstid;
- pärilik eelsoodumus.
Patholoogia klassifikatsioon
Põhjustel, mis põhjustas eraldumise, võib see olla:
Traumaatiline eraldumine. Siin liigub võrkkesta kogu silma mõju tõttu. See võib juhtuda kohe pärast seda, mis juhtus mõne ajavahemiku järel.
Koolitus võrkkesta võrkkesta eraldumine. Sellisel juhul liigub koe oma pingutamise tõttu klaaskehaga. See võib paisuda, teil on vale konfiguratsioon või valmimine.
Remotogeenne võrkkesta eemaldamine (esmane). See ilmub koe düstroofilise seisundi tõttu nende pikaajalise vaskulaarse rikke tõttu. See provotseerib võrgusilma hõrenemist ja selle murdmist. Sellisel juhul tungib klaaskeha vedelik võrkkesta, see peatab tema toitumise ja häirib toimimist.
Exudatiivne võrkkesta eraldumine (sekundaarne). Ilmub tüsistuste kujul, kui nakatuda silmadega (, panofalmiit jne), võrgusilma kesta neoplasmid, selle veresooned. Samal ajal esineb silma sügavates kudedes turse (vedeliku akumulatsioon).
Liikuvuse kudede tasemel võib eraldumine olla:
- jäigad - võrkkesta ei naase kohale (mitte kõrval silma DNU) voodirežiimis kaks päeva;
- liigutatav - patsiendi leidmisel voodis kaks päeva, võrkkesta konjugaerib täielikult silma sügavate kihtidega.
- Kohalik - veerandi koorimine võrkkestast.
- Sage - jätab kangaste poole.
- Subtaral - võrgusilma kest on purustatud silma alt.
- Kokku - kogu võrkkesta pindala.
Sümptomid võrkkesta koor
Esimene sümptom koorimine võrkkesta on photopsia. Nad säästavad silmade silmad, välk, heledad punktid jne. Photopsia tekivad tingitud asjaolust, et impulssid moodustuvad visuaalsete retseptoritega, nii kui valguskiired tungivad need ja mehaaniliste mõjude ajal võrkkestale. Vitrehentaalne splaissing venib kangad, mis mõjutavad tundlikke rakke. See provotseerib fotosid.
Võrkude eraldumise sageli kaasas aeglaselt ujuvad ees keermed, punktid ja lendab. Kuid selline fotopsia ei ole otsene patoloogia märke, nad ilmuvad sageli ja ei vaja ravi. Reeglina provotseerisid nad neid.
Sageli tekib patsiendi vaatevälja ring Weissa (Ümmargune tühistamine). See näitab võrkkesta eemaldamist, samuti klaaskeha (selle hüaloidmembraani) tagumist eraldamist nägemisnärvi kettale fikseerimise punktist.
Patsiendi vaateväljas võib esineda pimedate liikuvate plekke või veebi. Need nähtused provotseerivad võrgusilma kesta kasutamisel klaaskeha verejooksu.
Mõnikord langeb patsient visuaalse välja osad. Samal ajal katab silma kas mõla. See protsess provotseerib sissetõmmatava koekoe. Sellepärast on patsiendi visuaalne taju pettunud.
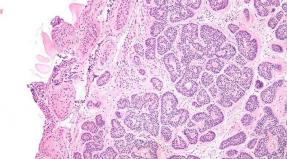
Foto näitab inimese silma silma võrkkesta eemaldamisel.
Väärib märkimist, et koorimine toimub kesta asemel, mis on tekkimise vastupidine. Kui defektne vaateala avaldub ülaosas, tähendab see, et võrkkesta põhja on raiskanud ja vastupidi. See sümptom võib hommikul nõrgendada või kaovad ja ilmneda õhtul uue võimsusega. See on tingitud subretinaalse aine imemisest. Kui protsess areneb saitidel silma keskel, kirjeldatud sümptom ei ilmu.
Võrgu koore ülemine osa on kiirem kui madalam. See on tingitud asjaolust, et interketilaarse ruumi kogunenud vedelik voolab aeglaselt alla. See võtab välja võrkkesta alumise osa. See protsess võib lekkida ilma ilminguteta. Ta teeb ennast tundnud ainult siis, kui makulatsoon on lüüa.
Patsient võib esineda ka selliseid sümptomeid: visuaalse teravuse vähenemine, moonutatud konfiguratsiooni tajumine ja mõõtmed. Samuti võib täheldada metamorfseid (sirged jooned tajutakse kõverate järgi). Selle mõju tugevus sõltub patoloogiliste muutuste tasemest võrgusilma kesta erinevates osades.
Need funktsioonid võivad esineda aadressil:
- visiooni või pea organite vigastus;
- vabastab kõrvalväljastpoolt;
- intraviaalne süstimine;
- vitrektoomia;
- tihendamine sklera;
- laser koagulatsioon.
Seega, kui patsient metamorfne fotocons ilmub arst peab hoolikalt uurima teda kogumise teabe ja diagnoosi.
Kõik ülaltoodud silmade võrkkesta eraldumise märgid ilmnevad kõige sagedamini haiguse varases kestuses. Sümptomid teisese tüüpi patoloogia on vähe, kuna asjaolu, et exudatiivne eraldamine ei ole seotud pinge pinge.
Traktsiooni eraldamine toimub kõige sagedamini voolab aeglaselt ja ilma eriliste märkideta. Photopsia ja muud nägemise rikkumised kasvavad järk-järgult kas ei arenenud üldse. Mõnikord mitu aastat. Ainult siis, kui patoloogia hakkab maculil puudutama, märkab patsient märkimisväärset visuaalse teravuse langust.
Diagnostants
Kui võrgusilma käega on kahtlus, peab patsient läbima täieliku diagnostiliste uuringute käigu. Ainult varajane tuvastamine patoloogia võimaldab peatada osaline või täielik. Kui patsiendi ajaloos on vänt-ajukahjustus, peaks neuroloog kontrollima ja seejärel silmaarsti. Viimane peab tagama, et patsiendil ei olnud meshi kesta eemaldamist ja katkestusi.
Esiteks kontrollib oftalmoloog patsienti visuaalse visuaalse ja identifitseerib visuaalsete väljade defekte. Seda tehakse kineetilise, staatilise, arvuti abil.
(Kõige sagedamini kasutatakse objektiivi Goldman), võimaldab uurida silmade põhja perifeeriat. Ta paljastab patoloogia klaaskehale: verejooks, rasked, hävitavad muutused.
Peamine roll Mesh Shelli detailide ja katkestuste määramisel mängib otse ja kaudset. Selle tulemused võimaldavad arstidel hinnata kahju asuvat asukohta. Ja tuvastada ka lahkunud koe koostoime klaaskeha struktuuriga. Diagnostiline meetod võimaldab teil määrata düstroofilised kohad, mida kasutamisravi ajal tuleks arvesse võtta.
Kui te ei saa (näiteks klaaskeha struktuur on allapanu), viiakse läbi silma. 
Meshi kesta tungimise diagnoosimisel on ka uuringud ENROPIC-i ilmingute uuringud: autoophalmoskoopia, mehaaniline, jne.
Et teada saada kudede elujõulisuse ja silma närvid Elektrofüsioloogilised protseduurid viiakse läbi: tuvastatakse elektrienergia tundlikkuse ja süsteemide piirnorm. Määras kindlaks ka fotopsialise fusiooni sageduse kriitiline künnis.
Ravi ühe tee
Retina koorimine on patoloogia, mis nõuab kohest ravi. Pikaajalise eraldumise vooluga ilmuvad vastupidav hüpotensioon ja subtrophia (dieedi koe) silma krooniline vorm Ja isegi täielik, mida on võimatu ravida.
Peaasi on see, et silma võrkkesta eraldumise ravis on vaja teha - lähemale üksteisele kanga kihtide lähemale. Kui on võrkkesta, blokeeritakse need kirurgilise sekkumise abil.
Meetodite ravimise või kombineerimise meetodi valimine sõltub:
- Etapid, millele patoloogiline protsess asub;
- Eramaja asukoht;
- Vastunäidustused konkreetse patsiendi toimimisele.
On kahte tüüpi kirurgilise ravi võrkkesta eraldumiseks. Esimene on silma välispinnal toodetud toimingud (ekstraskler). Teine - manipuleerimine läbi silma (endonovitreal).
Kõige rohkem kaasaegne meetod Taastamise normaalse võrkkesta riigi vitrektoomia. See on toodetud veojõu puudutamise ajal. Seda tehakse endosiitaarsusega. Operatsioon seisneb klaaskeha aine ajutiseks eemaldamiseks ja gaasipõhise gaasi- või silikoonil põhineva õli allalaadimisel vabastatud asukohta. See kompositsioon pressis lahti ühendatud kihid. Seega pakub see normaalse võrkkesta kõrval.
Silmaõõnsuse endonovitre operatsiooni rakendamisel viiakse juurdepääs klaaskehale ja võrkkestale kleepumi koe lahjendiga. Sellisel juhul ei ületa kärpete suurus 1 millimeetrit. Läbi õõnsusesse, miniatuurne valgustusseade, tööriistad ja soolalahus, mis toetavad silma tooni, viiakse õõnsusesse. 
Esiteks toimub see klaaskeha struktuuri evakueerimisega. Selleks, et siluda ja vajutada võrkkesta kudede vastavate kihtide silmapaistva põhja, kolme tüüpi ainete saab tarnida õõnsuse. See suurendab gaasilisi aineid. Või perfluorgaanilised kompositsioonid, millel on kõrge spetsiifiline mass, näiteks raske vesi. Ja kolmas aine on silikoonil põhinev õli.
Operatiivse sekkumise tulemuste kindlaksmääramiseks saab rakendada laser koagulation Mesh Shell.
Mõnel juhul on vajalik klaaskeha struktuuri pidev tamponaad. Selleks kasutatakse gaasilisi aineid ja silikoonil põhinevat õli. Õõnsuse mull kaob 14-30 päeva pärast. Harvadel juhtudel jätab see rohkem aega. See sõltub kasutatavast ainest, samuti selle kontsentratsioonist.
Gaasi mull väheneb aja jooksul. Siis asendatakse see täielikult veega sulatatud niiskusega ( intraokulaarne vedelik). Silikoonpõhine õli imendub 60-90 päeva pärast silmamuna õõnsust. Mõnel juhul hiljem.
Avasaalide operatsioonidest viiakse kõige sagedamini sclera tihend. Selle olemus seisneb võrkkesta kihide kontekstis sektori moodustamise kaudu, vajutab klasseri väljastpoolt. Enne kiiret sekkumist valmistatakse selle suuruse jaoks spetsiaalne silikoonitsment. See viiakse õõnsusesse konjunktiivi sisselõike kaudu ja on kinnitatud õmbluste kaudu. Seejärel pumbatakse gaasiline aine, seejärel pumbatakse võrkkesta ja vajutades seejärel tihenduspiirkonda. Schela koe sideme all liigub sisemise poole. Koos vaskulaarse kestaga pressitud võrkkesta. Saadud vajutades paik blokeerib koe purunemist. Mesh Shelli vedeliku aine kopeerimine aja jooksul imendub. 
Põhineb tüübi ja asukoha pausi lokaliseerimine pitseri on: ringikujuline, radiaalne, valdkondlik.
Mõnel juhul kasutavad kirurgid-oftalmoloogid ringlevad. Selle toimingu käigus vajutatakse kangast silma silikooniga või lindi ringi ringi silmade keskel.
Extracleraalsete sekkumiste hulgast kasutatakse sageli siduvaid kudede seondumist. Menetlus seisneb SCLER-i lähenemisele (kihtide lahknevuse prognoosimisele) spetsiaalse kateetri külge silindriga. Vedeliku või õhu konteinerisse allalaadimisel laieneb see ja surub kudede üksteisele.
Baloniseerimine aitab kaasa selguse vedeliku aine resorptsioonile. Pärast seda, kui see toimub võrgusilma laser koagulatsioon. Kui silmade kesta naelu moodustatakse sellega külgnevate kudedega, puhastatakse silindri kirurgid. See operatiivne sekkumine ei ole eriti traumaatiline. Kuid tunnistust on piiratud.
Tulemused lisandite sekkumiste toetab teiseseid toiminguid: diathermal, impulsi-valguse, laser koagulatsiooni. Kasutatud ka Cryopex.
Need on tehtud läbistava võrkkesta saidi ümbermõõdu ümber. Need silmaõõnde toimingud viiakse läbi: läbi (transplanially) või läbi Scleri (transclereli).
Kui koagulatsioon, naastkoe tekib piirkonnas puruneb. Tänu sellele on võrkkesta fikseeritud.
Visiooni taastamise soodne tulemus sõltub võrkkesta kudede, suuruse ja vaheaegade ja vahearuste piiramisest. Ja ka klaaskehade elujõulisusest.
Operatiivne sekkumine tuleks läbi viia hiljemalt 60 päeva pärast patoloogia esinemist. Patsiendid, kes liigutasid operatsiooni võrkkesta eraldumise tõttu, peavad tõusma silmaarsti arsti poole. Nad peavad keelduda füüsilise pingutuse.
Traditsioonilise meditsiini vahendid võrkkesta vastu
Põhjalikud meetmed muudavad võrkkesta piprateraapia tõhusamalt oftalmoloogiline ravi Soovitatav on ühendada S. rahvameditsiin. See pakub teraapiat võrgusilma võrgusilmaga ennetavad meetodid Ja meetmed, mis lihtsustavad ravi. Enne nende kasutamist peaks patsient külastama oftalmoloogini ja saama selle luba.
Omadused, mis omavad rahvavahendeid reticent membraani ravi all:
- Shirling ühendid vähendavad vererõhku (arteriaalne) silmades.
- Antidiabseetilised ravimid Stop diabeedi sümptomid.
- Marjad, köögiviljad, puuviljad ja rohi on küllastunud vitamiinide ja antioksüdantide soodsalt mõjutavad võrgusilma.
Loetlege kõige rohkem tõhusad vahendid Traditsioonilise meditsiini arsenalist.
Mustika marjad ja mustikad. Neil on palju antioksüdante, nii et nad suurendavad visuaalset teravust. Need marjad on ka kasulikud nägemise rikkumises - võrgusilma koore rebimine ,. \\ T Mustikad ja mustikad võivad olla värsked või ekstraktid kapslites.
Omela. See on tugev antihüpertensiivne vahend, mis vähendab silmarõhku. Keetmise valmistamiseks nõutakse 200 ml keevas vees ühte teelusikatäis rohu. Sa peaksid juua ühe klaasi vahend kaks korda päevas.
BlackBerry marjad. Neil on palju C-vitamiini, ta leevendab põletikku. Lisaks peatub BlackBerry ja vähendab arteriaalne rõhk Silmade sees.
Lilled ja lehed Hawthorn. Nad taastavad verevoolu ja normaliseerivad selle survet. Tinktuuri valmistamiseks nõuavad üks teelusikatäit lillede ja lehtede Hawthornist 200 ml keedetud vett. Keetmine joob ühe klaasi kaks korda päevas.
Vanem. Sellel taimel on põletikuvastased omadused. Keetmise valmistamiseks on kaks supilusikatäit ühe liitri veega boo'le. Tööriista kasutatakse paljude silmade kujul.
Fennel. Selle taimse seemned parandavad verevoolu. Eemaldage põletik ja normaliseeritakse vererõhku. Neist peaksite tegema keetmise - 40 grammi seemneid liitri keeva vee liitri kohta. Tööriista kasutatakse silmade kompresside kujul.
Ravimi puhasti. See taim keskendub põletikulised protsessid. Toiduvalmistamiseks on vaja vee liitri põrandal kaks supilusikatäit rohu keeta. Seda kasutatakse silmade niitmise kujul.
Teraapia soodne tulemus sõltub suuresti võrkkesta eraldamise asukohast.
Prognoosib silmade sidumise ajal
Kõige pettumus prognoosimine ravi ajal lokaliseerimine võrkkesta rebend makumu jaotises - fikseerimispunktid peamise optilise närvi.
Järgmised punktid mõjutavad operatsioonijärgset visiooni taastumist:
- selle teravus kirurgilisele operatsioonile;
- visiooni teravuse (makula) vaatekõrgus võrkkesta asukoha kohal - kui see keskus asub eespool, kurb prognoos;
- ajavahemik, mis on aegunud patoloogia esialgseid märke tõhusale operatiivse sekkumisele.
Kirurgiline ravi tagab patsientidele, et meshi kesta kõrval taastatakse 80-90 protsenti. Kuid see ei tähenda, et visuaalse teravuse tagastatakse neile samas mahus, kui nad olid terved. Enamikul juhtudel hakkavad patsiendid pärast operatsiooni nägema paremat vaid 0,05% juhtudest.
Kui patsient on võrkkesta lahutusega veel haige diabeetOperatiivse sekkumise tõhusus suureneb. Selle tulemusena jõuab see 0,02-0,2% ni.
Rehabilitatsioonitegevus
Patsiendid, kes töötati, kui võrgusilma silma eraldati, tuleb korrapäraselt jälgida silmaarstiga. Nad peavad hoiduma füüsilisest pingutusest.
Esimese 30 päeva jooksul operatsioonijärgse perioodi jooksul peab patsient järgima selliseid eeskirju:
1. Reguleerige oma füüsilist aktiivsust. Patsient peaks loobuma üle 3 kg kaaluvate asjade tõstmisest ja pikaajalise võimsuse harjutustest füüsilistel assambleetes. Teised terviseoperatsioonide sordid (näiteks ujumine, aeglane sörkimine) ei ole keelatud.
2. Hoidke pea asukoht. See on kategooriliselt võimatu kallutada. Seda ei tohiks teha isegi unistuses, nii et patsient ei tohiks kõhule puhata. See reegel kõrvaldab kinga kinga shoelade sõltumatu innukus, töötavad kodumajapidamises maatükil, hügieenimenetlused pesemispead.
3. Proovige mitte haigestuda ORZ, ORVI ja muud nakkushaigused. Nad tekitavad komplikatsioonid pärast kirurgilisi operatsioone silmis. Pärast seda reeglit on patsient kõige parem operatsiooniperioodi esimese 30 päeva jooksul mitte minna suurte inimeste klastri kohtadesse.
4. Keelduda hügieeniliste ja kosmeetiliste protseduurideKeha kuumutamise toetamine (vann, saun, solaarium, mullivann).
5. Ära võtta päikese sirged kiirte. Sisse postoperatiivne periood Võrgusilma kest on eriti haavatav ultraviolettri jaoks. Päikesepaistelistel päevadel peab patsient kandma tumedamaid prille ja pikaajalist kübarat.
6. Kõik vastu võtma meditsiinilised ained
edendamine kiire taastumine Kangasi silm.
7. Tubaka kasutamise tagamiseks, alkohoolsed joogid, Ravimid ja muud ained, mis aitavad kaasa keha joovastavale.
Võimlemine silmade jaoks
30 päeva pärast operatsiooni pärast operatsiooni tuleb patsienti uurida Oftalmoloogil. See uurib võrkkesta käitatud ala ja hindab oma paranemise väljavaateid. Kui ravi dünaamika on positiivne, muutub piirangute arv vähem.
Operatiivse võrgusilma ja silmade lihasete tugevdamiseks on vaja lihtsat teha. Kui teete neid harjutusi õigesti, aitavad nad kaasa verevoolu parandamisele võrkkesta ja visuaalse teravuse suurenemist.
Kõige tõhusam harjutus on välimuse tõlkimine teema haigusest kaugusele asuvale asjale.
Silmade pöörlemisliigutused on väga tõhusad, samuti vasak / parema tõlkimine ja üles / alla.
Teine efektiivne harjutus on vaate liikumine diagonaalsuunas kõik võimalikud pooled.
Pärast võimlemise lõpetamist on vaja silmade sulgeda 3-5 minutit, et nad puhkasid. Kirjeldatud treeningkompleks on kõige tõhusam, kui see toimub operatsioonijärgsel perioodil päevas kaks korda.
Ennetamine võrkkesta eraldumine
Eye'i võrkkesta eraldamise ennetamise põhinäitaja on silmaarsti kiiret visiit, kui see tuvastab retetigendi membraani esmaseid märke. Arsti perioodilised uuringud on samuti olulised, kui patoloogia esinemiseks esineb riske.
Kui inimene on oma pea või silma vigastanud, peab ta kohe läbi vaatama oftalmoloogilt.
Naiste eriline riskitegur on rasedus. Ennetav kontroll ja preemptive laser koagulatsioon aitab naisel mitte unustada silmist raske sünnitus.
Patsiendid, kellel on tugeva müoopia (), võrgusilma kesta düstroofilised patoloogiad ja on keelatud selle eraldumise kohta, mis on keelatud kontaktis ja tugevusspordis.
Kõik patsiendid operatsiooniperioodil peaksid seisma silmaarsti raamatupidamise eest. Nad peaksid perioodiliselt (iga kuue kuu tagant, aasta) uurima arst.
Võrgu kudede, joogaklasside, lõõgastumismeetodite, silmade massaažide ennetamine on efektiivsed.
Patoloogia tagajärjed
Võrgu kudede aeglustuse tulemus võib olla vaatevälja ahenemine erinevate osade kadumisega. Samal ajal võivad pimedad laigud, pellena, web jne esineda enne silmi.
Retina patoloogia mõjutab visuaalset teravust. Rasketel juhtudel langeb see minimaalselt.
Ja muidugi kõige kahetsusväärne tulemus on täielik nägemise kaotus. See ei juhtu, et patsient peab võimalikult kiiresti ühendust võtma kvalifitseeritud oftalmoloogide teenuseid. Ainult kirurgiline operatsioon annab võimaluse peatada patoloogia arendamise ja nägemuse säilitamise.
Videot
2705 \u200b\u200b09/18/2019 6 min.
Eye'i võrkkesta eemaldamine on nägemise elu raskem haigus, milles võrkkesta eraldatakse veresoonte kestast (choroids). Tervislikus silmades on võrkkesta kesta külgneva, saades temalt toitu. Võrtiklite eraldumine on patoloogiline seisund, mis on väga keeruline operatsiooni ja tulemuste tõsise keerulisena.
Viimase aastakümnete jooksul on selle haiguse suurenemine suurenenud: keskmiselt esineb võrkkesta võrkkesta eraldumine igal aastal ühest 10 000 inimesest. Täna on pimeduse peamine põhjus, 70% patsientidest - tööealiste nägu.
Mis see on?
Silma võrkkesta on silmamuna sisemine õhuke, mis asub silma ja klaaskeha vaskulaarse kesta vahel. Tema ülesanne on taju visuaalne teave. Retina ei ole tundlikke närvisüsteemi lõppu, nii et patoloogia arendab valutult.
Normi \u200b\u200bvõrkkesta ja veresoonte ümbriku asub väga tihedalt üksteisega. Nende eraldamise põhjustatud patoloogiline seisund. Kui patsient ei anna õigeaegset kvalifitseeritud arstiabiSee protsess muutub pöördumatuteks ja toob kaasa täieliku nägemuse kaotuse.
Võrkkesta eraldumine
Põhjused
Eristage 3 tüüpi seda patoloogiat:
- remotogeenne (esmane) võrkkesta eraldumine;
- exdiviivne (sekundaarne) võrkkesta eraldumine.

Normaalne silmade põhja ja kahjustatud
Neid rikkumisi saab avastada mis tahes isikult, kuid kõige sagedamini diagnoositakse nad.
Võrkpaneelide võrkkesta eemaldamine seostatakse modifitseeritud klaaskeha pingetega. Selline rikkumine on sageli siis, kui:
- diabeetiline retinopaatia;
- silmade tagumise lõigatud vigastused;
- retinopaatia enneaegne.
Eeskirjade esinemise peamine põhjus sellisel juhul on klaaskeha pinge, kui see muudab selle normaalset olekut.
See protsess on järgmine: tavaliselt klaaskeha Meenutab läbipaistvale tarretusele. Mõnikord muutub see võrkkestaga seotud tihendatud kiududega mudane.

Koolitus võrkkesta võrkkesta eraldumine
Silma liigutamisel tõmbab kiud retina enda jaoks, mis võib põhjustada selle purunemist.
Eksudatiivse (sekundaarne) võrkkesta eraldumine on seotud ülemäärase selguse vedeliku kogunemisega.
See rikkumine on silmahaiguste tagajärg, näiteks:
- võrkkesta kasvajad ja veresoonte silmade ümbrised;
- erinevad;
- hemorraagia;
- tromboos;
- sickle-rakku aneemia jne
See võib tekkida kohe pärast löögi (vigastusi) või mitu aastat pärast vigastusi.

Piirkonna järgi eristatakse järgmised võrkkesta eraldumise tüübid:
- kokku (kui võrkkestas puhastatakse üle kogu);
- subtaalne (võtab rohkem kui kolm kvadranti);
- Ühine võrkkesta eraldumine (hõivatud ala - 2 kvadrandi jooksul);
- kohalik või osaline võrkkesta eraldumine (võtab rohkem kui ühte kvadranti).

Kes siseneb riskirühma selle patoloogia?
- Kõrge ja keskkrip Myoopia.
- Vanemad inimesed diabeediga Mellitus.
- Isikud, kellel on pärilikud retina düstroofilised mustrid.
- Isikud, kellel on silmamuna tagumise segmendi põletikulised haigused (retiniit, chorioreretiiniid).
- Rasedad naised.

Võrkkesta netistuse
Määratakse peamised tegurid, mis suudavad provotseerida võrkkesta eraldumist. Need sisaldavad:
- degeneratiivne muutus silma DNA-s;
- diabeet;
- rasedus;
- müoopia;
- operatiivse sekkumised silmapiirkonnas;
- veresoonte patoloogia.
Risk võrkkesta eraldumine suureneb oluliselt selle patoloogia juuresolekul perekonna ajaloos.
Sümptomid
 Kliinilised tunnused Võrk-eraldumine on üsna iseloomulik. Eelkäijate tõmbamine on nn valguse nähtused: "vilgub", "sädemed", zigzagi välk. Need fotopsia ilmingud näitavad ärritust valgustundlike võrkkeste rakkude, mis on põhjustatud veojõu klaasist kehast. Need on eriti märgatavad silmadega.
Kliinilised tunnused Võrk-eraldumine on üsna iseloomulik. Eelkäijate tõmbamine on nn valguse nähtused: "vilgub", "sädemed", zigzagi välk. Need fotopsia ilmingud näitavad ärritust valgustundlike võrkkeste rakkude, mis on põhjustatud veojõu klaasist kehast. Need on eriti märgatavad silmadega.
Sageli tekivad ujuvad. Patsient võib jälgida paljusid eredalt väljendatud "mustad punktid" ja "tahma helbed", samuti ujuvad "pits" või musta "loori" silma ees. Nende välimus on seotud võrkkestalaevade kahjustuse kahjustuse tõttu, millele järgneb verejooksule klaaskehale.
Kõik need sümptomid näitavad võrkkesta eraldumise algust. Harvadel juhtudel esineb võrkkesta eraldumine absoluutselt asümptomaatiline ja see on väga raske tuvastada seda esialgses etapis.
Diagnostika
Et diagnoosida võrkkesta eraldumist, määravad arstid patsiendile järgmisi uuringuid:
- (See võimaldab hinnata Retina keskvalitsuse olukorda).
- Vaatevaldkonna uurimine () retina staatuse kindlaksmääramiseks perifeerias.
- Mõõta intraokulaarne rõhk (Tonomeetria).
- (See võimaldab hinnata silma ja optilise närvi silmade rakkude ohutust ja elujõulisust).
- Eye DNA kontroll (otsene ja kaudne oftalmoskoopia), mis määravad võrkkesta vaheaegade lokaliseerimise, nende arvu, hinnata tunginud võrkkesta olekut ja selle suhet klaaskehaga, et tuvastada lahjendatud alad, mis vajavad suuremat tähelepanu töötlus.
- Ultraheli uurimine, et määrata võrkkesta eraldumine ja klaaskeha seisund. See uuring on eriti oluline pilvede juuresolekul optilistes keskkondades, kus silmapõhja Oftalmoskoopia on raske.
Nende uuringute tulemused võimaldavad spetsialistil soovitada patoloogia kirurgilist ravi. Vajaduse korral võib arst määrata täiendava uurimise.
Eriti valvsad peavad olema riskirühma kuuluvad patsiendid, samuti nendele inimestele, kes on juba ühel silmal olnud võrkkesta eraldumise. Nad peaksid olema korrapäraselt küsitletud oftalmoloogist ja esimesel kahtlastel sümptomitel - viitavad kohe arstile.

Aitäh
Sait pakub viide teavet ainult tutvuda ise. Diagnoos ja ravi haiguste peab olema järelevalve all spetsialisti. Kõigil ravimitel on vastunäidustused. Spetsialistiga konsulteerimine on kohustuslik!
Sissejuhatus
Retina Eye Wipes silmamuna Seestpoolt ja on silmade parimad komponendid. See võib tajuda valguse impulsid ja keerulise struktuuri tõttu teisendada need ajusse edastatud närvispulssideks. Kõik selle silma struktuuri muutused võivad põhjustada tõsiseid silmahaigus. Ja selline rikkumine võrkkesta eraldumine, nõuab kohest kirurgilist hooldust.Retina eemaldamine (eraldus) tekib siis, kui võrgusilma ja vaskulaarse saab üksteisest eraldada. See toob kaasa asjaolu, et silma fotoretseptoritel (valgustundlikud veerud ja pulgad) ei saa tavaliselt oma funktsioone normaalse toitumise tõttu vereringest tingitud.
9. Visiit oftalmoloogini pärast tühjendamist teostatakse vastavalt individuaalselt joonistatud ajakavale.
10. Vitrektoomia sooritamisel annab patsient soovitusi vajadust klaaskeha asendavate polümeeride kaasaegse asendamise vajaduse kohta. Kuupäevad on näidatud sõltuvalt asendamise tüübist.
11. Ajutised prillid ja kontaktläätsed on patsiendi jaoks vajalikud esimestel päevadel ja kuudel pärast kirurgilist ravi. Parem nägemine võib tekkida 2-3 (mõnikord 6) kuu jooksul. Diabeediga või eakatel patsientidel võib see periood lekkida kauem. Lõplikud punktid või objektiivi korrigeerimine toimub pärast nägemise taastumise lõpetamist (tavaliselt 2-3 kuud pärast operatsiooni). Need kuupäevad asuvad iga patsiendi jaoks individuaalselt.
Patsientidel pärast heakskiidul peab järgnema edasise hoolduse soovitused ja režiim:
- Ärge juhtige autot enne silma tervendamist;
- vältige silmade koormusi (vaadake vähem TV-d, töötage koos arvutiga, võta lugemise ajal murded jne);
- päikeseprillide kandmine;
- Ärge hõõruge ega vajuta silma;
- Ära unusta õigeaegset külastusi silmaarstile.
- piirata visuaalseid koormusi;
- likvideerida töö, mis on seotud tõste kaalude, nõlvade või vibratsiooniga;
- piirata vedeliku tarbimist;
- keelduda alkohoolsete jookide ja soolade võtmisest.
Folk õiguskaitsevahendeid võrkkesta lahutusega
Meedias ja internetis saate täita rahvaste õiguskaitsevahendite kasutamist võrkkesta eraldumise ajal. On hädavajalik mõista, et seda haigust ei saa töödelda ühegi konservatiivse või inimeste meetodidvälja arvatud kirurgiline. Püüab ravida erinevaid infot ja decoctions ravimtaim- Võib põhjustada nägemise või pimeduse märkimisväärset kahjustusi. Ära kaota nende täiesti ebamõistlike hindamise aega folk retseptid - võrkkesta eraldumise esimestel märketel on vaja arsti juurde pääseda kiiresti juurde!Sümptomid ja kirurgiline ravi võrkkesta koorimine - video
Tagajärjed võrkkesta eraldumine
Võrk-eraldumise peamine tagajärg on pimedus. Kirurgia See haigus peaks algama võimalikult varakult, sest ainult sel viisil on võimalik saavutada maksimaalne nägemus taastamine ja vältida selle täielikku kahjumit.Ennetamine võrkkesta eraldumine
Peamine profülaktiline sündmus, et vältida võrkkesta eraldumist riskirühmade (rasedate, müoopia patsientide, diabeediga patsientide rünnakute külastusteks, hüpertensiivne haiguskes kannatasid pea või silmade vigastusi jne). Selliste kontrollide sagedus määratakse individuaalselt (vähemalt 1 kord aastas) ja oftalmoloogiline uurimine peaks hõlmama laiendatud õpilase perifeersete võrkkesta osakondade diagnoosi. See patsientide rühm peab olema tuttav võrkkesta eraldumise esimeste märke, nii et kui need ilmuvad kohe, pöörduge arsti poole.Kui retina alustavate vaheajade või düstroofia osad, võib sellistele patsientidele määrata perifeerse piirava laseri eelarvet, mis võivad takistada eraldumise arengut. Eralduse vältimiseks võib riskirühma patsiendil soovitatav keelduda mõnede raskete spordialastest, mõnede kutsealade valimisel ja silmade visuaalse koormuse erialaseid soovitusi. Rasedad, ohustavad võrkkesta eraldumine seondumisena keisrilõige.
Patsiendid Riskirühmad ja muud elanikkonnarühmad võrkkesta eraldumise ennetamiseks tuleks täheldada tavapärase füüsikaliste ja visuaalsete koormuste režiimi, vältides pea ja silma vigastusi, tõstes kaalud.
Prognoos
Prognoos, kui ta avastab võrkkesta avastamise sõltub retsepti protsessi, õigeaegsuse ja adekvaatsuse kirurgilise ravi.Küsib: Natalia.
Küsimus on loodud: 2016-03-05 17:01:00
Kuidas otsustada, kui kaua võrkkestas eemaldatakse?
Mul on mulli allosas eraldumine. 2015. aasta juunis pöördusid arstile, sest Visioon hakkas langema ja üle tähtsusetu vari: see tähendab, et see ei ole. Eraldust ei näinud hiljem diagnostilise keskuse poole, kui ma viidi läbi laser koagulatsiooni, siin avastati eraldumine. Arst ütles, et ta oli juba ammu olnud. See oli 2015. aasta detsembris.
Siis ta kogunes operatsiooni - ma ei saa koguda analüüse: Siis see nii ei ole, siis tsüst ülemise silmaga sinus takistab operatsiooni. Aja lehed ja ma isegi ei tea, kas ma saan mind aidata. Ma muretsen pidevalt. Pea alt kõik see ei tule välja. Moskvas, läheks, kui midagi kustutatakse. Mina ise elab Ulyanovski piirkonna külas. Ma kuulsin, et saate teha OMS operatsiooni, kuid see on ilmselt pikka aega.
Palun öelge mulle tõde, et kui eraldumine on võrkkesta, ei pruugi see kokku puutuda? Kust ma saan aidata ja mida? Kui palju see maksab?
Vastuse konsultant
Tere, Natalia.
Korras:
1) Määrab kindlaks, kui palju aega on möödunud, kuna võrkkesta eraldumine patsiendi kaebustele edastati (reeglina, lisatakse eraldumine visiooni, sädemete ja välk, ujuvate pilvede esinemised) - nad on avaldunud ühel või teisel viisil.
Kui see ei olnud (haigus oli asümptomaatiline), võib arst silma alumise kontrollimisel esile tõsta "värsket eraldatust" (kuni 2 kuud) ja "vana eraldamise" (2 kuu pärast) - kui armi muutused toimuvad Mesh Shell.
2) pärast eraldamist aastas "võrkkesta sobivus". See kõik sõltub mahust: kui eraldumine oli kohalik (mitte kokku), siis tõenäoliselt nägemine mõjutatud piirkonnast ei saa taastada ja operatsiooni eesmärk on säilitada ülejäänud osa selle laserkinnitusega ja aromaatne segment. Nendel eesmärkidel teostatakse reeglina vitrektoomia toimimist (episeraalne tihendus ja balloonimine on võimalik). Prognoosid annavad ja nimetab raviplaani spetsialist - vitreoretistide kirurg.
3) Mis puudutab OMSi ravis riigikliinikus - tõepoolest, on olemas suured järjekorrad (mõnikord mitu aastat) ja paljud bürokraatlikud probleemid, mis sageli ei võimalda teil patsiendil kiiresti aidata. Tasulistel kliinikus ei ole selliseid probleeme. Kulud vitrektoomia keskmiselt algab 60 000 rubla. Kirurgilise sekkumise mahu kadeduse lõpphind määratakse pärast konsulteerimist vitreoretistide kirurgiga konsulteerimist.