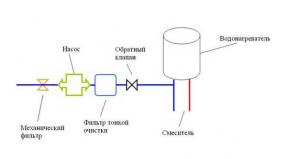
Trofiliste haavandite ravimise põhjused ja jalgadel. Trofhic nahk muudab trofilisi haavandid alajäsemete
Trofilised nahahäired, selle derivaadid (juuksed, küüned) sageli tuvastatakse perifeersete kahjustustega närvisüsteemSee kehtib eriti mediaani ja sääreluu närvide kahjustamise kohta.
Kõige tõsisemad troofilised häired esinevad närve ja anumade kombineeritud lüüasaamist. Naha voldite silumine, selle pallor, geniaalne ja mõnikord on Crimson nahakahjustuste tavalised märgid. Nende muutuste mõningatel juhtudel on Ichthyoosi iseloom, Scaly puudustkannatud, sageli arenev rõhutatud hüperkeratoosis kahjustatud närvi naha innervatsiooni valdkonnas. Küüned muutuvad märgatavalt, nad muutuvad rabedaks, rullid, kaevandused ilmuvad põiksandade eraldistega; Naelte värv on pruun või kollakas. Hüpertrikoosi kirjeldatakse sagedasena perifeerse närvisüsteemi kahjustusena, kuid mõnikord täheldatakse mõnikord närvirakkude tarbimise häire puudumisel.
Trofilised nahahäired Tavaliselt kasvab aeglaselt ja kõige enam väljendunud hilisematel kuupäevadel. Siiski võivad nad pärast vigastusi tekkida ja kiiresti tekkida, kui närvikahjustus on kaasas tugeva ärrituse sümptomid, näiteks põhjusliku sündroomi ajal.
Trofee häired luudRelograafiliselt paigaldatud, tuvastatakse kõigil perifeerse närvisüsteemi kahjustamise juhtudel. Nende muutuste raskusaste ja olemuse aste sõltub närvisüsteemi loomuse, kraadi ja taseme loodusest, kraadist ja tasemest ning luude individuaalse innervatsiooni haavatud ja omaduste vanusest. Bones'i trofiliste muutuste peamine omadus varajases aega pärast vigastuse osteoporoosi (luu talade hõrenemine kombinatsioonis decalcificationiga), väljendunud kõige selgemalt küünarvarre luude harja- ja distaalsed luud Ülemine jäsemed jala luude suu- ja distaalsetes luudes (närvikahjustuste ajal madalamad jäsemed).
Hilisematel kuupäevadel on luu trabekulus paksenemine, lubja rikastamine. Mõnikord osteolüüs leitakse sellel perioodil (luu struktuuri kadumine), väljendatuna erinevates kraadides; Infektsiooni tungimisel areneb osteomüeliidi tüüpiline pilt sekvesterite moodustumisega.
Ühehäälsus hindamisel trofiliste muutuste raskusastmega luude täieliku või osalise rikkumisega mõjutatud närvi ei ole. Mõningaid trofiliste muutuste funktsioone luud ilmnevad ülemise ja alumise jäseme individuaalsete närvide kahjustuste ajal hilisemate kuupäevade pärast vigastusi. Näiteks luu struktuuri taastamisel täheldatakse tsüsti moodustumist mediaani, radiaalsete närvide kahjustamise ajal, mida ei täheldatud küünarnuki närvi lüüasaamise ajal.
Trofilised haavandid Need on üks trofiliste häirete ilminguid, mis arenevad sagedamini alumistes jäsemetes ja lokaliseeritakse peamiselt kannajal, jala esimesel poolel (kõndimise ajal traumeeritud toetuse kolm punkti). Neid haavandid iseloomustavad rajal paksenenud, laevad, mis on laevad servade all, alt, kaetud loid granulatsioonidega, kergesti verejooksuga, halli värvidega. Kui ülajäsemete närvid on vigastatud, siis pärast põletusi või käte sõrmede jahutamist saab välja töötada järgneva haavandiga. Trofilised haavandid arenevad tavaliselt hilisemal ajal pärast vigastusi, aga osalise kahjustustega, millega kaasneb ärrituse sümptomid, võivad need haavandid esineda enne.
Kuidas teostada troofiliste haavandite ravi veenilaiendites? Spetsialistid pakuvad kolmel viisil
Artiklis käsitletakse ühte mitmekesihaiguste tüsistust - troofiliste haavandite tüsistust. Tüsistus peetakse äärmiselt ohtlikuks ja raskeks.
Käivitatud kujul ei tee ilma intensiivse sekkumiseta. Kui tugevad trofilised naha muutused on nähtavad veenides, on plastilise kirurgia kasutamine vajalik.
Kui veevarustuse haavand ei kasva liiga palju, siis haavandite raviks võib läbi viia laserravi, skleroteraapiaga või piiratud konservatiivse raviga.
Üldine informatsioon
 Trofiline haavand on nahakaanele mitteseov kahju. Sageli kaasnevad tüsistused, näiteks infektsioonide arendamine.
Trofiline haavand on nahakaanele mitteseov kahju. Sageli kaasnevad tüsistused, näiteks infektsioonide arendamine.
Enne haavandite arendamist on olemas pikk trofilise naha muutused veenides. Laevad ja nahk paljude nädalate ja kuude puhul on stress, pinge.
Lõppkokkuvõttes muutub nahapind valgeks, ebatervislik toon ja sära ilmub. Selliseid sümptomeid peetakse kriitiliseks punktiks.
Pärast seda hakkab haavand kiiresti edenema. Halvimal versioonis jõuab võita luukoed, pöördumatuid tagajärgi võivad tekkida ja isegi surmavad juhtumid salvestatakse.
Veevalamute haavandite töötlemine on kaks liiki - konservatiivne ja kirurgiline. Operatsioon jõuab päästmiseks kõige raskematel juhtudel, kui nad seda vajavad, ja ravimiteraapia jaoks pole aega.
Nõrk kahjustustega võivad nad olla suhteliselt tõhusad. Mõtle hoolikalt, kuidas ravida haavandeid veenilaienditest.
Konservatiivne ravi
 Esiteks diagnoositakse patsient. Arstid peavad põhjustama haiguse laadi ja valmistama ette raviplaani.
Esiteks diagnoositakse patsient. Arstid peavad põhjustama haiguse laadi ja valmistama ette raviplaani.
Trofiliste haavandite põhjus on tõeliselt kõige sagedamini varikaat. Tema konto rohkem kui pool registreeritud juhtudest.
Kuid arteriaalsed haigused, diabeet, tagakülje / närvisüsteemi tõsised kahjustused võivad tekitada haavandilisi protsesse. Arstid peaksid samuti välja selgitama mikroorganismide tüüp, mis korrutatakse haavas. Mõned neist võivad olla laialt levinud antibiootikumide suhtes vastupidavad.
Konservatiivne ravi on kohalik ja tavaline. Üldiselt ravimite vastuvõtmine, süstimine ja nii edasi.
Anname ligikaudse kohaliku ravi käiku. Kõigepealt puhastatakse haav PUS-st näiteks vaakumravi abil või peske see lihtsalt käsnaga ja eemaldage seejärel surnud lapiga kimotrüpsiiniga.
Haavand ja pind selle ümber tuleb ravida ühe pindaktiivse ainega jodopiroonilahusega. Kui haav asub jalgsi ja küüned on selle lähedal, tuleks neid käsitleda ka lahusega.
See viiakse läbi seente olemasolu tõttu küünte seente olemasolu. Pange tähele, et patsient ei pruugi seente olemasolu märgata. Kui narkootikumide suhtes ei ole sallimatust, saate Iodopouroni asendada Triasanile.
Seejärel määritakse trofiline haavand arosulfaani kreemiga. Top on pakitud sidemega. Aktiivne toimeaine Mazi - sulfatiasooli hõbe.
Sellel on suur antimikroobne tegevus. Lisaks kiirendab Argosulfaan haavade paranemise, vähendab valu. Sideme tuleks iga päev vahetada.
Kohalikke protseduure tuleb täiendada ja täiustada ravimitega. Kõige määratud on veeotoonilised, antibiootikumid, antikoagulandid, põletikuvastased tooted, vitamiinid, immunomodulaatorid.
Ventonikovist regulaarselt määras "deturalix" või "flebodia 600". Ettevalmistused parandavad vaskulaarsete kudede üldist seisukorda, lümfiveerajat.
Amenne-N on populaarne põletikuvastane agent. Kui eksam näitas, et mikroorganismide olemasolu haavas, antibiootikumid põhinevad penitsilliini, doksütsükliini, tetratsükliini saab määrata.
Kirurgiline sekkumine
 Kahjuks ei saa konservatiivseid ravimeid alati täielikku taastumist tagada. Sellisel juhul on vaja intensiivsemaid protseduure.
Kahjuks ei saa konservatiivseid ravimeid alati täielikku taastumist tagada. Sellisel juhul on vaja intensiivsemaid protseduure.
Nende eesmärk on kõrvaldada veenide põhjus. Kaasaegsed meetodid võimaldavad teil vältida skalpelli ja üldise anesteesiat.
Kaks ühist meetodit peetakse väga tõhusaks ja usaldusväärseks. Laser koagulatsiooni ja skleroteraapia. Kuid on ka teisi uusi protseduure, näiteks krüogeenset toimet, hüperbaarset hapniku. Tulemuslikkuse kohaselt ei laiene nad üldse klassikalistele operatsioonidele.
Laserravi (EVLK) ei jäta kärpeid, rehabilitatsiooniaeg on vaid paar tundi. Kahjustatud alade täpne määratlus viiakse läbi ultraheli seadmed. Laseri puhangud põletavad termilise impulsi haigete haigete laevade. Aja jooksul üle kasvavad nad sidekoega ja imenduvad.
Ravim liimige seinad laevade tõttu, see on võimalik kõrvaldada põhjus peptiliste protsesside. Rehabilitatsiooni periood on sarnaselt vaid mõne tunni pärast. Scleroteraapia vastunäidustused võivad olla südameprobleemid, rasedus, suhkurtõbi.
Klassikalise operatsiooni kasutatakse peamiselt väga ulatusliku nahakahjustusega. Vigade kõrvaldamiseks teha plastikust naha siirdamise operatsiooni.
Nahakate võtab koos mesilaste või patsiendi kõhuga. See on perforeeritud ja puhas haavand. LOSKUTi eemaldatakse reeglina 7-10 päeva jooksul. Lisaks kasutatakse operatsiooni nekruretomia, neurolisatsiooni, korrigeerimiseks veen ja verevoolu.
Intensiivravi meetodeid iseloomustab kõrge efektiivsusega. Kuid neid ei kasutata alati, sest konservatiivne ravi on tavaliselt üsna hea, võib toime tulla isegi trofilise haavandiga.
Folk meetodid
 Folk meetodeid tuleks omistada konservatiivse ravi. Sõltumatus selliste meetodite usalduse kraadi suhtes soovitatakse tungivalt uurida arsti uuringut.
Folk meetodeid tuleks omistada konservatiivse ravi. Sõltumatus selliste meetodite usalduse kraadi suhtes soovitatakse tungivalt uurida arsti uuringut.
Trofiline haavand - äärmiselt ohtlik komplikatsioon. Isegi kui te väldite tavapäraseid ravimeid mingil põhjusel, peab arst otsustama, kuidas ravida troofilisi haavandeid veenilaiendites. Võib-olla kinnitab arst fütoteraapia või muu traditsioonilise tee. Vastasel juhul riskib patsient oma tervist ja isegi elu.
Hea tervendav mõju näitab Golden vuntsid.
- Üks taime lehed pestakse põhjalikult sooja veega ja pisar väikesteks tükkideks, umbes üks või kaks sentimeetrit.
- Tükid on varustatud emailitud pannil ja alustama survet, kuni mahla ilmub.
- Segu pannakse haavandile ja suletakse marli ja sidemega. Sideme teha öösel ja eemaldage ainult hommikul.
- Pump tuleb pesta vesinikperoksiidiga.
Teine võimalus on kaameli barrel (Tatarnik).
- Selleks võtke tatarni kuivalehtele kuivalehed ja lihvima väikese hullu.
- See sõelutakse läbi sõela ja salvestatud pangas, pimedas kohas.
- Haava tuleb ravida apteegi ribaniga ja puista see kaameli selgroo pulbriga.
- Haavand sideme öösel ja anna ravimiained Tegutseda hommikuni.
- Sooja veega kasvatatakse mangaan keskel kontsentratsioonis (enne kahvatu roosa värvi ilmumist). Haavand peaks olema tema pool tundi.
- Seejärel peaks kalendu olema lahutatud, 100 milliliitrit kalenduli liitri vees. Samamoodi hoidke nad haava lahuses veel pool tundi.
- Kolmandaks on viimane vannituba eukalüptiga lahendus. Pärast seda haavandi sideme.
Seetõttu võib tulemus olla minimaalne või täielikult puuduv. See rõhutab taas professionaalse arstiga konsulteerimise tähtsust.
Järeldus
Konservatiivne ravi tehakse jagamiseks kahte tüüpi - kohalike ja tavaliste. Kohaliku arusaamise all surnud kangaste eemaldamine, desinfitseerimine, haava steriliseerimine. Üldine ravi hõlmab erinevate ravimite vastuvõtmist. Patsienti on kõige sagedamini ette veotonic, antibiootikumid, põletikuvastased ravimid, samuti anesteetikum.
Vaata ebatäpsusi, mittetäielikku või vale teavet? Kas sa tead, kuidas artiklit paremini teha?
Tahad pakkuda teemal fotosid?
Trofilised naha muutused veenilaiendite veenilaiendites ja nende ravimeetodites

Veenide veenilaiendid - see on patoloogiline seisund, mis põhjustab nende laiuse ja pikkuse muutuse. Bloodstock on katki, klapid ei tööta õigesti. Veenide seinte patoloogiate tagajärjel esineb haigus.
Trofilised naha muutused veenides ei ole haruldased, kuid need ilmuvad reeglina ainult käivitatud olekus. Kiireks taastumiseks on soovitatav kombineerida traditsiooniliste ja rahvameditsiin ravis.
Varikoosi arendamise põhjused
On palju põhjuseid, mis võivad põhjustada veenide veenilaiendid, nende seas eraldada järgmised:
- Jääge pikka aega seisva positsiooni. Jalad on suur surve jalgadele eritingimuste korral, kui inimesed peavad sellises seisukohas palju aega kulutama, on veevarvikute väljatöötamine ebatõenäoline. Selle teguri süvendamiseks võib ja rasvumine - sel juhul on jalgadele veelgi suurem surve.
- Pärilik eelsoodumus. Kui mõlemad vanemad on diagnoositud sellise haiguse, tõenäosusega 70% ja kõrgem laps pärsib patoloogia.
- Suurema elustiili säilitamine. Sel ajal on see haiguse arengu kõige levinum põhjus. Paljud fleboloogid väidavad, et see on nn arvuti veenilaiendid. Need inimesed, kes veedavad pikka aega istuvas asendis, on mitu korda sagedamini silmitsi veenilaienditega.
- Hormonaalse tausta rikkumised. Naistel vastab põhjus sagedamini kui mehed. Fakt on see, et nende kehas on sageli ebapiisav östrogeen, kuid kollased kehad toodetakse vastupidiselt kahekordsetes kogustes. See on need, kes aitavad kaasa lihaste kude nõrgenemisele, nõrgendab anuma toon.
- Vere väljavool veenides on katki. See võib tekkida mehaanilistel põhjustel - tekitatakse takistus, selle tulemusena ei liigu verd täielikult. See võib olla kasvaja, trombi või midagi muud.
Haiguse põhjus võib põhjustada inimese elustiili. Alkohol, suitsetamine, ravimid, kõik see mõjutab laevade tooni. Igal juhul ainult arst saab määrata põhjuse arendamiseks nom ja määrata asjakohase ravi.

Varikoosi sümptomid
Selviimuslike veenide arendamise esialgses etapis esineb praktiliselt sümptomeid, mistõttu palutakse paljusid abi hilja.
Et vältida haiguse edasist arengut ja vältida tüsistusi, peamised märgid, mis võivad esineda:
- Tööpäeva lõpus paisuvad jalad. Jalatsid võivad pärast täieliku puhkuse pärast täielikku puhkust muutuda, see juhtub tavaliselt hommikul, sümptom kaob.
- Teine iseloomulik sümptom veenilaiendite jaoks on kanese tuuma tunne, mis neelatakse jalaga jalaga. Ilmub vasika lihaste lõikamise tunne, eriti pärast pikka aega jalgadel või pärast arvuti kulutamist. Kui teil on hea puhkus ja soojenemine, siis järgmisel päeval sümptom kaob.
- Jalad on nn kuumade tunnete või pigem kaaviar. Viini muutunud väga märgatavaks.
- Teine hoiatus, mis viitab sellele, mis juhtub midagi valesti - jalad krambid öösel.
- Jalgade naha all on vormis vaskulaarsed pritsmed vaskulaarsed tähedEsiteks, nad vaevu märgatavad, kuid mõne aja pärast hakkavad nad vahetama.
Kui te ei pööra tähelepanu kõigile nendele sümptomitele ja paljud tüsistused hakkavad ilmuma.
Diagnostika
Kui mees või naine näeb vähemalt ühte sümptomit, mis on eespool loetletud, on vaja pöörduda fleenoloogist nõu. See on see spetsialist, keda selliseid probleeme ravida ja uurida.

Selleks, et vältida tüsistusi, viivitada visiidi arstiga mingil juhul. Prognoos sõltub ainult sellest, kui kaua terapeutilised meetmed võetakse.
Diagnoos algab asjaoluga, et arst uurib patsienti, kahjustatud piirkond on tundlik. Järgmine etapp on instrumentaalne uurimine. Nagu praktika näitab, suunab ultraheli doppleri suund.
Analüüsid võivad anda täiendusena. Pärast diagnoosi sobivaid ravi on ette nähtud. Sellisel juhul on isehooldus keelatud.
Trofilised naha muutused
Alumistes jäsemete kahjustuste taustal on trofiliste muutuste arendamine võimalik, nende kroonilise käigus. Isegi pärast sürreaalse ravi möödumist võivad välismärgid jääda. Allpool vaatame selliseid rikkumisi.
Video selles artiklis kirjeldatakse üksikasjalikumalt, milliseid rikkumisi võivad olla.
Lipodermatoskleroos
Püsiva turse tõttu on rakkude võimsuse protsess katki. Venoomne väljavoolu rikkumise tõttu hakkab laevade survet suurenema.
Plasma ja rakud, st verekomponendid on võimelised läbima kapillaaride seinad, naha lokaliseerimiseks nahaga rasva kiht. Kõik komponendid hävitatakse, krooniline arendab põletikuline protsessKõik see toob kaasa trofitsiini.
Hüperpigmentatsioon
Kõige sagedamini moodustatakse troofilised muutused sääreluu allosas, samuti pahkluu sees. Nahk muutub vähem tundlikuks, värv muutub tumedaks, varjus võib olla pruun.
Naha ekseem, millel on veenilaiendid, ei ole üldse haruldane. Pärast vere segamist jälgib kohalik immuunsus patogeense mikroflooraga, mis on nahal. Põletikulise protsessi asemel korrutatakse nakkuse patogeenid.
Stiimuli puutumatus vastab allergilisele reaktsioonile. Kohas, kus ekseem ilmub, on nahk suletud, väiksed filmid eraldatakse, haavad, nagu abrasioone. Patsiendi elukvaliteeti väheneb.
Atroofia nahk
Pigmenteeritud nahk pärast mõnda aega hakkab olema heledamaks, kuid see ei tähenda, et ta on taastunud. Vastupidi, see on rakulise toitumise hävitamise järgmine etapp - valge atroofia. Nahk muutub tihedamaks, krundid moodustuvad viienda kujul. Selles kohas jalad võivad mahu väheneda.
Vesiikoosi dermatiit on krooniline põletikuline protsess, mis tuleneb ebapiisava vereringest. Krundid skaaladega ilmuvad nahk atroofia. Ülekaaluline inimeste kaal võib olukorda süvendada. Mõju See võib olla ka kahjulikud harjumused või ebamugavad kingad.
Trofilised haavandid
Kroonilised hoovused, pikka aega nad ei parane, võivad muutuda üha enam. Perioodiliselt haavad saab kuulda, kuid pärast aega nad avada uuesti. Nende määramiseks on ohtlik, kuna nakkus võib liituda.
Ravimeetodid veeremi
Haiguse varases staadiumis on minimaalselt invasiivsed meetodid haruldased, mistõttu ravimid põhinevad ravi ajal. Veenide seisundi parandamiseks on soovitatav kasutada mitme rühma ravimit: vetoonilised ja angioprotektorid.
Ravimid saab eemaldada ebameeldivate sümptomite - valu, turse, põletikku, väsimus. Laevade elastsuse suurendamine on võimalik suurendada vedeliku vedelikuna, clomes ei hakka moodustama.
Ettevalmistused, järgmist võib määrata ravile:
Teraapia võib täiendada tihenduspesu kandmisel.
Oluline! Ainult arst saab määrata narkootikume, sõltumatu ravi võib kaasa tuua riigi halvenemise.
Hirudoteraapia
Selleks, et kõrvaldada haigus varajases etapis operatsiooni ilma operatsiooni, Highheeps saab kasutada, mis on ravi leeches. Oma süljes on hammustuse pärast hammustuse, ta satub veresse. Viskoossuse näitajad on vähendatud, tromboos hoiatatakse.
Määrake protseduur võib eranditult arstiga, vastunäidustused selle kasutamisele võib olla järgmine:
- rasedus naistel;
- allergiline leches saladuse suhtes;
- keha ammendumine;
- verehaigused.
Lisaks on võimatu läbi viia naha pinnal arendatava põletikuliste haiguste protseduur.
Minimaalselt invasiivsed ravimeetodid
Need tõhusad protseduurid, operatiivse sekkumine ei nõua, patsiendid ei ole haiglas ja ei liigu pikka rehabilitatsiooniperioodi. Sellised meetodid on väikesed, samuti valutu. Enne patsiente, kohaliku anesteesia on seatud.
Skleroteraapia
Süstimise teel sisestatakse Viinis skleroos. Toimeaine võimaldab teil kahjustatud ala blokeerida, vere hakkab liikuma vereringesüsteemi ja ei kuulu suletud kohale.
Mõne aja pärast lahendab patoloogiline veen iseseisvalt. Scleroteraapia on peamine meetod veenide raviks, seda kontrollib ultraheliga.
Laser ablatsioon
Menetlus viiakse läbi ambulatoorse all, selle kestus pool tund kuni kaks tundi. Kohe pärast manipuleerimist võib patsient koju minna. Et patsient kannatada, kõik on hea, see pannakse kohaliku anesteesia.
Mõjutatud veeni valgusjuhend, see asub selle kaudu. Laserkiir lülitub sisse ja viiakse läbi selle mõju all, vere pöördemise. Laevade seinad rännavad, nad kleepuvad kokku ja kõik, sest kahjustatud ala puhastatakse.
Raadiosageduste ablatsioon
See ei ole kõige traumaatilise tehnika, mida kasutatakse raviks. Seda saab läbi viia mis tahes veenides, olenemata sellest, millisel läbimõõt neil on. Kohalik anesteesia on paigutatud operatsiooni ise kontrollib ultraheli.
Vajalik torkamine toimub Viinis, mille järel sisestatakse raadiosagedusekateeter seal. Seejärel sisestatakse anesteetikum, ümbritsevad kuded kaitstakse raadiolainete eest. Rehabilitatsiooniperiood kestab mitte rohkem kui kaks nädalat pärast seda aega patsient võib naasta täieliku eluviisi.
Microflebektoomia
Spetsiaalsete konksude abil kõrvaldab arst mõjutatud veeni. Sisestage kohaliku anesteesia konksud, sisselõige on väike, ei ületa ühte millimeetrit. Pärast ravi möödumist võtab rehabilitatsiooniperiood aega vaid mõne päeva pärast, kui inimene võib töö alustada.
Bruises võib jääda, kuid 3-4 nädala pärast lahendavad nad ise. Esimese paari nädala jooksul soovitatakse kanda. knitwearTulemuse tagamiseks. Protseduuri peamine eelis on see, et kahjustatud veen on täielikult eemaldatud.
Flebektoomia
Menetlus toimub sagedamini seljaaju anesteesia all. Pärast operatsiooni, paar päeva patsient peab olema haiglas.
Menetluse tähised on järgmised:
- väljendunud verevool;
- varikoosi tüsistused trofiline Yazv jne.
Probe võetakse kasutusele väikese sisselõike kaudu. Laiendatud veeni krunt eemaldatakse, see järgib seda mehaanilisel viisil. Sisselõike pärast eemaldamist tuleb õmmeldud. Menetluse kestus mitte rohkem kui kaks tundi.
Ärahoidmine
Sellise haiguse arendamise eest kaitsmiseks tuleks järgida terve hulk meetmeid.
Valige nende hulgas järgmised:
- soovitatav on vaheldumisi puhata ja töö;
- istumispositsioonil on võimatu pikka aega jääda, samuti ei soovitata jalgu ületada, see aitab kaasa vereringehäiretele;
- sunnitud positsiooni istungil proovida muuta positsioone nii tihti kui võimalik;
- kaaskamine pressitud keha asju ei soovitata;
- naised ei tohiks vajadusel kanda kõrguste kontsaga kingad, vajadusel kulutab aega võimalikult vähe;
- iga päev teeb matkamine;
- järgige oma energiat, sööge nii palju vitamiinide ja kasulike ainete rikkaid tooteid.
Õhuke nahk veenide veenilate võib põhjustada palju tüsistusi. Pidage meeles, et põletikuline protsess ilmub veenide veenilaiendites. Kui muudatusi ei ole õigeaegselt nähtavad ja ravi puudub, ei ole võimalik tüsistusi vältida.
Sagedased küsimused arstile
Kolmandate veenide komplikatsioonid
Minu vend diagnoositi veenide veenilaiendid, paistes veenid olid juba märgatavad. Kuni tänaseni ei tegelenud raviga, ütle mulle, mida see võib kaasa tuua?
Kui veenid muutusid märgatavaks, siis tõenäoliselt võib vend operatsiooni ähvardada. Milliseid tema liigid rakendatakse, sõltub sellest, millised uuringute tulemused kuvatakse.
- varikoos 148.
- varicocele 75.
- tromboflerbit 36.
- ateroskleroos 22.
- laevade spasm 15.
- aneurysm 7.
- trombofiilia 4.
- vegetoe veresoonte düstoonia 1
Neuroloog, kogemus 4,5 aastat. Tere kõigile. Ma ei soovita midagi konkreetset. Kirjutage oma küsimused, mõistab. Aga mu kallis! On väga raske anda konkreetseid soovitusi, ilma et pilti täielikult näha.
Arsti terapeut. Sageli kohtlevad nad mind eakate abistamiseks, kõik vajavad aitama. Kuid enamik inimesi ise on süüdi asjaolu, et viimased 20 aastat on kasutusele võtnud istungi elustiili. Mida ma soovitan: osta vitamiinide kompleksi ja ei loe lähemalt traditsioonilise meditsiini retseptidest. Võimas ravimite ainult äärmuslikel juhtudel ja ainult arsti jälgimisel.
Flaboball arst 8-aastane. Ma arvan, et kõik laevade probleemid vale elustiili tõttu. Tehke sporti ja ärge sööge iga kiirtoitu ja tunnete end suurepäraselt hästi.
Kõik veenide ja laevahaiguste kohta
Ravi, ennetamine, patoloogia
Kopeerimismaterjalide kopeerimine on lubatud ainult aktiivse viitega algsele allikale.
Sait on ainult informatiivne. Mitte mingil juhul ei ole ise ravitud.
Haiguste sümptomite tuvastamise korral võtke ühendust oma arsti poole.
Ekseemide all on naha põletikuline protsess tavaliselt krooniliselt koos ägenemiste ja remissioonide perioodidega. Sellise põletiku päritolu määrab ekseemi tüübi. Lisaks primaarsele (idiopaatilisele), on mitmeid teisi lihatooteid, mis kaasnevad erinevate patoloogiaga komplikatsioonidena - vigastused, nakkushaigused.
Varikoosi dermatiiti peetakse võimaluseks mikroobse ekseemi, kui mikrotsirkulatsioonihäire taustal, mikroorganismide kasutuselevõtu taustal, tekivad nahale läbiviidud ravimi ravi reaktsioon nahale põletikuliste fookustega haavandid.
Pärast tervendava haavandite tervendamist või veeremihaiguse kirurgilist ravi kaob ekseem reeglina iseseisvalt.
Mikroobse (veenilaiendid) ekseemide tunnused peetakse kahjustuste fookuse asümmeetriliseks asukohast, millel on üsna selged piirid ja perifeeria piki epidermise peelsanimist kõrguse vormis. Tulenevalt asjaolust, et veevarustuse haigus on alumine jäsemete silmatorkav, esineb selline ekseem ka jalgadel ka jalgadel - kus on laiendatud laevad, haavandid, mullid ilmuvad armide kujul tervendavaid saite.
Varikoosi ekseemi põhjused ja etapid
Venoosse ekseem esineb eakatel patsientidel sagedamini naiste hulgas rohkem naisi, paljud lisaks veenide patoloogiale on samaaegsed haigused - diabeet, rasvumine, ateroskleroos.
Ekseemi eelsooduvad tegurid on sarnased veevalamusega - ülekaalulised, pikaajalised staatilised koormused, rasedus ja sünnitus, jalgade vigastused, pärilikkus. Nahakahjustuste tekitamine võib kroonilisi nakkusi, immuunsuse vähenemist, metaboolseid haigusi, südamepuudulikkust.
Otsene põhjus ecrate kahjustuse naha veevarustuse haiguse peetakse järkjärguliseks häire mikrotsirkulatsiooni, venoosse puudulikkuse ja stagnatsiooni, koe turse. Varikoosi veenide ravi puudumisel suureneb ekseemi välimuse tõenäosus.
Mitmed venoosse dermatiidi arendamise etapid eristatakse:
- Esimeses etapis ilmuvad troofiliste häirete esialgsed märgid - naha koorimine, sügelus, värvimuutus.
- Teises etapis on pehmete kudede turse märgatav, koorimine, erosiooni, punetus, kamm, mullid tekivad nahal.
- Kolmandas etapis on kaasas epidermise koorimine mullide kujul, mis on avatud, haavapind on pidevalt märg (pilk), mida iseloomustab sekundaarse infektsiooni kinnitus.
- Viimasel etapil kaob põletikuline protsess järk-järgult, haavad on kaetud koorikutega, armid moodustuvad.
Variikoosi ekseemi ilmingud
Veskilahend dermatiidi ilmingud sõltuvad haiguse staadiumist, kuid paljud patsiendid võivad leida nii algseid märke kui ka fookusmärki, mis on iseloomulikud haiguse hilisematele tähtaegadele, sealhulgas armidele. Võitlus asub jalgadel, see tähendab, kus veenilaiendid avalduvad - jalad, jalad, pahkluu liigeste pindala. Nii ühe jäseme ja mõlema korraga on võimalik lüüa.
Venoossete ekseemide - naha sümptomite peamine märk:
- Põletikulise iseloomu hüperheemia (punetus) nahk on kuum puudutus;
- Sügelus, põletamine, soojuse tunne kahjustatud piirkonnas;
- Pehmete kudede turse;
- Vesiculi, sealhulgas sulgemine.
variikoosi ekseemi ilmingud
Esimeses etapis esineb patsiendi sügelus, tekib perioodiliselt õhtul ja öösel, mitte liiga intensiivne. Nahk muutub punaseks läikivaks. Aja jooksul ilmuvad seroossi sisuga täidetud mullid. Järk-järgult suurendab pehmete kudede turset, valu on võimalik.
Trofiliste muutuste edenemisel muutub see pidevaks ja pigem valus, Rasack ilmub äsja moodustatud vesiikulite arv, mis tühjenevad, andes naha pindade pindadele. Sellised erosioonid kujutavad endast head toitaineainet mikroorganismide korrutamiseks, mistõttu sekundaarne infektsioon on veevarviku ekseemi püsiv osa.
Ägeduste perioodide muutmine ja ajutised parandused toovad kaasa naha edasise muutuse. See muutub tihedaks, omandab pruun või läikiv varju, koorimine, armistumine krundid vahelduvad värskete mullidega.
Dermatiidi lõplik etapp veenilaiendite taustal ei pruugi mitte ainult skleroosi naha tihendamise ja hõrenemine, vaid ka troofiliste haavandite moodustumine, mis tungivad dermis sügavale. Paratamatult liitub nakkusega, mida ka kamm edendab ka kamm.
Kolmilaevade ekseemide olemasolu muudab kõndimist: patsient hakkab pühkima, püüdes silmatorkavat jalga laadida. Dermatiit peegeldub Üldseisund patsient. Arvestades kroonilist põletikulist protsessi, selliseid sümptomeid nagu nõrkus, palavik, püsiv sügelus häirib magada, patsient muutub rahutuks ja ärritavaks. Oluline tähendus on ka patoloogia põhjustatud kosmeetiline defekt, sest mida naised on eriti kogenud, et loobuda seelikud, kingad kand.
Varikoosi haavandid iseloomustavad kaugelehele protsessi, kui põletik levib sügavale nahka, nahka haavandtsoonis on nekrotatized, märgpind on märg, kaetud pruun, hall-kollase koorikutega, pehmed kangad on tühjad. Praeguses etapis kurdavad patsiendid intensiivse sügeluse ja valu all mõjutatud osades.
Kolmiose dermatiidi tüsistused muutuvad purunemisprotsesside tõttu sekundaarse bakteriaalse taimestiku kinnitamise tõttu. See nähtus on väga ohtlik genereerimiseks ja sepsiseks, eriti vahetushäirete, diabeediga, väljendatud venoosse puudusega inimestel.
Varikoosi ekseemi / dermatiidi ravi
Varikoosne ekseem nõuab integreeritud ravipõhimõtet - narkootikumide ravi nii kohalikku kui ka sissepoole, töö- ja puhkuse, ratsionaalse toitu. Mõnel juhul on küsimus vajadust eemaldada laiendatud veenide eemaldamise vajadusest kirurgiliselt. Kõik ilma eranditult patsiendid on soovitatav kanda kompressiooni kudumite.
Kohalik mõju
Kohalik ravi sisaldab erinevaid kreeme, salvid, vedelikke ja vanni. See on eriti efektiivne dermatiidi algstaadiumis. Kohaliku teraapia ülesanne on niisutada, pehmendada ja desinfitseerida nahka. Selleks soovitab eksperdid regulaarselt määrida shins nahka ja peatada niisutav kosmeetika, spetsiaalsed õlid. Noh, kui patsient keeldub tavalisest seepist kasuks dermatoloogiliste geelide kasuks, kergelt puhastavad nahapinnad ilma seda ületamata.
Hügieenilised protseduurid ebapiisava trofee tingimustes on väga olulised, nii et te ei tohiks neid tähelepanuta jätta. Puhastage kahjustatud nahk vajab iga päev, eelistatult - neutraalse seebi. Mocking pinnad kuivatatakse steriilsete salvrätikud või villa ja ümbritsevat nahka töödeldakse antiseptikumide lahustega.
Mullituste ja niiskete erositud alade välimusega on võimalik kasutada apteegis valmistatud kuivatusvaru ja polte, mis on valmistatud dermatoloogi retsepti järgi. Salvid ja kreemid, mis põhinevad tsinkil, naftalaanil, hõbe nitraadil, saate osta juba valmis, jutukas valmistati eraldi.
Resortsiin, rivolool, hõbe nitraadilahust kasutatakse vedelike kujul ja on efektiivsed antimikroobse, kuivatamise ja astringentide tõttu. Hormoonil põhinevad preparaadid (Lorinden, Sinalar, Advantan) on põletikuvastased omadused, aitavad vähendada sügelust.
Enamikul juhtudel 1-2 etappi dermatiidi sümptomid vähenevad kohaliku ravi tegevuse all. Parandada troofilise ja kiirendamise paranemise erosiooni ja haavandid, narkootikumid tugevdavad naha regenereerimise on solisaril, metüülaratsüül.
Meditsiiniline ja kirurgiline ravi
Lisaks kohalikule teraapiale on mõnel juhul vaja täiendavat ravi koos sissepoole võetud ravimite abil:
Niisiis, kui ekseem jätkab mikroobse infektsiooniga, ärge tehke ilma antibiootikumideta. Seene kahjustustega ei ole ette nähtud antibiootikume, kasutatakse selle asemel antimicoootilisi ravimeid. Sügistamise leevendamiseks kasutatakse antihistamiinid - Pipkaroli, loratadiini. Paljud raskete veeremiidi dermatiidiga patsiendid vajavad rahustid - Valerian, ema-in-law, rahustid.
Arvestades, et nahakahjustuste otsene põhjus on veenilaiendid ja veenide patoloogia, on soovitav määrata nimetamise sissepoole ja vaskulaarseid vahendeid (Actovegin, Pentoxifillain, Detralix).
Kirurgiline ravi on näidatud raske dermatiidi vormides, mis ei ole konservatiivse ravi suhtes. See tekitab veenide eemaldamist töötamise ajal või minimaalselt invasiivsetel ja mitteoperatiivsete meetodite ajal. Laser, skleroteraapia on väga populaarne.
Üldised näpunäited veevarvude dermatiidi raviks hõlmavad režiimi muutmist, dieeti. Patsiente tuleb vältida pikka aega jalgadel, kõndides pikki vahemaid (ja samal ajal hüpodünamiin); Sulge kingad ja sünteetilised riided tuleb välja jätta.
Verevoolu normaliseerimiseks veenide kaudu kasutatakse tihendust, sukad, sukkpüksid, mis valitakse rangelt individuaalselt, võttes arvesse haiguse etappi ja patsiendi jalgade parameetreid.
Veneense ekseemiga dieet peaks sisaldama tooteid, millel on kõrge vitamiinide sisaldus, eriti rühmad, mikroelemendid, valk. On vaja piirata ärritava, vürtsika, teravate roogade, alkoholi, mis provotseerivad kohaliku allergilise reaktsiooni tugevdamist.
Folk ja mittetraditsiooniline ravi pakub ka palju erinevaid retsepte, mis on varustatud veevarvude dermatiidist. Kõige populaarsemate vannide hulgas on lahendustega valamud ravimtaimed, Leeches.
Kasutamine leeches on tingitud nende võimest süüdata verd, parandades seeläbi verevoolu veenides, mikrotsirkulatsiooni peene nahaanumates. Hirudoteraapia protseduur on algselt tunnustatud ja vastuvõetav igale patsiendile, kuid see on parem teostada seda meditsiiniasutuse meditsiinilise haridusega spetsialistis.
etnotncience
Folk õiguskaitsevahendeid veevarustuse ekseem on üsna aktiivselt kasutatud, sest rohi on kõigile kättesaadav, saab kasutada kodus ja iseseisvalt. Tavaliselt valmistavad patsiendid ravimtaimede ragnereid. Tõhus võib olla kastaniekstrakt, viinamarjade lehed, Daisy ja Calendula lilled, tamme koor, kellel on antiseptilised, haavade paranemise ja põletikuvastased omadused.
Healing aitab kasutada erinevaid õlisid - mandli, kookospähkli, nisu mikroobe. Õli soovitatakse töödelda naha kahjustatud piirkondi pärast põhjalikke hügieenilisi protseduure.
Traditsioonilise meditsiini kleendid võivad valmistada ette keerulisemaid kompositsioone ravimtaim-. Näiteks võib taimede kodus küpsetatud salv vähendada sügelust ja pehmendada nahka. Selleks, et saada tapp supilusikatäis burdoki rohu, Ivan-tee ja daisies apteek, segatakse lusikatäit või ja kuumutatakse veevannis kuni paks substraat saadakse. Pärast kompositsiooni jahtumist segatakse see glütseriiniga ja töödeldakse kahjustatud nahka.
On lihtsam ravida veeliikluse, seda kiiremini jätkata selle protsessi, kuid mitte vähem oluline on selle ebameeldiva ja ohtliku komplikatsiooni ennetamine veenide patoloogia. Oluline on pöörata nõuetekohaselt tähelepanu kehalise aktiivsusele - jalgsi, jooksmine, ujumine jne, et suurendada jalgade lihaste ja veenide tooni. Kasulik massaaž, külm ja kuum dušš, jaheda vee purustamine.
Algusega ei tohiks ekseem keelduda liikumisest, vastupidi, nad suurendavad mikrotsirkulatsiooni ja kiirendab haavade paranemist. Pikad staatilised koormused välistavad üldse paremad ja kui töötegevus See ei võimalda seda, siis tasub püüda minimeerida jalgadele kulutatud aega.
Seljas mugav kingad, õigesti valitud suurusega, looduslikest riietest - vajadust juba alustatud ekseemiga patsientide järele. Kui veevaladuste ajal on soovitatav piirata suurte kreenide kandmine, siis dermatiidiga selle kohta on parem täielikult unustada, samuti sünteetiliste kudede riidekapi objektide kohta.
Varikoosi dermatiit läheb kroonilisele, aastatele, mis viib jalgade naha pöördumatuteks muutusteni, mistõttu ei käivitata haigust ja õigeaegselt kõige tõhusamat ravi, peaksite alati konsulteerima spetsialistiga. Patsiendid, kellel on vähemalt kord aastas veekogumishaigus, peaksid fleeni või kirurgi külastama patoloogia voolu kontrollimiseks.
Venoosse ekseemi ilmumine räägib veenides tõsisest verevoolust ja prognoos on kaugeltki soodne, sest haavandid saab moodustada kuude jooksul. Sel kuju nahka ilminguid veenilaiendid on kõige raskem ravida ravi, kuid edu sõltub sellest, kui kiiresti patsient langeb arsti ja kuidas hoolikalt täita oma soovitusi. Vastavalt mõnede tõhususele folk retseptidAlternatiivne meditsiin ei suuda haigusest tervendada ja enesetöötlemine peab olema täielikult välistatud.
Tugev koormus jalgadel, mis on tavalised, toob kaasa veenide probleemi. Seejärel, kui ravi ei tegele ravi, ilmuvad troofilised haavandid nahale. Sellised modifikatsioonid avaldub punased või isegi sinised laigud nahal põhjustavad valulikke tunnet.
Trofilisi haavandeid saab ravida ravimiga või kirurgiliselt, kui probleem ei ole väga käivitatud, võib kasutada traditsioonilise meditsiini meetodeid. On olemas võimalus ravitakse käepidemeid, kuid see on vaja järgida kõiki arstide soovitusi.
Trofiliste haavandite mõiste
Kui vereringe mehhanism on katki, algavad stagnatsiooniprotsessid veenides.
See toob kaasa laienemise. veresoonedVarikoosne.
Kui inimene ei kiirusta probleemi raviks, võib ta nahale ilmuda troofilised haavandid ja nad esinevad jalgadel mitte ühes versioonis.
Trofiline haavand on veenide voolu komplikatsioon, on väljendunud märgid.
Probleemi saab kergesti kirjeldada järgmiselt:
- probleem kuulub käivitatud veetavatest kuludest tulenevate tüsistuste kategooriasse;
- trofiline haavand on probleem tugeva kahju pehmete kudede;
- naha pigmentatsioon mõjutatud piirkonnas suureneb, lisaks esineb dermatiit või ekseem;
- kahjustatud piirkonna nahal on matt välimus.
Selline probleem näitab, et veres laevade segatakse, lümfiväljavool on katki. Probleem on kaasas valus tunne, jälgides epidermis on täheldatud, kuivkoore ilmub haavas.
Märge! Kui madalamate jäsemete troofilisi muutusi ei töödelda, siis aja jooksul võib probleem mõjutada lihaseid ja see annab uskumatu valu. Sel juhul on võimalik probleemi lahendada ainult kirurgilise teega.
Milliseid ravimeetodeid on tavapärased kasutamiseks
Trofilised muutused naha vajavad ravi kohustuslikku. Probleemi mõju meetodi valimine toimub sõltuvalt sellest, millist probleemi probleemi etapis konkreetses patsiendil probleemi probleemi etapis. Sellise haigusega patsientide puhul võib kasutada järgmisi ravimeetodeid:
- Kirurgiline sekkumine.
- Konservatiivne ravi (tablettide, salvide, süstide kasutamine).
- Rakendamine retseptide ja meetodite traditsioonilise meditsiini.
- Pöörake füsioterapeutilist ravi.
Folk õiguskaitsevahendite kasutamist ei tohiks sõltumatult täita.
Enne praktika taotlemist konsulteerib mõnes tehnika, patsient kindlasti konsulteerib nende osaleva arstiga.
Trofilised naha muutused veenilaiendites ei ole mitte ainult väline probleem, vaid ka ebamugavustunnete poolest.
Mida suuremad ja sügavamad vrakid, seda tugevamad jäsemed on haiged, inimene seisab silmitsi sellise kontseptsiooni poole tugeva tursega.
Konservatiivne
Trofiliste haavandite konservatiivne või narkootikumide töötlemine on vaja juua teatud ravimite jooma ja teatud väliste manipulatsiooni abil apteegi ravimite abil. Trofiliste naha muutuste konservatiivse ravi sooritamiseks soovitavad arstid kasutada järgmisi ravimeid:
- antibiootikumid väljastpoolt ja tablettide kreemide ja salvide kujul (jood ja roheline mitte kasutamine);
- erilised apteegi sidemed ja käsnad, sidemed;
- elastne kompressioon;
- mittesteroidsed põletikuvastased ravimid;
- intravenoossed antiagregandid;
- antihistamiinid.
Kui me räägime konkreetsete ravimite kasutamisest, on nõuetekohaselt tähelepanu väärt anda Iruksooli, Streptolaven'i, Dioxisci, Levomecoli vahenditele. Kui kasutate elastse sidemete sidemeid, leotatakse neid mõningate ravimitega, mis on haava peal ja vajadusel muutuvad.
See on tähtis! Joodi ja rohelised on ka antiseptilised ained, kuid nende mõju on liiga terav ja täpselt sellepärast, et troofilised haavad ei tohiks selliseid vahendeid kehtestada.
Kirurgiline
Kui trofiline haavand ei pööra tähelepanu mitte maksma, siis muutub see tõsiseks probleemiks, mis on vajalik kirurgiliselt kõrvaldamiseks. Trofilised muutused naha ja subkutaanse kiudaineid toimetavad palju valusad tunned Ja seepärast tuleb probleem haiglas lahendada. Sisuliselt kirurgilise sekkumise sellise probleemi koosneb järgmistest hetkedest:
- veenide patsiendid eemaldatakse, mis põhjustas trofilisi muutusi;
- kirurgid püüavad tuua verevoolu jäsemete süsteemi normaalseks;
- lümfi väljavoolu rikkumisega seotud probleem on lahendatud.
Toimingut saab läbi viia üldise anesteesia all või kasutades epiduraalse anesteesiat.
Kui teine \u200b\u200bvõimalus kasutatakse, siis inimene on teadlik, kuid valu ei tohiks tunda.
Narodi
Rahvameetodeid kasutatakse sageli troofiliste haavandite raviks nahale. On palju vahendeid, mida kasutatakse esitatud probleemide raviks ja nende hulgas kõige populaarsemad on need:
- kodu salvi koostatud munavalgu ja loodusliku mett (võtke üks valk ja supilusikatäis mett, segage koostisosi, nõudma 3 tundi, kasutage salvidena);
- munakollase ja joodi segu (üks munakollane vajab joodi purki);
- kuuavaigu, mesilase vaha ja sealiha salv (võtke 100 grammi kuusevaiku, sama koguse vaha ja sigade küpsetamist, keema koostisained, jahedad);
- lahkunud mangaani sooja veega (peate nii palju mangaani võtma, nii et kui see lahustub, oli vesi kerge roosa värvusega).
Enamikku vahendeid kasutatakse sidemete kaste immutamiseks. Sellised salvid on vähemalt 6 tundi.
Märge! Konsulteerimata temaga konsulteerimata arstiga ei tohiks isik kasutada ühtegi esitatud traditsioonilise meditsiini meetodeid. Kui te aktiivselt tegelete eneseravimitega, saate teha veelgi hullem.
Ennetavad meetmed
Trofiliste naha muutuste välimuse vältimiseks peavad inimesed õppima, kuidas pädevat ennetamist läbi viia. Esitusmeetmete olemus koosneb järgmistest punktidest:
- vältida liiga raskete koormuste jalgadele;
- Ärge kandke liiga kõrged kontsad;
- kui veenid tekib veenilaiendid, tegelevad koheselt pädeva kohtlemise;
- jälgige hoolikalt hügieeni.
Ennetamine vähendab probleemide ohtu, kuid ei saa pakkuda sada protsenti. Samuti on selline tegur haiguse esinemise geneetilise eelsoodumusena ja selle parandamine on täiesti võimatu.
Lugege veenilaiendite ennetamisest jalgadel.
Järeldus
Trofiliste naha muutuste ravi alumistes jäsemetel võib toimuda mitmel viisil. Ravi tehnika konkreetse isiku peab valima arsti poolt. Selle haiguse ravi on valvsad ja samal ajal on vaja ettevaatlikkust ja isegi distsipliini.
Kõige sagedamini kasutatakse ravimeid ravi tegemiseks, kuid nad ei ole ise osta. Kui see probleem ilmneb, peaks inimene konsulteerima arstiga ja ainult selleks, et valida pädev meetod selle raviks. Trofilised haavandid võivad muutuda väga sügavale ja seetõttu, seda kiiremini alustada nende ravi, seda parem.
Varikoosi troofiline naha muutus: kuidas ravida vaeva
Mis on trofiline haavand
Seda mõistet nimetatakse kroonilise naha defektiks, kõige sagedamini läikiva piirkonnas. Ilma töötlemiseta haavandid peaaegu ei paraneda peaaegu lõpuni ja ilmuvad jälle ja jälle, nende esinemise põhjus on veennud.
Paljude spetsialistide sõnul on selle tulemusel muutunud veevarvuse kujundamise põhjuseks selleks, et tulemus on suurenenud jalgade suurenenud koormus.
Ja tõepoolest, kui te vaatate ühtegi neljapoolset looma, ei vasta ükski neist veenilaienditega. Kui laevade seinad on esialgu nõrgad, suureneb veevarviku välimuse oht ainult.
Kui haigust ei töödelda õigeaegselt, muutuvad laevade seinad järk-järgult õhemaks, väheneb naha elastsus haigete veenide piirkonnas.
Kangas lakkab saada nõutava toitainete koguse ja hapniku ja süsinikdioksiidi sisaldus tõuseb. Lisaks põhjustab vereringet kahjustatud vereringe asjaolu, et lagunemistooted ei tooda aja jooksul koes.
Alumiste jäsemete troofiliste muutuste esimene märk on naha värvi muutmine, see muutub tumedamaks. Lisaks näete:
- põletamine ja sügelus;
- lümfide eraldamine nahal;
- naine;
- naha tihend, ebatervisliku sära välimus;
- dermatiit;
- mõjutatud piirkonna keskel ilmub valge kohapeal (surnud kangad).
Järk-järgult hakkab haavand süvenema, kasvama ja udu. Kui trofilised moodustused on mõnevõrra, kasvavad nad koos.
Oluline! Peaaegu kõik trofilised haavandid, mis on põhjustatud veenikest, ilmuvad pahkluu piirkonnas.
Trofiliste haavandite väljatöötamine välimusest enne paranemist toimub neljas etapis:
- Haavandite välimus ja laiendamine. Protsessis toimub naharakkude hävitamine haava ümber.
- Mädane tühjendus.
- Armistumine. Selle aja jooksul püüab keha omada haavandiga toime tulla.
- Kahjustatud nahapiirkonna taastamine.
Kogu protsess võtab keskmiselt umbes 1,5 kuud. Kuid suurim oht \u200b\u200bhaavandite ägedustes. Käivitatud juhtudel muutub kudede lüüasaamine sügavamaks, jõudes luud.
Mõned naha trofiliste kahjustuste suurimad tagajärjed on vähk ja gangrena, mis viimastel etappidel viib jäseme amputeerimiseni. Seetõttu peate esimestel sümptomitel konsulteerima arstiga ja ärge püüdke haiguse haigusega toime tulla.
Troofiliste haavandite töötlemise liigid varikuses
Trofiliste haavandite töötlemise tüüp jalgadele sõltub patsiendi haiguse ja individuaalsete omaduste etapist. Kõigist suundadest, kolme kuulsamaid eristatakse:
- Konservatiivne ravi.
- Kirurgiline sekkumine.
- Etnostuskiristus.
Samal ajal arstid on skeptilised rahvaravi meetodeid. Esiteks, see on tingitud sellest, et sama fütoteraapia mõju saavutamiseks peaks liiga palju aega läbima. Lisaks ei aita maitsetaimed ja maatükid haavandite ravida nende hilisemates etappides.
Ravida haavandeid ainult peamise haigusega. Kuna veenilaiendid ei ole ainus põhjus trofiliste muutuste kudedes, see võtab täieliku diagnoosi kõik organismi süsteemid.
Konservatiivne ravi
Konservatiivne ravi hõlmab ravimiteraapiat, haavandite pesemist ja nende järgnevat töötlemist. Soovitud mõju saavutamiseks kasutatakse meetmeid:
- Ravi, mille eesmärk on parandada verevoolu ja lahustuvate trombi lahustumist.
- Haavandite puhastamine Pus-st.
- Terapeutilise voodipesu kandmine.
- Terapeutiline võimlemine ja massaaž.
Trofiliste naha muutuste raviks veenilaiendites on vaja regulaarset antiseptilise haavaravi. On vaja vältida suppratsiooni.
Lisaks antiseptikumitele kasutatakse haavade paranemist ja põletikuvastaseid salvide. Samuti ärge unustage ettevalmistusi, mille eesmärk on tugevdada veenide ja väikeste laevade.
Nakkushaigused raskendavad ravi keeruliseks, nii et selle aja jooksul on oluline toetada puutumatust. Selleks on vaja võtta kompleksi vitamiinipreparaadid, samuti hoolikalt jälgida tervist.
Kirurgia
Kõige tõhusam meetod trofiliste haavandite raviks. See sisaldab kirurgiliste sekkumiste võimalusi kuni plasttoimingud Terve naha muutus kahjustatud piirkonnas. Lisaks siirdamisele eemaldatakse veenide kahjustatud piirkonnad.
Enne mis tahes toimingut teostatakse osooniteraapia bakterite kausi puhastamiseks kõigepealt. Taastumine pärast kirurgilise sekkumise naha siirdamist on kiire, patsient ei tunne valu järgmisel päeval.
Äärmuslikud meetmed hõlmavad amputatsioonijäsemeid. See võib tekkida juhul, kui patsient ei täitnud arstide soovitusi pärast operatsiooni.
Kui te ignoreerite täiendavat ravi paiksete ravimite abil, naaseb haavand uuesti. Kui ravi on pingutatud, suureneb nahavähi oht ainult.
Folk meetodid
Hoolimata saavutustest kaasaegne farmakoloogiaFitoteraapia on endiselt populaarne. Mõnikord teavitab maitsetaimede ravi arstide ise, kuid ainult peamise raviga kompleksis.
Kõige sagedamini kasutatakse koduse salvi ja kompresse, taimseid vannid, mõnikord patsiendid võtavad karpidega või tinktuuri sees. Selline ravi on efektiivne ainult haiguse algstaadiumis, siin on mõned lihtsad retseptid:
- Degtyar salv. Selle ettevalmistamiseks kulub see 100 grammi ilukirjandust (kadakat), kaks tooretükki ja paar tilka roosiõli. Koostisosade segatakse homogeense massi seisund. Salvi kantakse üllatunud krundile 20 minutit kaks korda päevas.
- Lungwort. Rohi saab kasutada värskes vormis või vaprades. Softer värskeid lehti rakendatakse haavale kui tihendus 30 minutit päevas. Trofiliste haavandite pesemiseks kasutatakse 6 korda päevas keemilisele medullaele keetmist.
- Sinine savi. Terapeutilised omadused savi on hästi tuntud, saate osta kuiva pulbri apteegis taskukohase hinnaga. Savi on lahutatud pakendi juhistega ja rakendatakse haavandite suhtes määratud ajal.
- Streptocide salv. Valmistamiseks on vaja 1 supilusikatäit rafineerimata taimeõli, nii palju kalarasva ja 25 streptitsiidi tabletti. Õli keedetakse aurusaunas 20 minutit, seejärel kalandus ja ootab veel 20 minutit. Viimane lisatakse hakitud tablettide streptotsiidi pulber, segu tuleb hoida tulekahju veel pool tundi. Lõppenud salvi rakendatakse nahaosade patsientidele ja on interbelited.
Enne salvide ja kompresside kasutamist peab nahk olema tahtlik. Kõik kasutatud sidemed peavad olema steriilsed, et haava nakkuse mitte panna.
Oluline! Enamik folk retsepte sisaldab allergilisi komponente. Enne salvide kasutamist peate kõigepealt kontrollima oma tegevust, rakendage väikest summat küünarnuki või randme painutamiseks. Kui päeva jooksul ei juhtu midagi, saab tööriista kasutada.
Ennetavad meetmed
Et vältida trofilisi muutusi naha ja subkutaanse kiudude tõttu progressiivsetes veetavate veetavate varikaalsete variatsioonide tõttu, palju lihtsam kui tagajärgede raviks. Seetõttu on oluline võtta meetmeid mitte ainult haavandite tekkimise vastu, vaid püüab ka mitte lubada veenide välimust. Mida saaks teha:
- Võtke ettevalmistused, tugevdada laevaseinad ja parandades vereringet.
- Liiguta aktiivse elustiili, mängida sportida ja istudes, proovige saada aega soojenemise.
- Likvideerida alkoholi tarbimine.
- Kandke mugavaid riideid ja kingi, mitte jalgade jalgade jätkamist.
- Kui on juba veenilaiendid, on vaja regulaarselt kanda kompressioonipesu. Saate valida sukad või golfid alles pärast konsulteerimist arstiga.
- Vereringe parandamiseks on jooga klassid kasulikud, eriti harjutused, kus jalad asuvad keha taseme kohal.
Ja peamine asi haiguse ennetamisel on ennetavate kontrollide jaoks regulaarne visiit ennetavate kontrollide jaoks. Siis on võimalik haigust avastada varases staadiumis ja ravib seda kiiresti ilma tõsiste tagajärgede ja kuludeta.
Järeldus
Trüfiliste haavandite põhjustatud komplikatsioonid veenide tõttu on liiga tõsised õigeaegse ravi ja ennetamise hooletuseta. Integreeritud lähenemine haavandite raviks ja selle aluseks oleva haiguse raviks tagastab kiiremini jalgade ja veenide tervist.
Kolmuliku veenide üks kõige tõsisemaid tagajärgi on jalgadel trofilised naha muutused. Haavandid on raske tervendada ja nende ravi võtab aega, kui te unustate hetkel, risk kaotada jala on suurepärane. See on põhjus, miks see on nii oluline ravida veenilaiendid varases staadiumis isegi enne teket mitte-tervendavate haavade.
- ← Peatükk 7. Rekonstrueerivad ja taastavad sekkumised terrorilise oklusioonijärgse oklusiooni ja peamiste veenide ventiili puudus.
- Sisu
- → Peatükk 9 Alumiste jäsemete kroonilise venoosse puudusega patsientide konservatiivne ravi.
Alumiste jäsemete troofilised haavandid on ehk kroonilise venoosse puudulikkuse kõige tõsisem ilming. Vaatamata ilmsetele edusammudele alumise jäsemehaiguste diagnoosimise ja ravi diagnoosimise ja ravi diagnoosimise ja ravi diagnoosimise ja ravi, veenike genesi troofiliste haavandite levimus on konstantne (1-2% täiskasvanute elanikkonnast), mis avastati paljude aastakümnete jooksul paljude uuringute tulemusel . Tuleb märkida, et alumiste jäsemete haavandid sai arstide tähelepanu objektiks isegi iidse tsivilisatsioonide olemasolu ajal. Tõenäoliselt tuleb mainida veenide ja trofiliste shin haavandite veenide veenide ja trofiliste laienemise veetmist (1550 BC). Hippokrates uskusid, et madalamate jäsemete haavandid on seotud suurenenud veenidega, mis ilmuvad jalgade lõdvestunud asendist, kui sadul. Haavandite ravis kasutasid hippokrates pikendatud veenide ja alumiste jäsemete pakkimine. Selliste haavandite töötlemine sidemega pakuti ka Averali Corneliuse Celsi, kes elas esimesel sajandil eKr. 1336. aastal näitas G. de Chauliak, et "vedelik alandab" sõnul jäseme laevade tulemusena pika viibimise vertikaalasendis ja aitab kaasa haavandite moodustamisele. G. Sanctis 1555. aastal märkis raseduse ja sünnituse rolli alumiste jäsemete troofiliste kehahäirete väljatöötamisel ja J. Fesel uskusid, et haavandid olid põhjustatud vere kontsentratsioonist. Huvitav faktid, mis näitavad raskusi, millega antiikaja arstid leiti patsientide ravis alumise jäseme trofiliste haavandite ravis. Nii et Avicenna ei uskunud võimalust tervendada naha haavandeid eakatel ja kui nad paranevad, pakutakse naha hävitamiseks. Sarnast arvamust leiti paljudele teadlastele kogu sajandite jooksul enne XIX sajandi algust.
R. Wiseman peamine kirurg Charles II kuninga hoovis 1676. aastal jõudis järeldusele, et veenide ventiilide ebaõnnestumine on venoosse dilatatsiooni tulemus ja haavandid võivad olla tingitud verevarustuse häirete tõttu stagnatsioonist . Ta kasutas kõigepealt terminit "Varikoose haavand". Kuid see teadlane, mis viitab sukad ja sideme raviks veenilaiendid, uskusid, et haavandid alumise jäsemete ei saa ravida tõttu "Välimus hullus, pleuriit, hemoptia, valu neerude ja apopleksia. " R. Wiseman andis sünnitusjärgse tromboosi algse kirjelduse, mis viib mitte-paraneva haavanditeni.
XIX sajandi keskel (1868) näitasid J. Gay ja A. Spender üksteisest sõltumatult, et venoosse tromboos mängib olulist rolli madalama jäseme naha trofiliste haavandite arendamisel. J. Gay märkis, et "Haavandi välimus ei ole veenilaiendite otsene tagajärg ja see toimib teiste veenimissüsteemi muutuste tulemusel, näiteks tüvede obstruktsiooni takistamine või tekib arteri maksejõuetuse rikkumiste tõttu , samuti mõlema kombinatsioonid ". Ta kirjeldas perforana pahkluu, samuti tromboosi ja rekonstruktsiooniprotsesse.
1916. aastal märkisid J. Homans perforantide maksejõuetuse arendamine pärast pagasiruumi trokadeoseid aineid. Ta tutvustas kõigepealt mõistet "post-felabiidi sündroom", et tähistada sügava veenide tromboosi mõju. 1938. aastal kirjeldas ta ka kahte tüüpi troofilisi haavandeid: veevarvuhaavandid, mis on kergesti kõvastunud, eemaldades valikuselt laiendatud veenide ja venoosse haavandite eemaldamisega, mis sageli ei ole ravijärgsed (post-tombooti). J. Avans rõhutas tromboosi ja järgnevate taastumiste tõttu perforeeritud veenide maksejõuetust.
F.V. COCKENS 1953. aastal S. Arnoldi ja K. Haeger 1967. aastal veenvalt onuntly tõestanud maksejõuetust perforantide veenide ventiilide arendamisel trophic nahahäirete alajäsemete ja uuris anatoomia nende laevade üksikasjalikult.
Analüüsides lühikese ajaloolise ekskursiooni ilmselt palju kaasaegseid seisukohti etioloogia ja meetodite töötlemisel trofiliste haavandite alumise jäsemete põhinevad ebaselge vundament minevikus.
Reeglina ei põhjusta troofiliste haavandite avastamine kontrolli ajal erilisi raskusi, kuid mitte kõik madalamate jäsemete kroonilised haavandid on seotud venoossete haigustega. Joonisel fig 1 on kujutatud madalamate jäsemete troofiliste haavandite jaotus sõltuvalt nende esinemise põhjustest.
Joonis fig. 1. madalamate jäsemete troofiliste haavandite jaotus sõltuvalt nende esinemise põhjustest.
Esitatud andmed näitavad ilusti, et madalamate jäsemete trofilisi rikkumisi võivad olla põhjustatud erinevate haiguste tõttu, kusjuures kogu haigestumus on venoosse etioloogia haavanditega moodustavad valdav enamus.
Uuringud, mis on seotud venoosse troofiliste haavandite levimusega viidi läbi paljudes riikides ja nende andmed on väga häiritud. See on peamiselt tingitud mitmesugustest meetoditest proovi loomiseks. Õpingutes esitatud sagedusnäitajad varieeruvad 0,1% -lt 3,2% -ni kogu elanikkonnast. Samal ajal varieerub naiste ja meeste suhe vahemikus 2: 1 - 3,5: 1. Trofiliste haavandite levimus suureneb vanusega ja naiste ülekaalus säilitatakse kõigis vanuserühmades.
Veenoopse trofiliste haavandite arendamine on lahutamatult seotud hüpertensiooniga madalama veeni veeni süsteemis, mis tekitatakse venoosse seina või trombootiliste kahjustuste ja ventiili puudulikkuse tõttu. Samal ajal uuritud mitte kõik patogeneetilised mehhanismid pehmete kudede trofiliste häirete arendamiseks venoosse hüpertensioonis.
Tavaliselt üks teguritest, mis toetavad püsivat väljavoolu venoosse vere on südamelihase poolt loodud jääkrõhk. Siiski, vererõhk, mis edastatakse hemomicrotsirculatoorse kanali (10-12 mm Hg veenise osale (10-12 mm Hg). On võimalik, et kõige olulisem venoosse väljavoolu mehhanism alumisest jäsemetest on jala "lihaste ja venoosse pumba" tegevus. Kirjanduses seoses Shini "lihase ja venoosse pumba" tööga on erinevusi. Mitmed autorid väidavad, et "lihas-venoosse pumba pumpamise funktsioon on kokkusurutud sügava pagasiruumi lõikamislihaste abil (Schuro.g., 1980; Firsa E.F. koos Sovaliga., 1992). Vaatepunktis on tavalisem, et vere tagastamine toimub sinuse sinuse kulul võnkumislihaste puhul, mis tühjendavad ja vereringe samal ajal on oluliselt kiirendatud (Vedensky at et al., 1979.1983 ; Aliimi GS et al., 1994). Arvukad töö mõõtmise funktsionaalse surve venoosse nina ja sügavate joonede jalad näitavad, et lihaste lühend on oluline mõju venoosse vere väljavoolule (Waldman VA, 1960; Henderson G. et al., 1936; HELLEBRANDT FA et al., 1939; Barcroft H. et al., 1949; Lundbook J., 1966). Olles mõjutanud verevool intramuskulaarsete veenide sügavatel maanteedes, mõjutavad lihaste kokkutõmbed mitte ainult verevoolu arteriole, vaid ka pinna veenidelt lõõgastumisfaasi (Dodd H. et al., 1976; Aliimi Gs et al., 1994 ). Kommunikatsiooni veenid mängivad sellega seoses olulist rolli, kuigi see ei ole ka lõpuni selge, kus faasid on otseste ja kaudsete kommuunsentide veres ja kas nendes veenides ei ole verevoolu (SHKURO AG, 1980; Konstantinova G. Et al., 1982; Bjordal RI, 1970). Seega tundub "lihas-venoosse pump" keeruline mitmekomponentne moodustumine, mis on peamine element, mille lihaste venoosse sinuse teenida. Pinna, perforantide ja sügavate veenide ventiilide kaasasündinud või omandatud puudus vähendab "lihas-venoosse pumba" efektiivsust. Selle aktiveerimine sarnases olukorras toob kaasa pöörleva verevoolu piki alumiste jäsemete venoosse süsteemi (Dumpe.p. Sovutilt., 1982; Shaydakov E.v., 1999; Shevchenko Yu.l. et al., 2000). Vesinikusoosihaigus on kaks patogeneetilist mehhanismi kroonilise venoosse puudulikkuse arendamisel. Ühel juhul tekib vere heakskiidu suure ja madala subkutaanse veenide suu kaudu teises - läbi perforantide veenide kaudu. Struktuurimuutused sügavates veenides (eakakaasia, ventiili puudulikkus) põhjustavad hemodünaamilisi rikkumisi verevoolu, dünaamilise venoosse hüpertensiooni, "pingekambrite" moodustumise korral. Järgnev etapp on patoloogiliste venoosse venoosse shuntside väljatöötamine vere refluksi kaudu SAFFE-reieluu, safoomi-ponedstraadi ja perforaalsete veenide kaudu, mis põhjustavad subkutaannete veenide süsteemis hüpertensiooni. Veenike seinte dilatatsioon, veenilaiendid, vere patoloogiline deposiit pinna veenides kasvab. Hemocirculatoorsete häirete arengu viimane etapp on mikrotsirkulatsioonisüsteemi muutused.
Tuleb kõigepealt füsioloogilise vastusena venoosse makrohemodünaamika rikkumistele, need muudatused läbivad seeriajärjestusse, mis lõpevad koe vahetushäirete ja sügavate düstroofiliste muutustega naha, nahaaluskoe ja teiste alumise osa anatoomiliste konstruktsioonide vahel.
Haiguse edenemisena suureneb kapillaaride endoteeli seina läbilaskvuse järkjärguline vereplasma makromolekulaarne fraktsioonid (Kuzin M.I. et al., 1979; SZWED I.I. et al., 1980). See omakorda toob kaasa valguse fraktsioonide nihked mõjutatud jäsemelt voolavale verele, suurendades globuliinide osakaalu ja kiirendades veri ühtsete elementide agregatsiooni. Täiendavad muudatused on koguda albumiini ja seejärel raskemate valgu fraktsioonide rangemate ruumide ja Interstice turse.
Transcapillary Exchange'i rikkumise aste sõltub venoosse makrohermodynamics'i seisundist. B.N. töödes Zhukov koos kaasautoriga (1979, 1993) näitab, et kompensatsiooni etapis on veevarustuse haiguse korral, on peamiste plasmakomponentide transcapillary ülekandmine tavalises vahemikus. Väljastunud staatilise ja dünaamilise venoosse hüpertensiooni tingimustes voolava veevarustuse dekompenseeritud käigus iseloomustab kapillaarede läbilaskvuse suurenemine peamiste plasmakomponentide (valk ja hapnik).
N.L. Sirvi ja k.g. Burnard (1982) Õpingutes väljendasid nad arvamust, et läbilaskvuse suurendamine on seotud kapillaaride endoteliotsüütide vahelise ruumide laiendamisega, mis on tingitud venoosse hüpertensioonist. Nende arvates võimaldab endoteliumi suurenenud läbilaskvus langeda interstitsiaalsesse ruumi suure vereplasma molekulideks, eriti fibrinogeenile. Tulevikus esineb fibrinogeeni polümerisatsioon fibriinis väljaspool veresoonte kanalit, mis toob kaasa fibriini "mansettide" moodustumise microscience'i ümber. Arvatakse, et need "mansettid" on barjääri hapniku hapniku difusiooniks kapillaaridest koes, kusjuures isheemiliste kahjustuste tekkimine ja lõppkokkuvõttes trofiliste haavandite moodustumine. Immunohistokeemiliste meetodite abil uurisid autorid perikaplaatide kompositsiooni. On näidatud, et need sisaldavad kollageeni IV tüüpi, laminiini, fibronektiini, tenssiini ja fibriini. N.L saadud andmed Sirvi ja k.g. Burnit andis trofiliste häirete patogeneesi teooria päritolu kroonilises venoosses puudulikus, mida välismaal kirjanduses nimetati "fibriini mansettide teooriaks" (sirvige N.L., Burnard K.g., 1982).
Üks trofiliste haavandite moodustumise patogeneetilisi mehhanisme peetakse koe hapniku katkestamiseks. Paljud uuringud on näidanud, et kompensatsiooni etapis kroonilise venoosse puudulikkus, ei erine madalama osa kudedes hapniku pinge normi kudedes. Vere väljavoolu dekompensioone väljatöötamisel tekkivad hüpoksia, mis väljendub hapniku osalise pinge väljendunud vähenemine (Stacey M.c. et al., 1987, Solomon S. et al.1995). Õige vastandlikud andmed saadi H.J. Dodd koos kaasautoriga (1985). Nad leidsid, et osaline pinge hapniku alumiste jäsemete nahas raskete krooniliste venoosse puudulikkuse patsientidel on kõrgem kui tervetel inimestel. Sarnased tulemused saadi teiste autorite poolt (Binaghi F. et al. 1995; Smith P. D., 1996; Schmeller W.T., 1997). Samuti viidi läbi Xenoni kliirensi difusioon (Cheatle T. et al., 1990), mis ei avaldanud kudede hapniku rikkumisi. Arvutused kasutades teoreetilist mudel gaaside difusiooni tehtud C.C. Michel koos kaasautoriga (1990) näitati, et fibriini hoiused, 99% veest koosnevad, ei mõjuta väikese molekulide transport üldse. Läbitud uuringute põhjal jõuti järeldusele, et mitte ainult hüpoksilised kahjustused kudedele mängib rolli trofiliste häirete patogeneesis madalamate jäsemete kroonilise venoosse ebapiisavuses.
Aastal 1987, S. Moysees koos autorid näitasid, et suurenenud rõhk liinide alumise jäseme terve inimese mikrotsüütvoodi, leukotsüütide käivitatakse. P.R.S. Thomas ja kaasautorid (1988) kordas seda uuringut. Neid täheldati, et pärast 60-minutilise istungi positsiooni viibimist verdis leukotsüütide arv, mis on võetud suurest subkutaansest veeni patsientidest kroonilise venoosse puudusega patsientidel 30% ja tervetel ainult 7%. J. Edwards 1998. aastal said sarnaseid tulemusi tehnikaga märgistatud leukotsüüte abil. Leukotsüütidel hilinesid mikrotsirkulatsiooni kursusel venoosse hüpertensiooni ajal kahjustada ja kui see mõju jätkub paljude aastate jooksul, arenevad lõplikud troofilised haavandid.
Leukotsüütide kudede kahjustamine sisaldab mitmeid patogeneetilisi mehhanisme. Venoosse hüpertensioonis märgitakse kapillaaride laienemine ja nende verevoolukiiruse märkimisväärne vähenemine. Nendel tingimustel intravitalmikroskoopia näitas, et leukotsüüdid kapillaarides liiguvad aeglasemalt erütrotsüüte, mida seletab nende suure mahu ja sfäärilise vormiga. See toob kaasa iga leukotsüütide punase vererakkude kogunemise, kui see läbib kapillaare. Suure läbimõõduga post-rakulise koha leidmine nihutasid punased verelibled valgete vereliblede anuma perifeeriasse, kus osa neist pulgad endoteliumile, esineb "söödava seistet" leukotsüütide nähtus (Schmid-Schoenbein " GW et al, 1975, 1980). Leukotsüütide adhesioon endoteelile toob kaasa nende aktiveerimise, vabade radikaalide, proteolüütiliste ensüümide ja koekahjustuste eraldamisega. Neutrofiilid võivad rännata ka veresoonte seina läbi ekstratsellulaarse ruumi. Jätkub pikka aega, see toob kaasa sügavad trofilised häired pehmete kudede. Tuleb märkida, et vererakkude ekstravasatsiooni - mitmesugune protsess, mis hõlmab liimmolekulide aktiveerimist ja vabastamist leukotsüütide ja endoteelirakkude, nende rakkude vahelise interaktsiooni ja reaktiivsete ainete vabanemise (leukotrieenide, interleukiinide, vabade hapnikuradikaalide vabanemise jne) (Thomas PRS et al., 1988; Scott Hj et al., 1990; Veraart Jcet al., 1993; Wilkinson Ls et al., 1993; Smith PD, 1996) (Jn2).

Joonis.2. "Leukotsüütide agressioon" kui kapuuts.
On näidatud, et tervetel inimestel pärast püsiva positsiooni püsimist 30 minutit, Elastaasi ja laktoferriini esinevad neutrofiilide graanulites sisalduvatel veres (kilbid D.a. et al., 1994). Sarnased uuringud viidi läbi patsientidel, kellel on madalamad jäsemete laienemine lipodermalmatoskleroosi ja troofiliste haavandite arendamisega (Coleridge Smith P.D., 1994; kilbid D.A. et al., 1994). Samal ajal märgiti, et elastaasi ja laktoferriini aktiivsus oli veenide patoloogiaga patsientidel oluliselt suurem, võrreldes sama vanuse ja sooga tervete inimestega. Hilisemates uuringutes ilmnes see, et leukotsüütide adhesioon endoteliumile venoosse hüpertensiooniga põhjustab endoteeli otsest kahjustusi, millele on lisatud lahustuvate kleepmolekulide välimus süsteemses verevoolus. Endoteliumis, venoosse hüpertensiooniga suureneb antigeeni ekspressioon, sarnane VIII faktori ja liimmolekulide, eriti ISAM-1 (intercellaarse adhesiooni tüüp 1 molekuliga 1). Need tegurid aitavad kaasa suure hulga leukotsüütide adhesioonile (Veraart J.c. et al., 1993; Wilkinson L.s. et al., 1993).
Meil on uuring hapniku-sõltuva ja hapniku sõltuva biotsiduse neutrofiilsete garburotsüütide mikrotsirkulatsiooni-voodi patsientidel trofiliste haavandite madalamate jäsemete kroonilise venoosse puudulikkuse. Uuring viidi läbi lüsosomaalse katioonkatse ja testiga kena tetrasoliumiga kapillaarveres alumise jäseme patsiendist. Saadud andmed näitavad, et aktiveeritud neutrofiilid vabastavad nende agressiooni (katioonvalgud ja hapniku aktiivsed vormid) tegurid, mille jaoks mikrotsirkulatoorse kanali endoteelotsüüdid võivad olla sihtrakkudena. Tuleb märkida, et hapnikust sõltuvad biotsiidi mehhanismid aktiveeritakse varem, kusjuures vähem hääldatud venoosse puudulikkus, kui hapnikku sõltuvate tegurite moodustumine (või terav aktiveerimine) ei ole veel esinenud (joonis 3, 4)

Joonis fig. 2. Neutrofiilsed vererõivad granulotsüüdid alumisest jäsemest erinevate hapniku sõltuva biokatsioonis.
Värvimine vastupidav roheline ja Azur Azur A. suurenenud 10x100.

Joonis 3. NST positiivne neutrofiilne verenäärme granulotsüüt alumise jäseme.
Värvimine ParaSoltrotrazoliye sinine ja metüülroheline. Suurenemine 10x100.
Seega on see praegu kogunenud andmed, mis võimaldavad teha järeldusi, et leukotsüütide aktiveerimine on üks juhtivaid mehhanisme pehmete kudede trofiliste häirete patogeneesis madalamate jäsemete kroonilise venoosse ebapiisavuses. Siiski on valgete vereliblede massiivse aktiveerimise põhjus ning leukotsüütide agressiooni erinevate tegurite roll koekahjustuse arendamisel endiselt ebaselge.
Mikrokõrvalise tasemel esinevad hüpoderma arterid ja arterioolid. Laevad ümbritsevad kollageeni haakeseadised, järsult nutma ja keerata, harva asuvad ja ebaühtlased. Arteriaalses osakonnas on sageli väikese kaliibriga ja arterioolide spasmi arterite märke. Kui summa prokapillarid ja pidev vahemaa nende vahel, nii kapillaaride arv ja pikkus, mis vastavad atroofiale ja lameda papillaarkiht, muutub nende vahel. Suurimaid muudatusi täheldatakse venoosse venoosse venoosse laevadel, samas kui sügav venoosne plexus jääb sageli puutumata. Elektroskoopia andmed näitavad endoteeli ultratsellulaarse struktuuri olulisi häireid endoteelirakkude turse kujul ja endoteeli pooride laiendamine, mille kaudu erütrotsüütide ekstravaasia. (Mazaev P.n. et al., 1987 Gazeshev V.K., Khokhlov A.M., 1991, Liebovich S.j. et al., 1987, Scott H.J. et al., 1990).
Märkimisväärsed muutused esinevad lümfinaatlaedades. Neid iseloomustab alumise jäseme pinna lümfisplexi peaaegu täielik hävitamine (A. Bollinger, 1982).
Krooniline venoosne hüpertensioon viib alumise jäseme hemomic crystrali kanali väljendunud rikkumistele. Neid multifaktorite häireid iseloomustavad muutused mikrotsirkulatsioonisüsteemi kõigis linkides.
Mikroobide tegur mängib väga olulist rolli soojade kudede trofiliste häirete arendamisel. Saadud troofiliste haavandite materjalide bakterioloogiliste uuringute puhul leidub stafülokokkide, pseudomonas, Escherichia, Proteuse, Citrobacter'i liikide vähemusel ja Staphylococcus aureus (kuni 30% juhtudest) monokultuur. Rohkem kui pool mikroorganismide juhtudest eraldatakse mikroobide ühenduste kujul. Ka Candida perekonna seente assotsilus iseloomulik sünnituse Staphylococcus, Pseudomonas, Klebsiella (kuni 27%) mikroorganismidega. Haava nakkus mürgine toime Ümbritsev kangad vähendavad üldist ja kohalikku vastupanu, põhjustades keha mikroobse sensibiliseerimist ja karfilisi häireid süvendades.
Seega on madalamate jäsemete kroonilise venoosse puudulikkuse haavandid iseloomustavad polüvalentne arendusmehhanism, ühtne venoosne väljavoolu häired, mikrotsirkulatsioon, süsteemne ja kohalik vastus mikroobse agressioonile.
Kliinik, instrumentaalne diagnostika ja diferentsiaaldiagnoos. Kroonilise venoosse puudulikkuse trofilised haavandid on reeglina alumise jala alumise kolmandiku sisepinnal perforaalsete veenide projektsioonis (joonis 5).
 |
FIG5. Venoosse trofiline haavand
Samal ajal võib mõnikord peptilise defekti paikneda jala välisküljel ja esipinnal, mis juhtub selle lokaliseerimise perforaalsete veenide väljendunud ventiili puudulikkuse korral. Kõige raskemite puhul katavad trofilised haavandid ringikujuliselt Shin. Haavandilise defekti suurus võib varieeruda vähese haavandite väheneva haavandite alast, mis hõivab enamik alumise jala pinda. Arvestades, et trofiliste haavandite pindala on oluline ravi taktika kindlaksmääramisel, kliinilises praktikas kasutame professor V.YA pakutud klassifikatsiooni. Vazutkov, mille kohaselt trofilised haavandid on jagatud väikesteks (kuni 10 cm2), keskmise (11-26 cm2), suur (26-50 cm2) ja ulatusliku (üle 50 cm2).
Trofiliste haavandite ilmumist eelneb mitmed sümptomid, mis näitavad verevoolu dekompensatsiooni alumisest jäsemest. Venoossete väljavoolude rikkumiste progresseerumine veevarve või post-terrombootilise haiguse taustal toob kaasa turse suurenemise turse suurenemise alumise jäsemete valu, öökultuuride, naha sügeluse. Vereplasma ühtsete elementide ja valkude ekstravasatsioon pehmetesse kudedesse ilmneb kliiniliselt pigmentide tekega, subkutaanse koe tihendamisega. Tulevikus on hüperpigmentatsiooni ja liposkleroosi ühendamise tsoonid, nahk pakseneb, muutub intensiivseks, fikseeritud valulikuks. Pehme kudede vastuvõtmine Vereelementide kuju lagunemistooted, millel on antigeense omadused põhjustavad põletikulist reaktsiooni, mis ilmneb naha hüpereemia ja antide dermatiit. See aitab kaasa ka katioonsete valkude koele ja neutrofiilsete granulotsüütide hapniku aktiivsetele vormidele. Lümfide plexuste hävitamine viib intradermaalse lümfostaasi ja lümfide transduktsiooni. Shin nahk muutub "oranži kooriku" välimuseks, läbipaistva vedeliku tilgad kogunevad sellele. Tulevikus on suurimate patoloogiliste muutuste tsoonis tekkinud epidermise koorimise fookus, mis näeb välja väljapoole valge värvi spirlina, meenutades märkus parafiini. Sellist valitsevat seisundit nimetatakse valge naha atroofiaks. Selle taustal piisava kahjustuse haavandilise defekti moodustamiseks.
Väikeste haavandite väikeste suurustega kaetakse selle pind tavaliselt templiga. Nõuetekohase ravi puudumine toob kaasa trofiliste haavandite suurenemise, mis esineb kas piiride laiendamisega või mitme haavandiliste defektide ühinemise tõttu. Varikoosi haavandite põhjas on selles etapis esindatud nekrootiliste kudede, fibriini, aeglase granulatsiooni kombinatsioon. Haavandi defekti piirkonna suurenemine kaasneb tavaliselt haavandite tungimisega sügavusel. Kui algselt kahju on piiratud ainult nahaga, siis on protsessis subkutaanne kiud, fastsia ja mõnikord sügavamad kuded kaasatud. Muddy-eraldatud mudane mudane segu fibriini seguga, kui mikroobide infektsioon on kinnitatud, iseloomustab mädane eksudaadi välimus. Sel juhul on haiguse käigus sageli keeruline mikroobse ekseem.
Venoossete troofiliste haavandite kliiniline diagnoos põhineb kroonilise venoosse puudulikkuse subjektiivsete ja objektiivsete sümptomite identifitseerimisel, venoossete laevade patoloogia (veenilaiendid), anamnestic andmed süvaveenide tromboosi kohta.
Selleks, et diagnoosida eripärade häirimise vere väljavoolu, ultraheli meetodeid uuring laevade alumise jäsemete kasutatakse. Hinnake patoloogiliste veenike reflukside olemasolu ja olemust pealiskaudsete, perforantide ja sügavate veenide juures. Kõige raskemite juhtumite puhul, kui loetletud uurimismeetodid ei ole venoosse väljavoolu seisundi hindamiseks piisavad, kasutatakse röntgen-linnaosa flebography.
Haavandi moodustamine, nagu varem mainitud, võib olla mitte ainult verevool dekompensatsiooni ilming kroonilise venoosse puudulikkuse ajal, vaid ka teiste haiguste sümptomite sümptomite ajal.
Reputsub ateheroskleroosi ja endarteriiti. Arterite oklusiivsed haigused kannatavad rohkem kui mees. Diferentsiaaldiagnoos põhineb kroonilise arterite obstruktsioonide kaebuste kindlakstegemisel. Kõige kardinaalse sümptom on vahelduva kromotia. Samuti iseloomustab tuimus ja jahutusjäsemed. Kontrolli korral täheldatakse tähelepanu karvade katte, lihaste atroofia, deformatsiooni ja naelaplaatide seenhaiguse ammendumise. Haavand-nekrootiline protsess, millel on hävitama ateroskleroosi ja endikateiit, lokaliseeritakse jala valdkonnas. Haavandite servad on varustatud, neil on selged kontuurid. Põhit allosas esindavad nekrootilised kuded koos nõrgaga, mis on eraldatud ebameeldiva lõhnaga. Sageli nekrootilise protsessi ulatub sügavatesse kudedesse alumise jäseme kudedesse kõõluste ja luude ekspositsiooniga. Trofiliste haavandite isheemilise iseloomu peamine diagnostikakriteerium on pulseerimise nõrgenemine või puudumine jäseme arterites. Ultraheli skaneerimine võimaldab teil õige diagnoosi panna.
Diabeet. Trofilised haavandid suhkurtõbi mellitus tekivad laevade ja närvide spetsiifiliste kahjustuste tõttu. Patoloogilise protsessi suurte arterite iseloomustab arterioskleroosi (pattu. Mediokalcinoos, Media Cartridge, Mediocleroos, Mediogeration) MENSERBERG - erinevate läbimõõdude arterite keskmise kesta kaltsinoos, mis puudub sisemine ja välimine kest. Kapillaarides esineb basaalmembraani paksenemine glükoproteiinide suurenenud sünteesi tõttu hüperglükeemia taustal. Ensüümide aktiveerimine, mis aitavad kaasa glükoosi konversiooniks osmaaliliselt aktiivse sorbitoolina, põhjustab bioloogiliste membraanide kaudu tungivate raskustega, põhjustab närvikoe turse ja kahjustusi neuropaatia arenguga. Trofilised naha muutused arenevad reeglina II tüüpi diabeediga. Nad lokaliseerivad jalgade sõrmede otsaplangesid ja on sageli kombineeritud jala klaaskiust gangreeni sõrmede ja flegmoniga. Süsivesikute riigi laboratoorsed uuringud võimaldavad õige diagnoosi absoluutse enamuse juhtumite korral panna.
Neurotroofsed haavandid Selle tulemusena seljaosade denerveerimise tulemusena selgroo ja perifeersete närvide vigastustes. Neid iseloomustab kangekaelne voolu, paiknevad sagedamini jala plantarile või küljele. Vaatamata väikestele mõõtmetele iseloomustab neid haavandeid märkimisväärse sügavusega. Haavandist kraateri põhja esindab nekrootiline riie, millel on vähenenud serousi lihvimine. Neurotroofiliste haavandite looduslike hüvitiste protsessid on nii vähendanud nii, et granuleerimisriie on kas täielikult puudub või on esindatud väheste granulatsioonipiirkondadega.
Martorella sündroom. 1944. aastal kirjeldab Mararelleemi harva hüpertensiivse haiguse alusel trofilisi säärehaavandeid. Seda haigust täheldati sagedamini naistel ja harva meestel. Nende haavandite moodustumise põhjus on hüpertensiivse proliferatsiooni ja suvetaliini fookuskauguse isheemia väikestes arterites ja arterioolides, põhjustades nende luumeni ahenemist. Trofilised haavandid Martorella sündroom on sagedamini paiknevad välispinnal TIBIA. Haiguse iseloomulik tunnusjoon väljendub haavandite tsoonis valu.
Nahavähk. Raskused B. diferentsiaaldiagnoos Venoosse trofilised haavandid ja pahaloomulised kasvajad naha tekivad kas pahaloomulise kasvaja korral pikka olemasoleva trofilise haavandi või pahaloomulise kasvaja nekroosi ja lagunemise korral. Mõlemal juhul nõuab koe kasvu (pluss lapiga) kogu haavandi perifeeriat tsütoloogilist või histoloogilist uurimistööd. Vähktõve patoloogias määratakse korterpiima (harva basaalrakkude) vähi rakud preparaatides.
Ravi. "Shin haavandid esindavad kirurgide tõelist risti nende mõistliku sihikindluse ja ravi raskuses." Need akadeemiku sõnad S.I. Spaskukotsky kajastab täielikult kõiki arsti raskusi patsientide ravis alumise jäseme trofiliste haavandite ravis.
Tänapäeval ei ole kahtlust, et ainult integreeritud mõju võimaldab mitte ainult haavandilise defekti paranemist, vaid ka pikaajalise kvalifitseerimata perioodil. Selline tulemus võib pidada rahuldavaks alumise jäseme patoloogiaga patsientide ravis rahuldavaks.
Sõltumata venoosse trofiliste haavandite esinemise põhjusest, haavade protsessi suuruse ja faasi põhjusest tuleb ravi alustada konservatiivsete meetmete kompleksiga, mille eesmärk on paranemine või haavandusala vähenemine Põletikuliste reaktsioonide ja tüsistuste leevendamine, eeoperatiivne ettevalmistamine, elukvaliteedi parandamine.
Konservatiivne ravi peaks algama vajaliku patsiendi ravirežiimiga. Patsiendi viibimine voodis 25-30 °-kihilise jala lõpus aitab kaasa venoosse väljavoolu parandamisele ja sageli toob see kaasa trofiliste haavandite vähenemise ja tselluliidi nähtuste leevendamise vähenemise. Posturaalse drenaaž võib olla varustatud ka rulliga, mis on ühtlaselt vooderdatud kahjustatud madalama osa all.
Elastne kompressioon. Praegu vaieldamatu fakt on see, et ühtegi kompressioon ei saa edukalt rakendada ükski tuntud meetodid haiguste ravi alumise jäsemete. Lisaks sellele võib öelda, et kompressiooniravi on ainus patogeneetiliselt mõistlik, ohutu ja praktiliselt mitte vastunäidustused meetodiga.
Kroonilise venoosse puudusega, millel on väljendunud trofilised häired jäsemete pehmete kangastega, reeglina kasutatakse III klassi lühieäratavuse ja kokkusurumise kudumite knitwear. Trofiliste haavanditega patsientidel survetooted tuleb asetada paiksete ravimite sisaldavate sidemete peal. Sellisel juhul toimib inlateeritud suvila-marli sideme adsorbeerimisaterjalina, millel on karfilise haavandite pinnalt väljendunud eksudatsioon. Elastse sideme moodustumine peab toimuma trendlelenburgi positsioonis (alumise peatasemega eespool). Samuti on oluline luua ühtlaselt väheneva astme järkjärguline lõpetamise jäseme pahkluu põlveliigese. Pärast ägeda põletiku leevendamist trofilise haavandi tsoonis ja seega vähendades exudatsiooni vähendamist, on soovitatav kasutada spetsiaalseid tervendavaid kudumisrõngaid kokkusurumise eesmärgiga. Tingimusteta eelised on lihtsus ja esteetika taotluse. Mitmesugused elastsed kompressioon on zinc-želatiini sideme poolt pakutud p.g. Unna rohkem kui 100 aastat tagasi. Tsink-želatiini sideme terapeutiline toime seisneb laiendatud pinna veenide segmentaalsest kompressioonist, takistades nende verevoolu tagasipöördumist, lokaalset kokkupuudet trofilise haavandiga (tsinkbakteritsiidne toime teatud tüüpi mikroorganismide, osmootiliste toimingute puhul jne).
Farmakoteraapia. Praegu hõivatud kroonilise venoosse puudulikkuse farmakoteraapia kindlalt selle patoloogia põhitüübiks. Alumiste jäsemete troofiliste haavanditega patsientidel on vaja hoolikalt hoolikalt läheneda konservatiivse ravi valikule. Trofiliste naha muutuste raskusaste dikteerib vajadust määrata erinevaid ravimeid farmakoloogilised rühmadJa haava protsessi etapp ja allergiliste reaktsioonidega patsientide kalduvus on ravi põhjalik individuaalne valik. Kahjuks ei saa mõnda osa patsientidest madalamate jäsemete patoloogiaga erinevatel põhjustel teha radikaalseid kirurgilisi sekkumisi või nende täitmist tuleb jagada mitmeks etapiks. Nende patsientide jaoks on konservatiivne ravi ainus võimalus vähendada kroonilise venoosse puudulikkuse ilminguid.
Näidustused erinevate ravimirühmade kasutamiseks sõltuvad paljudest teguritest, sealhulgas haiguse kulgu etapist ja raskusest, tüsistuste tekkimise riski. Samal ajal tuleb tunnistada, et objektiivsed kriteeriumid, mis võimaldavad teil välja töötada optimaalne farmakoteraapia taktika, kuni ei ole. Ravimite vahendite kasutamine peaks siiski olema seotud haavaprotsessi faasiga.
Esimeses etapis, kui ägedate kudede ägede põletiku ja hävitamise ilmingud valitsevad farmakoloogiliste preparaatide kasutamise peamine eesmärk põletiku sümptomite kiire kõrvaldamine, nakkuse võitlus.

Joonis 7. Troopika Shin haavand akuutse mädase põletiku staadiumis
Nimetab ravi mittesteroidsete põletikuvastaste ainetega (diklofenak, indometatsiin, ketoprofeeni, meloksikaadi jne), disgraanites (atsetüülsalitsüülhape, dipüridamool, klopidogreeli), antihistamiin (ketotifeen, celesteine, tööstus), antioksüdante (wit. E, emoksiipiin, MILDRONAT). Antibiootikumide kasutamist pikka aega peeti absoluutselt näidatud alumiste jäsemete trofiliste haavandite juuresolekul. Praegu tundub mõnevõrra muutunud. Näidustused hoidmiseks antibakteriaalne ravi See esineb laialdaste troofiliste häiretega, mis voolavad väljendunud perifokaalse põletikku, samuti trofiliste haavandite eraldatud mädase oleku juuresolekul. Antibiootikumide kohalik kasutamine kajastatakse praegu ebaefektiivselt. Arvestades mikroobide maastikku, on kõige tõhusamad antibakteriaalsed ained poolsünteetilised penitsilliinid, tsefalosporiinid II -SH põlvkonnad, fluorokinoloonid.
Teises etapis, kui koe hävitamise protsess ja ägeda põletikku nähtuste protsess peatatakse, on mikrotsirkulatoorsete häirete korrigeerimine farmakoteraapia peamine ülesanne. Praeguses etapis on vaja luua tingimused kudede regenereerimise "algus", üleminek kataboolsest faasist anabolismifaasile. Praeguses etapis on soovitatav määrata polüvalentsed flebotroopsed ravimid. Nad esindavad rühma heterogeensetest ravimite keemilise struktuuriga, milles juhtiv toimemehhanism on flebotooniline aktiivsus. Need on ravimid, mis sisaldavad diosmiini ja Hesperins (decrax, tsükli-3-fort), hüdroksirutosiidid (müratant, trocserutrutiin, veltinsiin), heptamiini (bincor-fort). Lisaks veenide tooni suurendamisele rakendatakse nende ravimite meditsiinilist toimet lümfodentifunktsiooni parandamisega, kõrvaldada mikrotsirkulatoorsed ja hemorrhealhäired, põletikulise leevendamine. Leukotsüütide aktiveerimise avastamine trofiliste häirete patogeneesis madalamate jäsemete kroonilise venoosse ebapiisavuse juures oli leukotsüütmise metabolismi mõjutavate farmakoloogiliste preparaatide tekkeks. Prostaglandin E 1. Valmistamisel on märkimisväärne mõju mikrotsüütidele, vähendades leukotsüütide ja kolesterooli sisalduse aktiveerimistlaeva seinale ning inhibeerib ka trombotsüüte agregatsiooni. Selles etapis on soovitatav jätkata disgregante ja antioksüdantide kasutamist. Põletikuliste ilmingute täielik leevendamine, haavandilise defekti aktiivse epitelatsiooni algus näitab ravi edu ja selles etapis reeglina viiakse monoteraapia läbi ühe kaasaegse flebotroopsete ravimite abil. Flebotoonika raskete krooniliste venoosse puudulikkuse vormidega tuleks rakendada pikka aega (mitu aastat) aega, kursusi 2-3 kuud lühiajaliste katkestustega. Tuleb märkida, et flebotooniliste ravimite lisamine alumiste jäsemete troofiliste haavanditega patsientide ravi diagracenisse mitte ainult ei paranda ravitulemusi, vaid ka kulutõhus.
Kohalik ravi. Kogu meditsiini ajalugu, mitte ainult suurte ravimite komplekt, vaid ka mitmesugused bioloogilised kuded, mineraal- ja taimsed ained, samuti füüsikalisi riskipositsiooni (ultraheliõli, magnetvälja jne) kasutati trofilise kohaliku ravi jaoks alumise jäsemehaavandid. Kaasaegsete vaadete kohaselt trofhic'i pindadega Yazvpaikseid vahendeid tuleks rakendada sõltuvalt haavaprotsessi faasist. Haava protsessi esimeses etapis kasutatakse karfiliste haavandite allosas oleva väljendunud eksudatsiooni ja fibriini-nekrootiliste plaatide olemasolu, reeglina, vees lahustuva salvi, antiseptikumite lahuseid, sorbeerimissuiti, samuti Ensüümi ettevalmistused. Hea toime annab haavandite pesemise seebilahusega, millel on selle hilisema niisutus antiseptikumide poolt. Ekseemi ja dermatiidi sümptomite olemasolu nõuab kortikosteroidide salvide, hõbenitraadi lahuse, tsinki pasta kasutamist.
Haava protsessi teises ja kolmandas etapis tegutsevate paiksete ravimite valik määratakse nende võimega stimuleerida haavandi pinna granuleerimis- ja epitelisatsiooniprotsesse. Selleks võib kasutada metüüluratsil salvi, salvi ja geeli "Solkoseriil", taimsed ettevalmistused (meri astelpaju õli, rosehip), polüfunktsionaalsed haavakatted (Allevin, Algiop, Algimaf, GemsPron, Comoborutek, Biol, Granufelples jne), tsink hüaluronaat. Rakukultuuride implanteerimist (fibroblastid, keratinotsüüdid) kasutatakse mõistlikult epiteeliperioodi jooksul.
Uuring mikrotsirculatoorse verevoolu parameetritest Laser Doppleri flumeetria abil erinevatel konservatiivsetel ravipäeval erinevatel aegadel näitas, et konservatiivse ravi taustal on madalamate jäsemete naha perfusiooni suurenemine, mikrotsirkulatoorse verevoolu mehhanismid taastatakse seotud impulsi ja venoosse surve. Samal ajal, arterioolide ja prokapillary sfinkrite funktsioon, st Koe perfusiooni säilitamise aktiivsed mehhanismid on oluliselt aeglasemad ja osa patsientidest praktiliselt ei parandata konservatiivsete ravimeetodite abil. Inspekteerimise uuringud läbiviidud kuu pärast konservatiivse ravi lõppu näitas, et mikrotsirkulatsiooni indeksi märkimisväärne vähenemine ilmub kudede perfusiooni halvenemise näitamiseks. Konservatiivse ravi mõjul normaliseeritakse ensüümi granulotsüütide süsteemide aktiivsus, mis vastutab nii hapnikust sõltuvate kui ka hapnikku sõltuvate biocytiliste protsesside puhul. Samal ajal põhjustab ravi lõpetamine lüsosomaalsete ensümaatiliste neutrofiilisüsteemide ülemäärase aktiveerimise mikrotsirkulatsiooni voodi. Saadud tõendid näitavad, et konservatiivset ravi mõjutab positiivselt üks juhtivaid trofiliste häirete patogeneesi tegureid kroonilise venoosse puudulikkus - hemomeratsioonisüsteemi rikkumised. Konservatiivse ravi mõju on siiski ebastabiilne ja lühiajaline.
Konservatiivravi patsientidel, kellel on dekompenseeritud kroonilise venoosse puuduse vormid madalamate jäsemete puudusega, ei ole radikaalne ravimeetod. Siiski võib see haiguse tõsidust oluliselt vähendada. Samal ajal nõuab ebastabiilsus ja konservatiivse ravi võimalikult lühikesed mõjud regulaarselt uuesti kursusi. Konservatiivset ravi ei saa vastu teistele, radikaalsetele meetoditele venoosse väljavoolu korrigeerimiseks, arvestades, et raskete kudede raskete troofiliste häiretega patsiendid on sageli põhjaliku ravi esimene etapp.
Kirurgia. Küsimus kasutamise kirurgilise ravimeetodit patsientidel trofiliste haavandid, arenenud taustal kroonilise venoosse puudulikkuse, see ei ole alati võimalik lahendada ühemõtteliselt. Alumiste jäsemete pehmete kudede trofilised muutused ühelt poolt raskendavad oluliselt operatiivse sekkumise teostamist, teiselt poolt on täiendav argument kirurgilise ravimeetodi kasuks.
Pole kahtlust, et trofilise haavandiga patsiendil viiakse kirurgiline ravi optimaalselt läbi pärast selle epiteelialisatsiooni, kuid see ei tähenda, et haavandilise defekti esinemine on operatsiooni jaoks vastunäidustatud. Kui keeruline konservatiivne ravi ei põhjusta haavandite paranemist 3-4 nädala jooksul ja selle põhja on valmistatud granuleeritud koega ilma mädane või fibrinous eraldatud, siis sel juhul kirurgiline sekkumine on õigustatud.
Vastuliku haiguse ja väikese piirkonna väikese ala olemasolu, üheastmelise flebektoomia on võimalik koos reagelligentide perforeeritud veenide tealiga 1-2 cm pikkused. Tuleb läbi viia kõige õrnate tehnikate (nahaalune veenide pagaside ja lisajõgede laser koagulatsioon, miniflebektoomia).
Väliskeelse lipodermatoscleroosi ja (või) multirentraadi verejooksu korral tühjendatakse sügavatest veenidest pinnale jala alumises kolmandikusse, perforantide veenide endoskoopilise subfasikaadi dissektsiooni optimaalseks, kõrvaldades madala horisontaalse venoosse refluksi (joonis fig. 8).

Joonis fig. 8. Perforandi veenide endoskoopiline dissektsioon
Keskmise suurusega trofiliste haavanditega patsientidel tuleb kasutada perforantide veenide eemaldamise endoskoopilist meetodit.
Suurte ja ulatuslike haavanditega patsientidel tuleb operatiivset ravi läbi viia kahes etapis. Esimeses etapis toodetakse suure subkutaanse veeni ja selle muudetud lisajõgede pagasiruumi reiedest väljaspool trofilise muutuse tsooni. Selle kirurgilise sekkumise teostamine võimaldab teil katkestada vertikaalsed patoloogilised refluks suure subkutaanse veeni, mis aitab venoosse hüpertensiooni vähendada ja tekitab seeläbi koe hüvitise jaoks häid tingimusi. 3-4 nädala pärast teostatakse kirurgilise ravi teine \u200b\u200betapp. Optimaalne on Septide tehnikate kasutamine.
SEPS-tehnika kasutamine on õigustatud ja parandustoimingute tegemisel terrombootilise haiguse ajal. Kui identifitseeritakse patsiendil, kellel on tagumise soolaste veenide pehmete kudede trofilised häired, täidetakse nende kaugtööstuse täitmine vastavalt A.N. meetodile. Kasutusele võetud. See operatsioon võimaldab kõrvaldada tagasipöördumise verevoolu nii õige perforandi kui ka jala veenides, piirates seeläbi hüpertensiooni levikut trofilise häirete tsoonis.
Operatiivseid sekkumisi sügavatele veenidesse pärast terrorhioori haigusega viiakse läbi reeglina troofiliste haavandite paranemisega.
Rakendamine patogeneetiliselt põhjendatud operatiivse sekkumiste venoosse süsteemi alumise otsingus võimaldab kõrvaldada vere väljavooluhäired, et peatada peamised ilmingud venoosse hüpertensiooni ja luua tingimused epitelisatsiooni trofiliste naha defektide.
Seega sõltub alumise jäseme pehmete kudede hüppeliikide ja troofiliste häirete kirurgilised taktikad vereväljavoolide piirkondlike häirete omadustest ja pehmete kudede trofiliste muutuste raskusastmest. Selle kategooria diferentseeritud lähenemine patsientide kategooria kirurgilisele ravile väldib tüsistusi, vähendamata kasutusjuhendi radikilisust. Kirurgiline korrektsioon veeniväljavool dekompenseeritud vormidega alajäsemete põhjustab resistentse paranemise mikrotsirkulatsiooni funktsionaalsete näitajate, mis ilmneb vähenemine patoloogiliselt kõrgendatud kapillaarse läbilaskvuse ja funktsionaalse aktiivsuse neutrofiilsete granulotsüütide mikrotsirculator. Naha perfusiooni suurenemisena laser Doppler Flautry jalgadega.
Nõuab eraldi kaalutluse küsimusele, et etendada outodamplay peptilise defekti ekstsisioon trofiliste haavandite või ilma selleta. Tuleb märkida, et sellise tüüpi operatiivse sekkumiste teostamine ilma venoosse hüpertensiooni põhjuste kõrvaldamisega alumistes jäsemetena reeglina ei too kaasa edu. Enamikul juhtudel mõnda aega pärast operatsiooni, esineb haiguse või mitte-siirdamise nekroosi lähimas operatsioonijärgsel perioodil. Trofiliste haavandite materjali histoloogilised uuringud veenvalt tõestavad veenvalt, et noorte epiteeli kasv esineb nii haavandilise defekti servade arvelt ja higinäärmete sekretsiooni ja väljundosade epiteeli kulul. Seega on isegi ulatusliku haavandusala juuresolekul hemodünaamiliste häirete korrigeerimise ajal kõik selle epitelatsiooni eeltingimused (joonis 9).


Joonis9. Välimus Patsiendi ulatusliku trofilise haavandi enne ja pärast ravi
Haavandilise defekti plastikust sulgemise vajadus võib esineda patoloogilise protsessi pika vooluga, mis viis naha ja nahaaluskoe pöördumatute muutusteni regeneneratori võimete täieliku kadumisega. Sellistel juhtudel teostab pärast venoosse väljavoolu rikkumiste korrigeerimist dermatolüpektoomia abil, millele järgneb defekti lõhustatud naha klapi sulgemine. Selliste kirurgiliste sekkumiste vajadus esineb üsna harva - 0,05 -1% juhtudest.
Kokkuvõttes tuleb märkida, et trofiliste haavanditega patsientide ravi kroonilise venoosse puudulikkus nõuab põhiteaduste spetsialistide jõupingutuste integreerimist, spetsiaalsete haiglate arstide, polükliini ja patsiendi ise. Ainult selle tingimuse all on võimalik edukalt rakendada ulatuslikku meditsiinilist programmi, mis on vajalik raskete verevooluhäiretega patsientidele madalamatest jäsemetest.
Kirjandus.
1. Bauerzax J., Fleming I., Busse R. Kroonilise venoosse puudulikkuse patofüsioloogia. // flebolimpholoogia. - 1998. - № 7. - P. 1 - 7.
2. Vastekov v.ya., Protenko N.V. Jala ja jala trofee haavandid. - M.: Meditsiin, 1993. - 160 s.
3. Vedensky A.N. Varikoosihaigus. - L.: Meditsiin, 1983. - 207 lk.
4. SAveliev V.S., Gogogorsky V.A., Kiriyenko A.I. Flebology: arstide / edi juhend. V.S. Savelyev. - M.: MEDICMEN, 2001. - 641 P.
5. GazeshEV V.K., Khokhlov A.M. Trofiliste haavandite patogenees madalamate otsikute veenilaiendites. // Kirurgia. - 1991. - №10. - P. 100 -105.
6. Kiriyenko A.I., Grigoryan R.A., Bogachev V.yu., Bogdnets L.I. Farmakoteripia krooniline venoosne puudulikkus alajäsemete. // Consilium Medicum. - 2000. - Arr. 1. - C.16 -22.
7. O, Donnel T. F. Jr., Mcenroe C.S., Heggerick P. krooniline venoosne puudulikkus. // Surge. Clin. Põhja-am. - 1990. - №70. - P. 159-180.
8. STONKO YU.M., Shaydakov E.V., Yermakov N.A. Kroonilise venoosse madalamate jäsemete puudumise keeruline ravi trofiliste häirete etapis. // Consilium Medicum. - 2001. - Sissepääs. - Lk 28 - 31.
Mis sind muretseb?
Veenide veenilaiendid - see on patoloogiline seisund, mis põhjustab nende laiuse ja pikkuse muutuse. Bloodstock on katki, klapid ei tööta õigesti. Veenide seinte patoloogiate tagajärjel esineb haigus.
Trofilised naha muutused veenides ei ole haruldased, kuid need ilmuvad reeglina ainult käivitatud olekus. Kiire taastumise korral soovitatakse kombineerida traditsioonilise ja traditsioonilise meditsiini meetodeid ravis.
Varikoosi arendamise põhjused
On palju põhjuseid, mis võivad põhjustada veenide veenilaiendid, nende seas eraldada järgmised:
- Jääge pikka aega seisva positsiooni. Jalad on suur surve jalgadele eritingimuste korral, kui inimesed peavad sellises seisukohas palju aega kulutama, on veevarvikute väljatöötamine ebatõenäoline. Selle teguri süvendamiseks võib ja rasvumine - sel juhul on jalgadele veelgi suurem surve.
- Pärilik eelsoodumus. Kui mõlemad vanemad on diagnoositud sellise haiguse, tõenäosusega 70% ja kõrgem laps pärsib patoloogia.
- Suurema elustiili säilitamine. Sel ajal on see haiguse arengu kõige levinum põhjus. Paljud fleboloogid väidavad, et see on nn arvuti veenilaiendid. Need inimesed, kes veedavad pikka aega istuvas asendis, on mitu korda sagedamini silmitsi veenilaienditega.
- Hormonaalse tausta rikkumised. Naistel vastab põhjus sagedamini kui mehed. Fakt on see, et nende kehas on sageli ebapiisav östrogeen, kuid kollased kehad toodetakse vastupidiselt kahekordsetes kogustes. See on need, kes aitavad kaasa lihaste kude nõrgenemisele, nõrgendab anuma toon.
- Vere väljavool veenides on katki. See võib tekkida mehaanilistel põhjustel - tekitatakse takistus, selle tulemusena ei liigu verd täielikult. See võib olla kasvaja, trombi või midagi muud.
Haiguse põhjus võib põhjustada inimese elustiili. Ravimid, kõik see mõjutab laevade tooni. Igal juhul ainult arst saab määrata põhjuse arendamiseks nom ja määrata asjakohase ravi.

Varikoosi sümptomid
Arengu esialgses etapis ei ole sümptomeid praktiliselt mingit sümptomeid, mistõttu paljud töödeldakse abi hiljaks.
Et vältida haiguse edasist arengut ja vältida tüsistusi, peamised märgid, mis võivad esineda:
- Tööpäeva lõpus paisuvad jalad. Jalatsid võivad pärast täieliku puhkuse pärast täielikku puhkust muutuda, see juhtub tavaliselt hommikul, sümptom kaob.
- Teine iseloomulik sümptom veenilaiendite jaoks on kanese tuuma tunne, mis neelatakse jalaga jalaga. Ilmub vasika lihaste lõikamise tunne, eriti pärast pikka aega jalgadel või pärast arvuti kulutamist. Kui teil on hea puhkus ja soojenemine, siis järgmisel päeval sümptom kaob.
- Jalad on nn kuumade tunnete või pigem kaaviar. Viini muutunud väga märgatavaks.
- Teine hoiatus, mis viitab sellele, mis juhtub midagi valesti - jalad krambid öösel.
- Jalad naha all ilmuvad vaskulaarsed sisemised vardad vaskulaarsete tähtede kujul, kõigepealt nad vaevalt märgatavad, kuid mõne aja pärast hakkavad nad vahetama.
Kui te ei pööra tähelepanu kõigile nendele sümptomitele ja paljud tüsistused hakkavad ilmuma.

Diagnostika
Kui mees või naine näeb vähemalt ühte sümptomit, mis on eespool loetletud, on vaja pöörduda fleenoloogist nõu. See on see spetsialist, keda selliseid probleeme ravida ja uurida.

Selleks, et vältida tüsistusi, viivitada visiidi arstiga mingil juhul. Prognoos sõltub ainult sellest, kui kaua terapeutilised meetmed võetakse.
Diagnoos algab asjaoluga, et arst uurib patsienti, kahjustatud piirkond on tundlik. Järgmine etapp on instrumentaalne uurimine. Nagu praktika näitab, suunab ultraheli doppleri suund.
Analüüsid võivad anda täiendusena. Pärast diagnoosi sobivaid ravi on ette nähtud. Sellisel juhul on isehooldus keelatud.

Trofilised naha muutused
Alumistes jäsemete kahjustuste taustal on trofiliste muutuste arendamine võimalik, nende kroonilise käigus. Isegi pärast sürreaalse ravi möödumist võivad välismärgid jääda. Allpool vaatame selliseid rikkumisi.
Video selles artiklis kirjeldatakse üksikasjalikumalt, milliseid rikkumisi võivad olla.
Lipodermatoskleroos
Püsiva turse tõttu on rakkude võimsuse protsess katki. Venoomne väljavoolu rikkumise tõttu hakkab laevade survet suurenema.
Plasma ja rakud, st verekomponendid on võimelised läbima kapillaaride seinad, naha lokaliseerimiseks nahaga rasva kiht. Kõik komponendid hävitatakse, krooniline põletikuline protsess areneb, kõik see toob kaasa trofitsiini.
Hüperpigmentatsioon
Kõige sagedamini moodustatakse troofilised muutused sääreluu allosas, samuti pahkluu sees. Nahk muutub vähem tundlikuks, värv muutub tumedaks, varjus võib olla pruun.

Ekseem
Naha ekseem, millel on veenilaiendid, ei ole üldse haruldane. Pärast vere segamist jälgib kohalik immuunsus patogeense mikroflooraga, mis on nahal. Põletikulise protsessi asemel korrutatakse nakkuse patogeenid.

Stiimuli puutumatus vastab allergilisele reaktsioonile. Kohas, kus ekseem ilmub, on nahk suletud, väiksed filmid eraldatakse, haavad, nagu abrasioone. Patsiendi elukvaliteeti väheneb.
Atroofia nahk
Pigmenteeritud nahk pärast mõnda aega hakkab olema heledamaks, kuid see ei tähenda, et ta on taastunud. Vastupidi, see on rakulise toitumise hävitamise järgmine etapp - valge atroofia. Nahk muutub tihedamaks, krundid moodustuvad viienda kujul. Selles kohas jalad võivad mahu väheneda.
Dermatiit

Vesiikoosi dermatiit on krooniline põletikuline protsess, mis tuleneb ebapiisava vereringest. Krundid skaaladega ilmuvad nahk atroofia. Ülekaaluline inimeste kaal võib olukorda süvendada. Mõju See võib olla ka kahjulikud harjumused või ebamugavad kingad.
Trofilised haavandid
Kroonilised hoovused, pikka aega nad ei parane, võivad muutuda üha enam. Perioodiliselt haavad saab kuulda, kuid pärast aega nad avada uuesti. Nende määramiseks on ohtlik, kuna nakkus võib liituda.
Ravimeetodid veeremi
Haiguse varases staadiumis on minimaalselt invasiivsed meetodid haruldased, mistõttu ravimid põhinevad ravi ajal. Veenide seisundi parandamiseks on soovitatav kasutada mitme rühma ravimit: vetoonilised ja angioprotektorid.

Ravimid saab eemaldada ebameeldivate sümptomite - valu, turse, põletikku, väsimus. Laevade elastsuse suurendamine on võimalik suurendada vedeliku vedelikuna, clomes ei hakka moodustama.
Ettevalmistused, järgmist võib määrata ravile:
- troksevasiin;
- voison;
- phlebodia 600.
Ravi võib täiendada seljas.
Oluline! Ainult arst saab määrata narkootikume, sõltumatu ravi võib kaasa tuua riigi halvenemise.
Hirudoteraapia
Selleks, et kõrvaldada haigus varajases etapis operatsiooni ilma operatsiooni, Highheeps saab kasutada, mis on ravi leeches. Oma süljes on hammustuse pärast hammustuse, ta satub veresse. Viskoossuse näitajad on vähendatud, tromboos hoiatatakse.

Määrake protseduur võib eranditult arstiga, vastunäidustused selle kasutamisele võib olla järgmine:
- rasedus naistel;
- allergiline leches saladuse suhtes;
- keha ammendumine;
- verehaigused.
Lisaks on võimatu läbi viia naha pinnal arendatava põletikuliste haiguste protseduur.
Minimaalselt invasiivsed ravimeetodid
Need tõhusad protseduurid, operatiivse sekkumine ei nõua, patsiendid ei ole haiglas ja ei liigu pikka rehabilitatsiooniperioodi. Sellised meetodid on väikesed, samuti valutu. Enne patsiente, kohaliku anesteesia on seatud.
Skleroteraapia
Süstimise teel sisestatakse Viinis skleroos. Toimeaine võimaldab teil kahjustatud ala blokeerida, vere hakkab liikuma vereringesüsteemi ja ei kuulu suletud kohale.
Mõne aja pärast lahendab patoloogiline veen iseseisvalt. Scleroteraapia on peamine meetod veenide raviks, seda kontrollib ultraheliga.

Laser ablatsioon
Menetlus viiakse läbi ambulatoorse all, selle kestus pool tund kuni kaks tundi. Kohe pärast manipuleerimist võib patsient koju minna. Et patsient kannatada, kõik on hea, see pannakse kohaliku anesteesia.

Mõjutatud veeni valgusjuhend, see asub selle kaudu. Laserkiir lülitub sisse ja viiakse läbi selle mõju all, vere pöördemise. Laevade seinad rännavad, nad kleepuvad kokku ja kõik, sest kahjustatud ala puhastatakse.
Raadiosageduste ablatsioon
See ei ole kõige traumaatilise tehnika, mida kasutatakse raviks. Seda saab läbi viia mis tahes veenides, olenemata sellest, millisel läbimõõt neil on. Kohalik anesteesia on paigutatud operatsiooni ise kontrollib ultraheli.
Vajalik torkamine toimub Viinis, mille järel sisestatakse raadiosagedusekateeter seal. Seejärel sisestatakse anesteetikum, ümbritsevad kuded kaitstakse raadiolainete eest. Rehabilitatsiooniperiood kestab mitte rohkem kui kaks nädalat pärast seda aega patsient võib naasta täieliku eluviisi.
Microflebektoomia
Spetsiaalsete konksude abil kõrvaldab arst mõjutatud veeni. Sisestage kohaliku anesteesia konksud, sisselõige on väike, ei ületa ühte millimeetrit. Pärast ravi möödumist võtab rehabilitatsiooniperiood aega vaid mõne päeva pärast, kui inimene võib töö alustada.

Bruises võib jääda, kuid 3-4 nädala pärast lahendavad nad ise. Esimese paari nädala jooksul on soovitatav tulemus kanda kompressiooni kudumist. Protseduuri peamine eelis on see, et kahjustatud veen on täielikult eemaldatud.
Flebektoomia
Menetlus toimub sagedamini seljaaju anesteesia all. Pärast operatsiooni, paar päeva patsient peab olema haiglas.
Menetluse tähised on järgmised:
- väljendunud verevool;
- kolloomaveenide komplikatsioonid trofiliste haavandite kujul ja nii edasi.
Probe võetakse kasutusele väikese sisselõike kaudu. Laiendatud veeni krunt eemaldatakse, see järgib seda mehaanilisel viisil. Sisselõike pärast eemaldamist tuleb õmmeldud. Menetluse kestus mitte rohkem kui kaks tundi.
Ärahoidmine

Sellise haiguse arendamise eest kaitsmiseks tuleks järgida terve hulk meetmeid.
Valige nende hulgas järgmised:
- soovitatav on vaheldumisi puhata ja töö;
- istumispositsioonil on võimatu pikka aega jääda, samuti ei soovitata jalgu ületada, see aitab kaasa vereringehäiretele;
- sunnitud positsiooni istungil proovida muuta positsioone nii tihti kui võimalik;
- kaaskamine pressitud keha asju ei soovitata;
- naised ei tohiks vajadusel kanda kõrguste kontsaga kingad, vajadusel kulutab aega võimalikult vähe;
- iga päev teeb matkamine;
- järgige oma energiat, sööge nii palju vitamiinide ja kasulike ainete rikkaid tooteid.
Õhuke nahk veenide veenilate võib põhjustada palju tüsistusi. Pidage meeles, et põletikuline protsess ilmub veenide veenilaiendites. Kui muudatusi ei ole õigeaegselt nähtavad ja ravi puudub, ei ole võimalik tüsistusi vältida.
Sagedased küsimused arstile
Kolmandate veenide komplikatsioonid
Minu vend diagnoositi veenide veenilaiendid, paistes veenid olid juba märgatavad. Kuni tänaseni ei tegelenud raviga, ütle mulle, mida see võib kaasa tuua?
Kui veenid muutusid märgatavaks, siis tõenäoliselt võib vend operatsiooni ähvardada. Milliseid tema liigid rakendatakse, sõltub sellest, millised uuringute tulemused kuvatakse.