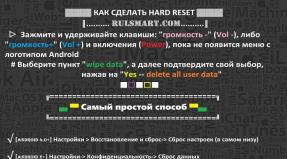
Nägemisnärvi neuropaatia, milleni see viib. Nägemisnärvi isheemiline neuropaatia. Optilise neuropaatia tekkemehhanism glaukoomi korral
- lüüasaamine silmanärv põhjustatud funktsionaalselt olulisest vereringehäirest selle intrabulbaarses või intraorbitaalses piirkonnas. Nägemisnärvi isheemilist neuropaatiat iseloomustab nägemisteravuse järsk langus, nägemisväljade ahenemine ja kadu, monokulaarne pimedus. Isheemilise neuropaatia diagnoosimiseks on vaja visomeetriat, oftalmoskoopiat, perimeetriat, elektrofüsioloogilisi uuringuid, silma, une- ja lülisambaarterite ultraheliuuringut ning fluorestsents-angiograafiat. Kui tuvastatakse nägemisnärvi isheemiline neuropaatia, dekongestant, trombolüütiline, spasmolüütiline ravi, antikoagulandid, vitamiinid, magnetoteraapia, nägemisnärvi elektro- ja laserstimulatsioon.

Üldine informatsioon
Nägemisnärvi isheemiline neuropaatia areneb tavaliselt välja vanuses 40-60, peamiselt meestel. See on tõsine seisund, mis võib põhjustada tõsist nägemiskaotust ja isegi pimedaksjäämist. Nägemisnärvi isheemiline neuropaatia ei ole nägemisorgani iseseisev haigus, vaid see on mitmesuguste süsteemsete protsesside silma ilming. Seetõttu ei uuri isheemilise neuropaatiaga seotud probleeme mitte ainult oftalmoloogia, vaid ka kardioloogia, reumatoloogia, neuroloogia, endokrinoloogia ja hematoloogia.

Klassifikatsioon
Nägemisnärvi kahjustus võib areneda kahel kujul - eesmine ja tagumine isheemiline neuropaatia. Mõlemad vormid võivad toimuda piiratud (osalise) või täieliku (täieliku) isheemiana.
Nägemisnärvi eesmise isheemilise neuropaatia korral põhjustavad patoloogilised muutused intrabulbaarse piirkonna äge vereringehäire. Tagumine neuropaatia areneb harvemini ja on seotud isheemiliste häiretega, mis esinevad piki nägemisnärvi retrobulbaarses (intraorbitaalses) osas.
Põhjused
Eesmine isheemiline neuropaatia on patogeneetiliselt põhjustatud verevoolu kahjustusest tagumistes lühikestes tsiliaarsetes arterites ja sellest tulenevalt nägemisnärvi ketta võrkkesta, koroidaalse (prelaminaarse) ja skleraalse (laminaarse) kihi isheemiast. Tagumise isheemilise neuropaatia tekkemehhanismis on juhtiv roll nägemisnärvi tagumiste osade vereringehäiretel, samuti une- ja lülisambaarterite stenoosil. Nägemisnärvi ägedate vereringehäirete lokaalseid tegureid võib kujutada kui funktsionaalsed häired arterite (spasmid) ja nende orgaanilised muutused (sklerootilised kahjustused, trombemboolia).
Nägemisnärvi isheemilise neuropaatia etioloogia on mitmefaktoriline; haigust põhjustavad mitmesugused süsteemsed kahjustused ja nendega seotud üldised hemodünaamilised häired, lokaalsed muutused veresoonte voodis, mikrotsirkulatsiooni häired. Nägemisnärvi isheemiline neuropaatia areneb kõige sagedamini üldiste vaskulaarsete haiguste taustal - ateroskleroos, hüpertensioon, temporaalne hiidrakuline arteriit (Hortoni tõbi), periarteriit nodosa, oblitereeriv arteriit, suhkurtõbi, lülisamba kaelaosa diskopaatia koos vertebrobasilaarse süsteemi häiretega. , suurte veresoonte tromboos. Mõnel juhul tekib nägemisnärvi isheemiline neuropaatia äge verekaotus seedetrakti verejooksu, trauma, operatsiooni, aneemia, arteriaalse hüpotensiooni, verehaiguste, anesteesia või hemodialüüsi järgselt.
Sümptomid
Nägemisnärvi isheemilise neuropaatiaga haigestub sagedamini üks silm, kuid kahepoolseid häireid võib täheldada kolmandikul patsientidest. Sageli on teine silm seotud isheemilise protsessiga mõne aja pärast (mitu päeva või aastat), tavaliselt järgmise 2-5 aasta jooksul. Nägemisnärvi eesmine ja tagumine isheemiline neuropaatia on sageli kombineeritud üksteisega ja võrkkesta keskarteri oklusiooniga.
Optiline isheemiline neuropaatia areneb reeglina ootamatult: sageli pärast magamist, füüsilist pingutust või kuuma vanni. Samal ajal väheneb järsult nägemisteravus (kuni kümnendikku valguse tajumisest või nägemisnärvi täieliku kahjustusega pimedus). Nägemise järsk langus toimub mõne minuti kuni tundide jooksul, nii et patsient saab selgelt näidata nägemisfunktsiooni halvenemise aega. Mõnikord eelnevad nägemisnärvi isheemilise neuropaatia tekkele eelkäija sümptomid perioodilise nägemise häguse, silmataguse valu, tugeva peavalu kujul.
Selle patoloogiaga on perifeerne nägemine ühel või teisel kujul alati kahjustatud. Võib täheldada üksikuid defekte (skotoomid), nägemisvälja alumise poole kaotust, nägemisvälja ajalise ja nasaalse poole kaotust, nägemisväljade kontsentrilist ahenemist.
Ägeda isheemia periood kestab 4-5 nädalat. Seejärel taandub nägemisnärvi ketta turse järk-järgult, hemorraagia taandub ja tekib nägemisnärvi atroofia erineval määral tõsidus. Samal ajal jäävad nägemisväljade defektid alles, kuid võivad oluliselt väheneda.
Diagnostika
Patoloogia olemuse ja põhjuste selgitamiseks peaksid nägemisnärvi isheemilise neuropaatiaga patsiendid läbima silmaarst, kardioloog, endokrinoloog, neuroloog, reumatoloog, hematoloog.
Oftalmoloogilise uuringu kompleks sisaldab funktsionaalseid teste, silma struktuuride uurimist, ultraheli, röntgeni, elektrofüsioloogilisi uuringuid.
Nägemisteravuse kontrollimine näitab selle vähenemist ebaolulistest väärtustest valguse tajumise tasemele. Nägemisväljade uurimisel tehakse kindlaks defektid, mis vastavad nägemisnärvi teatud osade kahjustusele.
Kui oftalmoskoopia avastab kahvatust, isheemilist turset ja nägemisnärvi ketta suurenemist, ilmneb see klaaskeha... Plaadi ümber olev võrkkest on turse, kollatähnis on määratletud "tähekuju". Turse poolt kokkusurumise tsoonis olevad veenid on kitsad, perifeersed, vastupidi, täisverelised ja laienenud. Mõnikord tuvastatakse fokaalsed hemorraagiad ja eksudatsioon.
Võrkkesta veresoonte angiograafia nägemisnärvi isheemilise neuropaatia korral paljastab võrkkesta angioskleroosi, vanusega seotud fibroosi, arterite ja veenide ebaühtlase kaliibri, tsilioretinaalsete arterite ummistuse. Nägemisnärvi tagumise isheemilise neuropaatia korral ei näita oftalmoskoopia ägeda perioodi jooksul nägemisnärvi ketta muutusi. Silmade, suprablokkide, unearterite, selgroolülide arterite Doppleri ultraheliuuring määrab sageli nende veresoonte verevoolu muutused.
Elektrofüsioloogilised uuringud (kriitilise väreluse sulandumise sageduse määramine, elektroretinogramm jne) näitavad nägemisnärvi funktsionaalsete lävede vähenemist. Koagulogrammi uurimisel leitakse muutusi hüperkoagulatsiooni tüübis; kolesterooli ja lipoproteiinide määramisel tuvastatakse hüperlipoproteineemia. Isheemilist nägemisnärvi neuropaatiat tuleks eristada retrobulbaarsest neuriidist, orbiidi massist ja kesknärvisüsteemist.
Ravi
Nägemisnärvi isheemilise neuropaatia ravi tuleb alustada esimestel tundidel pärast patoloogia väljakujunemist, kuna pikaajaline vereringehäire põhjustab närvirakkude pöördumatut surma. Kiireloomuline abi järsult arenenud isheemiaga hõlmab kohest intravenoosne manustamine aminofülliini lahus, nitroglütseriini võtmine keele alla, ammoniaagi aurude sissehingamine. Nägemisnärvi isheemilise neuropaatia edasine ravi viiakse läbi statsionaarselt.
Järgnev ravi on suunatud tursete leevendamisele ja nägemisnärvi trofismi normaliseerimisele, luues verevarustuse möödaviigurajad. Suure tähtsusega on põhihaiguse (vaskulaarne, süsteemne patoloogia) teraapia, hüübimissüsteemi ja lipiidide ainevahetuse normaliseerimine ning vererõhu korrigeerimine.
Nägemisnärvi isheemilise neuropaatia korral manustatakse ja manustatakse diureetikume (diakarb, furosemiid), vasodilataatoreid ja nootroopseid aineid (vinpotsetiin, pentoksifülliin, ksantinoolnikotinaat), trombolüütilisi ravimeid ja antikoagulante (fenidioon, hepariin), kortikosteroide ja E. Tulevikus viiakse läbi magnetoteraapia, elektriline stimulatsioon, nägemisnärvi kiudude laserstimulatsioon.
Prognoos ja ennetamine
Nägemisnärvi isheemilise neuropaatia prognoos on ebasoodne: vaatamata ravile on sageli nägemisnärvi atroofia tõttu nägemisteravuse märkimisväärne langus ja perifeerse nägemise püsivad defektid (absoluutsed skotoomid). Nägemisteravuse tõusu 0,1-0,2 võrra on võimalik saavutada ainult 50% patsientidest. Mõlema silma kahjustusega on võimalik vaegnägemine või täielik pimedus.
Nägemisnärvi isheemilise neuropaatia ennetamiseks, üldiste vaskulaarsete ja süsteemsete haiguste raviks, ravi õigeaegsuseks meditsiinilist abi... Patsiendid, kes on läbinud ühe silma nägemisnärvi isheemilise neuropaatia, vajavad dispanseri vaatlus oftalmoloog ja asjakohane ennetav ravi.
Verevarustuse rikkumise tagajärjel areneb nägemisnärvi isheemiline neuropaatia. Patoloogiat peetakse sekundaarseks ja see esineb südame-veresoonkonna, närvi- või närvisüsteemi haiguste taustal endokriinsüsteem... Sümptomid ilmnevad aktiivselt, patsiendi nägemine on järsult vähenenud. Ohud puutuvad meestel kokku 40 aasta pärast. Diagnoosi kinnitamiseks on vaja üksikasjalikult uurida nägemisnärvide seisundit, seetõttu on ette nähtud mitmeid instrumentaalseid diagnostilisi protseduure. Ravi hõlmab konservatiivsete meetodite ja füsioteraapia kasutamist.
Patogeneesi kiire arengu ja iseärasuste tõttu nimetatakse nägemisnärvi isheemilist neuropaatiat sageli kettainfarktiks. See seisund nõuab kiiret haiglaravi.
Etioloogia ja patogenees
Kui lokaalne verevarustus on häiritud, ei saa silmade närvikoed täisväärtuslikuks toimimiseks vajalikke aineid. Selle tulemusena areneb nägemisnärvi atroofia, lõppkokkuvõttes on see protsess pimedaksjäämise põhjuseks. Isheemia ilmneb hemodünaamilise düsfunktsiooni tõttu. Sellise protsessi võivad esile kutsuda järgmised tegurid:
- veresoonte haigused (ateroskleroos, hüpertensioon, Hortoni tõbi, tromboos);
- diabeet;
- närvipõletik;
- tugev verejooks;
- stress ja sagedane närvisüsteemi ülekoormus.
 Enamikul juhtudel mõjutab patoloogia ainult ühte nägemisorgan.
Enamikul juhtudel mõjutab patoloogia ainult ühte nägemisorgan. Nägemisnärvi patoloogia on sagedamini ühekülgne, ainult 30% juhtudest täheldatakse mõlema silma isheemiat. Haigust iseloomustab järjestus, kui haiguse sümptomid mõne aja pärast lähevad ühest silmast teise. Sellist protsessi täheldatakse kolmandikul patsientidest, kuid seda on raske ennustada. Teise organi haigus võib avalduda mõne päeva või üle 10 aasta pärast.
Võimalikud sümptomid
Märgid sõltuvad protsessi lokaliseerimisest ja ulatusest. Esimestel etappidel ilmnevad osalised või piiratud kahjustused, seejärel muutub haigus täielikuks vormiks. Kui protsess areneb intrabulbaarses piirkonnas, täheldatakse eesmist isheemilist neuropaatiat. See on äge vereringehäire, mis paikneb peas. Peamine märk on elundi turse, millega kaasnevad järgmised sümptomid:
- nägemisteravuse kiire langus;
- ruudu nägemise kaotus;
- peavalu rumal tegelane;
- laienenud võrkkesta veresooned;
- täpilise hemorraagia jäljed.
 Inimene jääb täiesti pimedaks kogu patoloogia vormis.
Inimene jääb täiesti pimedaks kogu patoloogia vormis. Äge vorm haigus kestab kuu aega, siis kaob turse. See tähendab, et algab närvikiudude atroofia. Kui intraorbitaalses piirkonnas tekib turse, diagnoositakse tagumine isheemiline neuropaatia. Sellisel juhul asub kahjustatud närv vahetult silmamuna taga. Sümptomid on peaaegu identsed eesmise tüübiga, kuid silmapõhjas on mõningaid muutusi. Oht on totaalne vorm, kui kõik osakonnad on kahjustatud ja tekib optiline neuropaatia. See protsess viib püsiva pimeduseni. Isheemiline neuro-optikopaatia on haruldane, kuid peaaegu võimatu ravida.
Isheemiat iseloomustab kiire areng, mõnikord mäletab patsient täpselt aega, mil tema nägemine hakkas vähenema. Kuid esimesed etapid on täiesti asümptomaatilised.
Diagnostika
Uuring viiakse läbi terviklikult, lisaks oftalmoloogilisele läbivaatusele on vaja konsulteerida neuroloogi, endokrinoloogi, hematoloogi ja reumatoloogiga. Diagnostika pakub täielikku valikut protseduure, mis võimaldavad teil kindlaks teha esmane põhjus... Esiteks uurib silmaarst silmapõhja turse nähtude suhtes. Mõlema silma kontrollimine on hädavajalik ja rõhk on võrkkesta seisundi uurimisel. Seejärel määratakse mitmeid täiendavaid protseduure:
 Elektroretinogramm on sellises olukorras abistava iseloomuga.
Elektroretinogramm on sellises olukorras abistava iseloomuga. - nägemisteravuse test;
- pea röntgenuuring;
- veresoonte angiograafia;
- elektroretinogramm;
- kolju MRI ja CT;
- kaogulogramm.
Diagnoosi ajal viiakse läbi uuringud retrobulbaarse neuriidi välistamiseks. See haigus on moodustumine kesknärvisüsteemi orbitaalses osas. Vaevuste sümptomid on sarnased, lisaks algavad aktiivsed ilmingud juba protsessi kaugelearenenud staadiumis. Patoloogia on väga eluohtlik ja nõuab kiiret kirurgilist sekkumist.
Haiguse kulgedes kaob nägemisteravus üsna kiiresti, nähtavusväljad ahenevad, tekivad täiesti nähtamatud alad. Selle haiguse diagnoosimiseks kasutatakse visomeetriat, oftalmoskoopiat. Diagnoosi ja päritolu selgitamiseks ultraheli, MRI, angiograafia jne.
Ravi viiakse läbi kohe, kuni diagnoosi kinnitamiseni kasutatakse dekongestante, spasme leevendavaid ravimeid ja trombolüütikume. Asendamatu element kompleksne ravi toimuvad füsioteraapia protseduurid nägemisnärvi stimulatsiooniga laseri või muu efektiga, silmadele laenguga.
Riskirühma kuuluvad vanemad inimesed pärast 40. eluaastat, enamasti mehed. See keeruline haigus ei talu ravi viivitamist, sest see ähvardab mitte ainult nägemisteravuse kaotust, vaid ka inimese täielikku pimedust, puuet.
Optilist patoloogiat ei saa nimetada iseseisvaks haiguseks, kuna see avaldub ainult haiguse arengu süsteemse protsessi kompleksis. See kehtib mitte ainult visuaalse süsteemi, vaid ka kõigi teiste kehaosade kohta. Seetõttu ei tegele selle probleemiga mitte ainult silmaarstid, vaid viivad läbi ka uuringu arstide järgimine: endokrinoloogid, kardioloogid, neuroloogid ja teised spetsialistid vastavalt vajadusele.
Klassifikatsioon
Optilise isheemia arengus on kaks peamist vormi: eesmine ja tagumine. Mõlemad vormid võivad toimuda osaliselt või täielikult.
Peamine erinevus nende vormide vahel on patoloogia asukoht. Eesmise neuropaatia protsessis kannatab vereringe intrabulbaarses piirkonnas, tagumise neuropaatia protsessis retrobulbaarses piirkonnas.
Põhjused
Optilise isheemia patoloogilisel ilmingul on palju erinevaid põhjuseid, kuid eristada saab peamisi, mis on tavalisemad:
- Pärilik eelsoodumus, mis on tingitud haiguse geneetilisest ilmingust.
- Traumaatiline põhjus. Vigastusi on kahte tüüpi: otsene - tekib anatoomiline häire, nägemisnärvi töö tasakaalustamatus, mis tekib võõrkeha tungimise tõttu optilise nägemissüsteemi kudedesse. Kaudne vigastus tekib rikkumiste tagajärjel ilma närvikoe terviklikkust kahjustamata.
- Mürgine. Patoloogia tekib keha mürgitamise protsessis mitmesuguste keemilised elemendid, raskmetallide soolad, alkohol, ravimid mis tungivad ja mürgitavad keha läbi seedeelundkond.
- Toiduklass. Toidu assimilatsiooniprobleemide, nälgimise, seedetrakti probleemide korral võib ilmneda nägemisnärvi isheemia. Kogu keha kurnatuse ja nägemissüsteemi normaalseks toimimiseks vajalike toitainete puudumise tõttu.
- Kiirgus. Kiiritusravist tingitud kiirguskiirgus.
- Infiltratsioon. Põhjus peitub nakkusliku või onkoloogilise päritoluga võõrkehade imbumises. See tekib viiruste, bakterite, seeninfektsioonide mõju tõttu.
- Teine haiguse alguse tagajärg on sõltuvuste mõju: suitsetamine, alkoholism, narkomaania.
Haiguse eesmise ja tagumise vormi põhjused erinevad ka esinemise põhjuste poolest. Esikülge provotseerivad tegurid:
- põletikulised protsessid arterites;
- reumatoidsed liigesekahjustused, valu aktiivsete liigutustega;
- Hurga-Straussi sündroom;
- immunopatoloogiline vaskulaarne põletik, näiteks arteriit;
- Wegeneri granulomatoos;
- veresoonte arteriaalsete seinte krooniline kahjustus, millel on äge iseloom ja sõlmed.
Tagumine isheemiline neuropaatia tekib muudel põhjustel:
- kirurgilised sekkumised selgroos;
- madal vererõhk ja kesknärvisüsteemi autonoomsed häired;
- CVS-i kirurgilised toimingud.
Sümptomid
Nägemisnärvi kahjustuste korral mõjutab sagedamini üks silm, kuid on mitmeid juhtumeid, kus tuvastatakse kahepoolne nägemiskahjustus. Võib tekkida olukord, kui teine silm kaotab järk-järgult oma nähtavuse ja osaleb mõne aja pärast isheemilises protsessis. See võib kesta üks tund või mitu päeva.
Optiline neuropaatia tekib ootamatult ja ilma eelnevate tunnusteta, see võib tekkida pärast rasket füüsilist pingutust, pärast kuuma vanni võtmist või pärast ärkamist. Nägemisteravus langeb järsult ja järsult mõne minuti või tunni jooksul. Patsient ei pruugi pöörata tähelepanu sümptomitele, mis ilmnevad nägemise halvenemise eelõhtul, see on ajutine silmade hägustumine, hägune nähtavus, valulikud aistingud silma piirkonnas, tugev ja sagedane peavalu.
Esimene asi, mida isheemia protsessis märgata, on perifeerse nägemise rikkumine, inimese vaateväljast võivad välja kukkuda üksikud killud: alumine pool, ajaline või nina. Nägemise kontsentratsioon võib väheneda, nähtav ala kitseneda.
Haiguse äge periood kestab kuu aega, seejärel taandub DNZ turse, hemorraagid lahustuvad järk-järgult, nägemisnärvi lihaskoed tunnevad täielikku atroofiat. Võrkkesta irdumine ja muud defektid ei kao, vaid vähenevad.
Diagnostilised meetodid
Esimeste kahtluste ja ebamugavustunde korral peate konsulteerima arstiga. Kui inimesel ei õnnestunud haigust eelnevalt ära hoida, on järsult ja ootamatult tekkinud nägemiskahjustuse korral oluline kiiresti helistada kiirabi kiireloomuliseks haiglaraviks. Haiguse põhjuse väljaselgitamise protsessis on vaja konsulteerida kardioloogi, neuroloogi, hematoloogi ja teiste spetsialistidega.
Diagnostika riistvarana kasutatakse järgmist:
- röntgenuuring;
- biomikroskoopia silmade, struktuuride ja keskkonna uurimiseks pilulambi abil;
- silmade kontrollimine funktsioonide täitmise võime osas;
- muud elektrofüsioloogilised uurimismeetodid: elektroretinogramm virvenduse sageduse arvutamiseks, nägemisnärvi ja kudede funktsionaalsuse kontrollimiseks, koagulogramm vere kolesterooli ja lipoproteiinide taseme uurimiseks, nende dünaamika analüüsimiseks.
Nägemise diagnoosimisel saab arst tuvastada mitte ainult nägemisteravuse langust või nägemise kaotust, vaid ka muid nägemisfunktsiooni kõrvalekaldeid: nägemisnärvi ketta suuruse suurenemine, selle nihestus, närvi kahvatus, tursed.
Ravi
Optimaalse diagnostika ja kiirete tulemuste saamiseks on vaja õigeaegselt arstiabi otsida, parim valik on esimesed tunnid pärast sümptomite tekkimist, kuna verevarustus põhjustab närvirakkude kadu
Kiirabi meeskond rakendab kiireloomulisi meetmeid aminofülliini intravenoossete süstide, ammoniaagiga ellu äratamise jms näol. Patsient paigutatakse edasiseks teraapiaks haiglasse.
Arsti esimene ülesanne on eemaldada nägemissüsteemi närvikoest tursed, käivitada verevarustusprotsess, vältida lihaste närvikoe atroofiat. Paralleelselt sellega normaliseerub vererõhk, tagatakse normaalne vere hüübimine.
Arstide tegevuse oluline samm on vasodilatatsioon, millel on positiivne mõju isheemilisele neuropaatiale. Selleks kasutage trentalit, cavintonit. Turse leevendamiseks kasutatakse diureetikume, vere vedeldamiseks trombolüütikume.
Täiendava teraapiana tugevdamiseks immuunsussüsteem kasutada vitamiinide ja mineraalide komplekse, füsioterapeutilisi protseduure verevarustuse stimuleerimiseks, glükokortikosteroide põletikulise protsessi leevendamiseks.
Prognoos
Isegi arstide parimate prognooside korral on nägemist peaaegu võimatu täielikult taastada. Täielik vastavus kogu meditsiinikompleksile, kõigi meditsiiniliste ettekirjutuste täitmine ei päästa nägemisteravuse vähenemisest. Selle tulemusena võib nägemine siiski langeda, mõned nägemisega seotud defektid ja närvikiudude atroofia jäävad alles. Igal teisel patsiendil õnnestub visuaalseid näitajaid parandada 0,2 ühiku võrra, selline tulemus saavutatakse ainult intensiivse raviga, mis vastab kõigile nõuetele. vajalikke meetmeid... Kui patsiendil on mõlema silma isheemia, on oht täielikuks pimedaks jääda ilma nägemise taastamise võimaluseta.
Ennetavad meetmed
Väikseima nägemise kõrvalekalde korral on oluline õigeaegselt konsulteerida silmaarstiga ja läbida regulaarselt arstlik kontroll. Mis tahes veresoonte haigused, häired metaboolsed protsessid tuleb uurida ja välja ravida, et ei tekiks tüsistusi, sh. ja meie silme all. Pärast esimeste sümptomite ilmnemist pöörduge meditsiiniasutusse ja järgige kõiki nõudeid.
Nägemisnärvi isheemiline neuropaatia. Põhjused, sümptomid, ravi
Optilise (nägemisnärvi) isheemiline neuropaatia on selle silmaosa patoloogia, mis tekib lokaalsete vereringehäirete tõttu (intraorbitaalses ja intrabulbaarses piirkonnas).
Selle haigusega kaasneb nägemisteravuse kiire langus, nägemisväljade ahenemine ja pimedate kohtade ilmnemine. Nägemisnärvi isheemilise neuropaatia diagnoosimise meetodid - oftalmoskoopia, visomeetria, ultraheli, CT ja MRI, angiograafia ja teised.
Ravi ravimitega, sealhulgas vitamiinid, dekongestandid, spasmolüütikumid, trombolüütikumid. Sageli täiendavad ravi füsioteraapia protseduurid, nägemisnärvi laserstimulatsioon.
Nägemisnärvi isheemiline neuropaatia
Haigus esineb sagedamini vanuserühmas ja mõjutab enamasti mehi. Nägemisnärvi neuropaatiat peetakse tõsiseks patoloogiaks, kuna see võib nägemisteravust märkimisväärselt vähendada ja mõnel juhul ähvardab selle täielikult kaotada.
Haigust ei peeta iseseisvaks: see on alati osa süsteemsest patoloogilisest protsessist (nii nägemisorganites kui ka teistes kehaosades).
Sellega seoses ei käsitle isheemilist neuropaatiat mitte ainult silmaarstid, vaid ka neuroloogid, kardioloogid, endokrinoloogid, hematoloogid jne.
Nägemisnärvi isheemilise neuropaatia tüübid
Haigus võib kulgeda kahel erineval viisil. Neist esimest nimetatakse lokaalselt piiratud isheemiliseks neuropaatiaks, teist täielikuks ehk totaalseks isheemiliseks neuropaatiaks. Patoloogiliste protsesside leviala järgi on haigus eesmine, tagumine.
Eesmise neuropaatia tekkega täheldatakse intrabulbaarse piirkonna ägedate vereringehäirete taustal nägemisnärvi kahjustust.
Neuropaatia tagumist vormi diagnoositakse palju harvemini. Selle põhjuseks on intraorbitaalse piirkonna isheemiline kahjustus.
Etioloogia ja patogenees
Eesmine isheemiline neuropaatia on seotud ebanormaalsete muutustega verevoolus tsiliaarsetes arterites. Kudede ebapiisava hapnikuga varustatuse tõttu tekib nägemisnärvi pea võrkkesta, prelaminaarsete, skleraalsete kihtide isheemia (hapnikunälg) seisund.
Tagumise vaate isheemiline neuropaatia tekib nägemisnärvi tagumiste osade verevarustuse halvenemise tagajärjel, sageli une- ja lülisambaarterite stenoosi taustal.
Üldiselt provotseerivad ägedate vereringehäirete tekkimine enamikul juhtudel vasospasmi või orgaaniline lüüasaamine need veresooned (nt tromboos, skleroos).
Ülaltoodud seisundid, millega kaasneb nägemisnärvi isheemilise neuropaatia nähtude ilmnemine, võivad omada erinevaid eeldusi.
Haigus saab alguse põhipatoloogia taustal, peamiselt vaskulaarsed häired – hüpertensioon, veresoonte ateroskleroos, temporaalne hiidrakuline arteriit, nodoosne periartriit, oblitereeriv arteriit, arteriaalne ja venoosne tromboos. Ainevahetusprotsesside patoloogiatest kaasneb isheemilise neuropaatiaga sageli suhkurtõbi.
Haigus võib areneda ka kombinatsioonis selgroo emakakaela segmendi diskopaatiaga. Mõnikord võib patoloogiaga kaasneda tõsine verekaotus, näiteks maohaavandite, soolte perforatsiooniga, traumaga siseorganid, pärast operatsiooni.
Mõnikord tekib isheemiline neuropaatia tõsiste verehaiguste, aneemia, hemodialüüsi taustal, pärast anesteesia sisseviimist, arteriaalse hüpotensiooniga.
Kliiniline pilt
Enamikul juhtudel on isheemilise neuropaatia sümptomid ühepoolsed. Harvem (kuni 1/3 juhtudest) ulatub patoloogia ka teise nägemisorganini.
Kuna haiguse kulg võib olla väga pikk, mõjutab teine silm hiljem - mitu nädalat ja isegi aastaid pärast patoloogiliste nähtuste ilmnemist esimeses. Kõige sagedamini, ravi puudumisel, 3-5 aasta pärast kaasatakse protsessi mõlemad nägemisorganid.
Esialgse isheemilise neuropaatia alguses võib hiljem areneda tagumine isheemiline neuropaatia ning lisanduda võib ka keskse võrkkesta arteri oklusiooni tunnuseid.
Tavaliselt algab haigus kiiresti ja ootamatult. Pärast hommikust ärkamist, vanniskäiku, mis tahes füüsilist tööd või sportimist väheneb nägemisteravus ja mõnel patsiendil - pimedaks või valgusallika tuvastamiseks.
Selleks, et inimene tunneks nägemisteravuse halvenemist, kulub mõnikord minutist paari tunnini. Mõnel juhul eelneb nägemisnärvi kahjustusele tugev peavalu, loori ilmumine silmade ette, valu orbiidis seljast, ebatavaliste nähtuste ilmnemine vaateväljas.
Nägemisnärvi isheemiline neuropaatia põhjustab alati inimese perifeerse nägemise halvenemist. Sageli vähenevad nägemise patoloogiad pimedate täppide tekkeni (veistel), pildi kadumiseni ülevaate alumises osas või nina-, ajalise osa piirkonnas.
Äge seisund kestab kuni kuu (mõnikord kauem). Lisaks väheneb nägemisnärvi pea turse, hemorraagia taandub järk-järgult ja närvikoe atroofeerub erineva raskusastmega. Paljudel patsientidel on nägemine osaliselt taastunud.
Diagnostika
Kui mõni ülaltoodud tunnustest ilmneb, on vaja kiiresti kutsuda kiirabi või otsida kiiresti abi silmaarstilt. Uuringuprogramm sisaldab tingimata teiste spetsialistide konsultatsioone - kardioloog, neuroloog, reumatoloog, hematoloog jne. (kuni isheemilise neuropaatia põhjuse tuvastamiseni).
Oftalmoloogilised uuringud hõlmavad silmade funktsionaalset testimist, biomikroskoopiat, instrumentaalseid uuringuid ultraheli, röntgeni ja erinevate elektrofüsioloogiliste meetodite abil. Spetsialist kontrollib patsiendi nägemisteravust.
Isheemilise neuropaatia korral leitakse selle indikaatori erinev langus - kergest nägemise kaotusest kuni täieliku pimeduseni. Samuti tuvastatakse nägemisfunktsiooni kõrvalekalded sõltuvalt närvi kahjustatud piirkonnast.
Oftalmoskoopia ajal tuvastatakse turse, kahvatus, nägemisnärvi pea suuruse suurenemine, samuti selle edasiliikumine klaaskeha suunas.
Plaadi piirkonnas paisub retikulaarne membraan tugevalt ja selle keskossa ilmub tähekujuline kujund. Kokkusurumispiirkonna anumad kitsenevad ja piki servi, vastupidi, on need rohkem verega täidetud, patoloogiliselt laienevad. Mõnel juhul esineb hemorraagiaid ja eksudaati.
Angiograafia tegemise tulemusena võrkkesta silmad visualiseerisid võrkkesta angioskleroosi, tsilioretinaalsete veresoonte oklusiooni, patoloogilisi muutusi veenide ja arterite kaliibris.
Tavaliselt ei tuvastata tagumise tüüpi isheemilise neuropaatia nägemisnärvi pea struktuuri rikkumisi. Doppleri ultraheliga arterite ultraheli läbiviimisel registreeritakse normaalse verevoolu rikkumine.
Elektrofüsioloogilistest uuringutest on ette nähtud elektroretinogramm, virvenduse sulandumise piirava sageduse arvutamine jne. Tavaliselt avaldub närvi funktsionaalsete omaduste vähenemine. Koagulogrammi tegemisel ilmneb hüperkoagulatsioon ning vereanalüüsides kolesterooli ja lipoproteiinide osas selgub nende suurenenud kogus.
Isheemilist neuropaatiat tuleks eristada retrobulbaarsest neuriidist, kasvajatest närvisüsteem ja silma orbiit.
Ravi
Ravi tuleb alustada võimalikult varakult, optimaalselt esimestel tundidel pärast sümptomite tekkimist. See vajadus on tingitud asjaolust, et normaalse verevarustuse pikaajaline häirimine põhjustab närvirakkude kadu.
Erakorralise abi meetmetest kasutatakse aminofülliini intravenoosset süstimist, tablettidena nitroglütseriini manustamist ja ammoniaagi aurude lühiajalist sissehingamist. Pärast erakorralist ravi viiakse patsient haiglasse.
Edaspidi on teraapia eesmärgiks paistetuse vähendamine, närvikoe trofismi parandamine, samuti alternatiivse vereringetee pakkumine. Lisaks ravitakse põhihaigust, normaliseeritakse vere hüübimist, rasvade ainevahetus, vererõhk.
Alates vasodilataatorid isheemilise neuropaatia korral kasutatakse Cavintonit, Cerebrolysiini, Trentali, dekongestantidest - diureetikumidest Lasix, Diacarb, verevedeldajatest - trombolüütikumidest hepariini, fenüliini.
Lisaks on ette nähtud glükokortikosteroidpreparaadid, vitamiinide kompleksid, füsioteraapia (elektri stimulatsioon, laser närvistimulatsioon, magnetoteraapia, mikrovoolud).
Prognoos
Nägemisnärvi isheemilise neuropaatia korral on prognoos tavaliselt halb. Isegi tervikliku raviprogrammi rakendamisel nägemisteravus langeb, sageli esineb püsivat nägemise langust ja selle erinevaid defekte, alade kadumist vaateväljast, mis tekib närvikiudude atroofia tõttu.
Pooltel patsientidest võib nägemine paraneda 0,2 ühiku võrra. läbi intensiivse ravi. Kui mõlemad silmad on haaratud, tekib sageli täielik pimedus.
Profülaktika
Isheemilise neuropaatia vältimiseks on vaja õigeaegselt ravida kõiki vaskulaarseid, metaboolseid ja süsteemseid haigusi.
Pärast isheemilise neuropaatia episoodi tekkimist ühes nägemisorganis peab silmaarst regulaarselt jälgima patsienti ja järgima tema nõuandeid ennetava ravi kohta.
Nägemisnärvi isheemiline neuropaatia
Nägemisnärvi isheemiline neuropaatia on nägemisnärvi kahjustus, mis on põhjustatud funktsionaalselt olulisest vereringehäirest selle intrabulbaarses või intraorbitaalses piirkonnas. Nägemisnärvi isheemilist neuropaatiat iseloomustab nägemisteravuse järsk langus, nägemisväljade ahenemine ja kadu, monokulaarne pimedus. Isheemilise neuropaatia diagnoosimiseks on vaja visomeetriat, oftalmoskoopiat, perimeetriat, elektrofüsioloogilisi uuringuid, silma, une- ja lülisambaarterite ultraheliuuringut ning fluorestsents-angiograafiat. Nägemisnärvi isheemilise neuropaatia tuvastamisel määratakse dekongestant, trombolüütiline, spasmolüütiline ravi, antikoagulandid, vitamiinid, magnetoteraapia, nägemisnärvi elektri- ja laserstimulatsioon.
Nägemisnärvi isheemiline neuropaatia
Nägemisnärvi isheemiline neuropaatia areneb tavaliselt välja vanuses, peamiselt meestel. See on tõsine seisund, mis võib põhjustada tõsist nägemiskaotust ja isegi pimedaksjäämist. Nägemisnärvi isheemiline neuropaatia ei ole nägemisorgani iseseisev haigus, vaid see on mitmesuguste süsteemsete protsesside silma ilming. Seetõttu ei uuri isheemilise neuropaatiaga seotud probleeme mitte ainult oftalmoloogia, vaid ka kardioloogia, reumatoloogia, neuroloogia, endokrinoloogia ja hematoloogia.
Klassifikatsioon
Nägemisnärvi kahjustus võib areneda kahel kujul - eesmine ja tagumine isheemiline neuropaatia. Mõlemad vormid võivad toimuda piiratud (osalise) või täieliku (täieliku) isheemiana.
Nägemisnärvi eesmise isheemilise neuropaatia korral põhjustavad patoloogilised muutused intrabulbaarse piirkonna äge vereringehäire. Tagumine neuropaatia areneb harvemini ja on seotud isheemiliste häiretega, mis esinevad piki nägemisnärvi retrobulbaarses (intraorbitaalses) osas.
Põhjused
Eesmine isheemiline neuropaatia on patogeneetiliselt põhjustatud verevoolu kahjustusest tagumistes lühikestes tsiliaarsetes arterites ja sellest tulenevalt nägemisnärvi ketta võrkkesta, koroidaalse (prelaminaarse) ja skleraalse (laminaarse) kihi isheemiast.
Tagumise isheemilise neuropaatia tekkemehhanismis on juhtiv roll nägemisnärvi tagumiste osade vereringehäiretel, samuti une- ja lülisambaarterite stenoosil.
Nägemisnärvi ägedate vereringehäirete lokaalseid tegureid võivad esindada nii arterite funktsionaalsed häired (spasmid) kui ka nende orgaanilised muutused (sklerootilised kahjustused, trombemboolia).
Nägemisnärvi isheemilise neuropaatia etioloogia on mitmefaktoriline; haigust põhjustavad mitmesugused süsteemsed kahjustused ja nendega seotud üldised hemodünaamilised häired, lokaalsed muutused veresoonte voodis, mikrotsirkulatsiooni häired. Nägemisnärvi isheemiline neuropaatia areneb kõige sagedamini üldiste vaskulaarsete haiguste taustal - ateroskleroos, hüpertensioon, temporaalne hiidrakuline arteriit (Hortoni tõbi), periarteriit nodosa, oblitereeriv arteriit, suhkurtõbi, lülisamba kaelaosa diskopaatia koos vertebrobasilaarse süsteemi häiretega. , suurte veresoonte tromboos. Mõnel juhul tekib nägemisnärvi isheemiline neuropaatia ägeda verekaotuse tagajärjel seedetrakti verejooksu, trauma, operatsiooni, aneemia, arteriaalse hüpotensiooni, verehaiguste, anesteesia või hemodialüüsi ajal.
Sümptomid
Nägemisnärvi isheemilise neuropaatiaga haigestub sagedamini üks silm, kuid kahepoolseid häireid võib täheldada kolmandikul patsientidest. Sageli on teine silm seotud isheemilise protsessiga mõne aja pärast (mitu päeva või aastat), tavaliselt järgmise 2-5 aasta jooksul. Nägemisnärvi eesmine ja tagumine isheemiline neuropaatia on sageli kombineeritud üksteisega ja võrkkesta keskarteri oklusiooniga.
Optiline isheemiline neuropaatia areneb reeglina ootamatult: sageli pärast magamist, füüsilist pingutust või kuuma vanni. Samal ajal väheneb järsult nägemisteravus (kuni kümnendikku valguse tajumisest või nägemisnärvi täieliku kahjustusega pimedus). Nägemise järsk langus toimub mõne minuti kuni tundide jooksul, nii et patsient saab selgelt näidata nägemisfunktsiooni halvenemise aega. Mõnikord eelnevad nägemisnärvi isheemilise neuropaatia tekkele eelkäija sümptomid perioodilise nägemise häguse, silmataguse valu, tugeva peavalu kujul.
Selle patoloogiaga on perifeerne nägemine ühel või teisel kujul alati kahjustatud. Võib täheldada üksikuid defekte (skotoomid), nägemisvälja alumise poole kaotust, nägemisvälja ajalise ja nasaalse poole kaotust, nägemisväljade kontsentrilist ahenemist.
Ägeda isheemia periood kestab 4-5 nädalat. Seejärel taandub järk-järgult nägemisnärvi ketta turse, hemorraagia taandub ja tekib erineva raskusastmega nägemisnärvi atroofia. Samal ajal jäävad nägemisväljade defektid alles, kuid võivad oluliselt väheneda.
Diagnostika
Patoloogia olemuse ja põhjuste selgitamiseks peaksid nägemisnärvi isheemilise neuropaatiaga patsiendid läbima silmaarst, kardioloog, endokrinoloog, neuroloog, reumatoloog, hematoloog.
Oftalmoloogilise uuringu kompleks sisaldab funktsionaalseid teste, silma struktuuride uurimist, ultraheli, röntgeni, elektrofüsioloogilisi uuringuid.
Nägemisteravuse kontrollimine näitab selle vähenemist ebaolulistest väärtustest valguse tajumise tasemele. Nägemisväljade uurimisel tehakse kindlaks defektid, mis vastavad nägemisnärvi teatud osade kahjustusele.
Kui oftalmoskoopia näitab kahvatust, isheemilist turset ja nägemisnärvi ketta suurenemist, levib see klaaskehasse. Plaadi ümber olev võrkkest on turse, kollatähnis on määratletud "tähekuju". Turse poolt kokkusurumise tsoonis olevad veenid on kitsad, perifeersed, vastupidi, täisverelised ja laienenud. Mõnikord tuvastatakse fokaalsed hemorraagiad ja eksudatsioon.
Võrkkesta veresoonte angiograafia nägemisnärvi isheemilise neuropaatia korral paljastab võrkkesta angioskleroosi, vanusega seotud fibroosi, arterite ja veenide ebaühtlase kaliibri, tsilioretinaalsete arterite ummistuse. Nägemisnärvi tagumise isheemilise neuropaatia korral ei näita oftalmoskoopia ägeda perioodi jooksul nägemisnärvi ketta muutusi. Silmade, suprablokkide, unearterite, selgroolülide arterite Doppleri ultraheliuuring määrab sageli nende veresoonte verevoolu muutused.
Elektrofüsioloogilised uuringud (kriitilise väreluse sulandumise sageduse määramine, elektroretinogramm jne) näitavad nägemisnärvi funktsionaalsete lävede vähenemist. Koagulogrammi uurimisel leitakse muutusi hüperkoagulatsiooni tüübis; kolesterooli ja lipoproteiinide määramisel tuvastatakse hüperlipoproteineemia. Isheemilist nägemisnärvi neuropaatiat tuleks eristada retrobulbaarsest neuriidist, orbiidi massist ja kesknärvisüsteemist.
Ravi
Nägemisnärvi isheemilise neuropaatia ravi tuleb alustada esimestel tundidel pärast patoloogia väljakujunemist, kuna pikaajaline vereringehäire põhjustab närvirakkude pöördumatut surma. Erakorraline abi järsult arenenud isheemia korral hõlmab aminofülliini lahuse viivitamatut intravenoosset manustamist, nitroglütseriini võtmist keele alla, ammoniaagi aurude sissehingamist. Nägemisnärvi isheemilise neuropaatia edasine ravi viiakse läbi statsionaarselt.
Järgnev ravi on suunatud tursete leevendamisele ja nägemisnärvi trofismi normaliseerimisele, luues verevarustuse möödaviigurajad. Suure tähtsusega on põhihaiguse (vaskulaarne, süsteemne patoloogia) teraapia, hüübimissüsteemi ja lipiidide ainevahetuse normaliseerimine ning vererõhu korrigeerimine.
Nägemisnärvi isheemilise neuropaatia korral manustatakse ja manustatakse diureetikume (diakarb, furosemiid), vasodilataatoreid ja nootroopseid aineid (vinpotsetiin, pentoksifülliin, ksantinoolnikotinaat), trombolüütilisi ravimeid ja antikoagulante (fenidioon, hepariin), kortikosteroide ja E. Tulevikus viiakse läbi magnetoteraapia, elektriline stimulatsioon, nägemisnärvi kiudude laserstimulatsioon.
Prognoos ja ennetamine
Nägemisnärvi isheemilise neuropaatia prognoos on ebasoodne: vaatamata ravile on sageli nägemisnärvi atroofia tõttu nägemisteravuse märkimisväärne langus ja perifeerse nägemise püsivad defektid (absoluutsed skotoomid). Nägemisteravuse tõusu 0,1-0,2 võrra on võimalik saavutada ainult 50% patsientidest. Mõlema silma kahjustusega on võimalik vaegnägemine või täielik pimedus.
Nägemisnärvi isheemilise neuropaatia profülaktikaks, üldveresoonkonna ja süsteemsete haiguste teraapiaks on oluline arstiabi otsimise õigeaegsus. Patsiendid, kes on läbinud ühe silma nägemisnärvi isheemilise neuropaatia, vajavad silmaarsti kliinilist jälgimist ja sobivat ennetavat ravi.
Optiline neuropaatia
Otsingud nagu "optiline neuropaatia" on Internetis tavalised. Tegelikult räägime nägemisnärvi neuropaatiast. See on üsna tõsine haigus, mis enamasti on mõne muu protsessi sümptom. Nägemisnärvid juhtidena tajuvad kõiki patoloogilisi mõjutusi ja näitavad arstile palju silmapõhja uurimisel.
Nägemisnärvi kahjustuse sümptomid
Kohe tuleb vahet teha kolmel mõistel, mille vahel on nägemisnärvi kahjustuse puhul alati segadus.
Silmamuna - sagitaalne viil
- neuropaatia. See on protsessi nimi, mis viib nägemisnärvide funktsioonide häireteni, kuid ilma põletikunähtudeta. Näiteks on nägemisnärvi äge isheemiline neuropaatia, mis võib areneda raske ateroskleroosiga, mis põhjustab võrkkesta keskarteri tromboosi. Selle tõsise protsessi tagajärjeks võib olla ühe silma pimedus;
- optiline neuriit. See on protsess, mida iseloomustab närvikiu põletik, millel on iseloomulik pilt, samuti valu lisandumine. Ühepoolne nägemisnärvi neuriit, mis areneb ilma nähtava põhjuseta, võib olla hulgiskleroosi oluline sümptom. Paljudel inimestel, kellel on anamneesis nägemisnärvi põletik, areneb see hiljem välja hulgiskleroos;
Tsentraalse võrkkesta arteri tromboos
- nägemisnärvide seismajäänud kettad, mida võib avastada silmapõhja uurimisel. Stagnantsed nähtused viitavad tõenäoliselt sündroomile intrakraniaalne hüpertensioon, ja need tekivad suurenenud koljusisese rõhu korral, eriti kui see rõhk püsib pikka aega.
Nende kliiniliste nähtuste selge piiritlemine võimaldab eraldada neuriit neuropaatiast, mis võimaldab teha õige prognoosi haiguse arengu kohta.
Nägemisnärvi asukoht
Neuropaatia ja optilise neuriidi tekke põhjused
Kuidas see avaldub ja mis põhjustel võivad tekkida neuropaatia ja nägemisnärvipõletik?
Näiteks isheemilise optilise neuropaatia tunnusteks on tõsine nägemiskahjustus, tavaliselt ühes silmas. Mõnel juhul võib tekkida isheemiline pimedus. Sageli eelnevad sellele sellised spetsiifilised sümptomid nagu näiteks "hägune" nägemine, erinevate, mõnikord värviliste laikude ilmumine.
Kui on välja kujunenud mittetäielik nägemise kaotus, siis tekivad nägemisväljade fokaalsed kaotused, näiteks kaarekujulised ja sektoraalsed skotoomid ehk nägemisvälja piirkonnad, mis ei näe midagi. Võib ilmneda nägemisväljade kontsentriline ahenemine.
See protsess on nn sümpaatilise leviku tõttu väga ohtlik: mõnel juhul kandub patoloogiline protsess ühest silmast teise (nägemisnärvid moodustavad ju kiasmi ehk nägemisnärvi piirkonnas ühtse terviku chiasm) ja selle tulemusena võib tekkida täielik pimedus.
Närvi isheemiliste kahjustuste korral tekib ka ketaste turse ja arterid on ahenenud, veenide läbimõõt on normaalne. See on silmapõhja uurimisel selgelt näha. Seejärel tekivad nägemisnärvi pea piirkonnas mitmesugused hemorraagiad. Juhul, kui intensiivset ravi ei alustata (metaboolsed, vaskulaarsed ravimid, tromboosivastased, trombotsüütidevastased ained, antioksüdandid), võib tekkida nägemisnärvi püsiv atroofia. Tavaliselt ilmneb see 1–3 nädalat pärast neuropaatia tekkimist.
See kahjustus (nägemisnärvi isheemiline neuropaatia) esineb raske ateroskleroosi, süsteemsete veresoonte kahjustuste - kraniaalarteriidiga. Nägemisnärvi on võimalik kahjustada ka oblitereeriva endarteriidiga, Buergeri tõvega (thromboangiitis obliterans).
Kui me räägime nägemisnärvipõletikust, siis see tekib nii müeliini ümbrises kui ka närvitüves endas põletiku ilmnemise tõttu. Optilise neuriidi tunnused on ainult silmapõhja uurimisel märgatavad nähud:
- närviketta hüpereemia, tursed;
- ketta piiride hägustumine ja ebaselgus, mis viitab põletikule;
- üleküllus ja nii arterite kui ka veenide järsk laienemine (ja me mäletame, et neuropaatia korral on vastupidi, arterite võrgu ahenemine terve veeniga. On selge, et üleküllus on põletikulise hüpereemia tunnuseks);
- hemorraagia kolded ketta piirkonnas;
- valkjate fookuste ilmumine ketta ja võrkkesta pinnale.
Optilise neuriidi tunnusteks on ka mitmesugused nägemishäired, sealhulgas varajane teravuse kaotus, samuti ulatuslikud ja mitmekesised muutused nägemisväljades. Need häired tekivad samaaegselt pildi ilmumisega silmapõhjas.
Neuriidi tõttu võib teravus langeda, nägemine muutub uduseks
Neuriit võib areneda erinevatel põhjustel. Lisaks demüeliniseeriva haiguse tunnustele võib põhjus olla:
- meningiit, entsefaliit, meningoentsefaliit, eriti mädane;
- on levinud rasked infektsioonid(malaaria, tüüfus, raske gripp);
- endogeenne mürgistus ja mürgistus.
Surrogaatmürgitus optilise neuropaatia põhjusena
Nägemisnärvipõletiku klassikaliste ilmingute hulgas on mürgistus alkoholiasendajaga, näiteks metüülalkoholi sissevõtmine alkoholimürgistuse eesmärgil. Teatavasti jääb metanooli surmav annus sisekasutuseks 40–250 ml vahemikku, kuid isegi 5–10 ml metanooli kasutamine võib põhjustada pimedaksjäämist. Lisaks esineb erinevate segude kasutamisel, mis sisaldavad alates 1,5% metüülalkoholi, ka toksilise pimeduse juhtumeid.
Iseloomulik on see, et metanooli kasutamisel tekib nägemiskahjustus 3-6 päeva pärast selle võtmist, kui näib, et kõik on juba normaliseerunud. Nägemisnärvi kahjustus pärast metanooli võtmist tekib seetõttu, et maksas laguneb see mürgisteks saadusteks - sipelghappeks ja formaldehüüdiks. Just viimane mõjutab nägemisnärvi. Kui kasutatakse nagu tavaliselt, etüülalkohol, ainevahetusproduktideks maksas on äädikhape ja atseetaldehüüd, mis kogu oma kahjulikkusest hoolimata ei mõjuta nägemisnärvi ja võrkkesta rakke.
Seetõttu on äkiliste nägemiskahjustuste korral vaja kiiresti uurida silmapõhja, samuti alustada ravi silmaarsti ja terapeudiga. See aitab mitte ainult säilitada nägemist, vaid ka tuvastada põhihaigust, mis võib kahjustada mitte ainult nägemisnärvi, vaid kogu keha.
Optiline neuropaatia
Kujutised ümbritsevast maailmast kanduvad ajju võrkkesta ja nägemisnärvi kaudu, nii saadud infost vormitakse valmis pilt.
Ebapiisava vereringe või nägemisnärvi kahjustuse tagajärjel algab nägemisnärvi neuropaatia – haigus, mis võib kaasa tuua püsiva või ajutise nägemiskahjustuse kuni selle täieliku kadumiseni.
Haigust on mitut tüüpi, nende sümptomid ja põhjused on erinevad.
Esinemise põhjustel on haigus järgmised:
Põhjused
Pärilikkust põhjustab geneetiline eelsoodumus, põhjustena on tuvastatud neli nosoloogilist üksust (Burke-Tabachniku sündroom, Beeri sündroom, dominantne nägemisnärvi atroofia, Leberi neuropaatia).
Mürgine - mürgistus seedesüsteemi sattunud kemikaalidega, enamasti metüülalkohol, harvem etüleenglükool, ravimid.
Toitumisalane – nälgimisest tulenev üldine organismi kurnatus, samuti haigused, mis mõjutavad toitainete omastamist ja seeduvust.
Mitokondriaalsed - suitsetamine, narkomaania, alkoholism, hüpovitaminoos A ja B, geneetilised kõrvalekalded neuronaalses DNA-s.
Traumaatiline - otsene või kaudne vigastus, esimesel juhul on tegemist nägemisnärvi anatoomia ja toimimise rikkumisega, see võib tekkida võõrkeha otsese koesse tungimise tagajärjel; kaudne kahjustus hõlmab nüri trauma ilma närvikoe terviklikkust kahjustamata.
Infiltratsioon - nakkusliku iseloomuga või onkoloogilise struktuuriga võõrkehade infiltratsioon nägemisnärvi parenhüümi, oportunistlike bakterite, viiruste ja seente mõju.
Kiirgus - suurenenud kiiritus, kiiritusravi.
Nägemisnärvi isheemiline neuropaatia on eesmine ja tagumine, selle esinemise põhjused on erinevad.
Eesmise isheemilise neuropaatia põhjused:
- Arterite põletik;
- Reumatoidartriit;
- Wegeneri granulomatoos;
- Hurga-Straussi sündroom;
- Nodoosne polüarteriit;
- Hiiglaslik arteriit.
Tagumise isheemilise neuropaatia põhjused:
- CVS-i kirurgilised operatsioonid;
- Lülisamba kirurgia;
- Hüpotensioon.
Sümptomid
Igat tüüpi haigusjuhtumite kõige olulisemaks sümptomiks peetakse nägemise progresseeruvat halvenemist, mida ei saa prillide ja läätsedega korrigeerida. Haigestumiste määr on sageli nii kõrge, et pimedaks jäämine tekib mõne nädala jooksul. Närvi mittetäieliku atroofia korral ei kao nägemine täielikult, kuna närvikude on mõjutatud ainult teatud piirkonnas.
Sageli on ülevaates tumenevad alad, pimealad, patoloogiaga kaasneb õpilase aferentne defekt, see tähendab patoloogiline muutus valgusallikale reageerimises. Sümptomid võivad ilmneda ühel või mõlemal küljel.
Päriliku neuropaatia sümptomid
Enamikul patsientidest ei esine kaasuvaid neuralgilisi kõrvalekaldeid, kuigi on teada kuulmislangus ja nüstagm. Ainus sümptom on kahepoolne nägemise kaotus, ajalise osa kahvatus, kollakassiniste varjundite tajumine on häiritud. Diagnoosi ajal viiakse läbi molekulaargeneetiline uuring.
Toitumisneuropaatia sümptomid
Patsient võib märgata muutusi värvitajus, toimub punase värvi väljauhtumine, protsess toimub samaaegselt mõlemas silmas, valulikud aistingud puuduvad. Varajases staadiumis on pildid udused, udused, misjärel nägemine väheneb järk-järgult.
Kiire nägemise kaotuse korral tekivad pimealad ainult keskel, pildi perifeerias kuvatakse üsna selgelt, õpilased reageerivad valgusele tavapärasel viisil.
Toitainete puudus võib negatiivselt mõjutada kogu keha, jäsemete valu ja tundlikkuse kaotus avaldub toiduneuropaatiaga patsientidel. Haiguse epideemia langes Jaapanis Teise maailmasõja aastatele, kui sõdurid hakkasid pärast mõnekuulist nälgimist pimedaks jääma.
Toksilise neuropaatia sümptomid
Algstaadiumis täheldatakse iiveldust ja oksendamist, mille järel on peavalu, respiratoorse distressi sündroomi sümptomid, nägemise kaotus diagnoositakse mõne tunni pärast. pärast toksilisust. Ilma asjakohaste meetmeteta võib tekkida täielik pimedus, pupillid laienevad ja lakkavad valgusele reageerimast.
Diagnostika
Esimeste sümptomite ilmnemisel peate helistama kiirabi või pöörduma silmaarsti poole.
Enne haiguse alguse põhjuste väljaselgitamist hõlmab uuring neuroloogi, kardioloogi, reumatoloogi ja hematoloogi läbivaatust.
- Biomikroskoopia;
- Funktsionaalne silmade testimine;
- röntgen;
- Erinevad elektrofüsioloogilised meetodid.
Uuringu käigus ilmneb nägemisteravuse langus - alates kergest kaotusest kuni pimeduseni, sõltuvalt kahjustuse piirkonnast, võivad ilmneda ka erinevad nägemisfunktsiooni kõrvalekalded.
Oftalmoskoopiaga saab tuvastada kahvatust, turset, nägemisnärvi (ketta) suuruse suurenemist ja ka selle liikumist klaaskeha suunas.
Elektrofüsioloogiliste uuringute käigus määratakse tavaliselt elektroretinogramm, arvutatakse virvenduse fusiooni piirav sagedus, sageli diagnoositakse närvi funktsionaalsete omaduste vähenemine. Koagulogrammi läbiviimisel tuvastatakse hüperkoagulatsioon, vere lipoproteiinide ja kolesterooli kontrollimisel ilmneb nende suurenemine.
Ravi
Neuropaatiate puhul kõrvaldatakse ennekõike haiguse põhjustanud põhjused. Otsuse ravi kohta teeb silmaarst, vajadusel kaasatakse ka teisi spetsialiste.
Isheemilise neuropaatia ravi
Ravi tuleb alustada esimestel tundidel pärast haigusnähtude tekkimist, vajadus tuleneb sellest, et pikaajaline vereringehäire viib närvirakkude kadumiseni.
Teraapia eesmärk on vähendada turset, pakkuda alternatiivset vereringet ja parandada närvikoe trofismi. Samuti on vaja võtta meetmeid põhihaiguse raviks, et tagada rasvade ainevahetuse normaliseerumine, vere hüübimine, vererõhk.
Isheemilise neuropaatia jaoks näidustatud ravimid:
- Vasodilataatorid (Trental, Cerebrolysin, Cavinton);
- Dekongestandid ravimid(diakarb, lasix);
- verevedeldajad (fenüliin, hepariin);
- vitamiinide kompleksid;
- Glükokortikosteroidid.
Ravi hõlmab ka füsioterapeutiliste meetodite kasutamist (mikrovoolud, magnetoteraapia, laser närvistimulatsioon, elektriline stimulatsioon).
Päriliku neuropaatia jaoks puudub tõhus ravi, ravimid on sel juhul ebaefektiivsed, soovitatav on hoiduda alkohoolsed joogid ja suitsetamine. Neuralgiliste ja südamehäirete esinemisel soovitatakse patsiendid suunata vastava spetsialisti juurde.
Isheemilise optilise neuropaatia korral on prognoos halb, isegi kui järgitakse kõiki arsti ettekirjutusi, nägemine halveneb, üksikud piirkonnad langevad läbivaatusest välja, mis viib närvikoe kiudude atroofiani. 50% juhtudest saab tänu intensiivsele ravile nägemine paraneda, mõlema silma kaasamisel protsessi tekib sageli täielik pimedus.
Profülaktika
Haiguse arengu vältimiseks on soovitatav õigeaegselt ravida kõiki süsteemseid, metaboolseid ja vaskulaarseid haigusi. Pärast haiguse sümptomite ilmnemist on patsiendil soovitatav regulaarselt külastada silmaarsti, patsient peab järgima kõiki arsti nõudeid.
Nägemisnärvi isheemiline neuropaatia: eesmine, tagumine
Nägemisnärvi isheemilise neuropaatia keskmes on nägemisnärvi toitva vaskulaarsüsteemi arteriaalse vereringe äge häire.
ICD-10 kood
Nägemisnärvi isheemilise neuropaatia põhjused
Selle patoloogia kujunemisel mängivad peamist rolli järgmised kolm tegurit: üldise hemodünaamika rikkumine, lokaalsed muutused veresoonte seinas, koagulatsioon ja lipoproteiinide nihked veres.
Üldise hemodünaamika rikkumisi põhjustavad kõige sagedamini hüpertensioon, hüpotensioon, ateroskleroos, diabeet, stressiolukordade esinemine ja tugev verejooks, unearterite atematoos, brachiocephalic arterite oklusiivsed haigused, verehaigused, hiidrakulise arteriit.
Kohalikud tegurid. Praegu pööratakse suurt tähelepanu kohalikele lokaalsetele teguritele, mis põhjustavad verehüüvete teket. Nende hulgas on muutused vaskulaarseina endoteelis, ateroomsete naastude olemasolu ja stenoosipiirkonnad koos verevoolu keerise moodustumisega. Esitatud tegurid määravad selle tõsise haiguse patogeneetiliselt orienteeritud ravi.
Isheemilise optilise neuropaatia sümptomid
Isheemilisel neuropaatial on kaks vormi - eesmine ja tagumine. Need võivad ilmneda osalise (piiratud) või täieliku (täieliku) kahjustusena.
Eesmine isheemiline neuropaatia
Ägedad vereringehäired nägemisnärvi intrabulbaarses osas. Muutused nägemisnärvi peas tuvastatakse oftalmoskoopiaga.
Nägemisnärvi täieliku kahjustuse korral väheneb nägemine sajandikuni ja isegi pimeduseni, osalise kahjustuse korral jääb see kõrgeks, kuid täheldatakse iseloomulikke kiilukujulisi skotoome ja kiilu ülaosa on alati suunatud pilgu fikseerimispunkti poole. Kiilukujuline kadu on seletatav nägemisnärvi verevarustuse sektoraalse olemusega. Kiilukujulised defektid, ühinevad, põhjustavad vaateväljas kvadrandi või poole kaotuse. Nägemisvälja defektid lokaliseeritakse sagedamini selle alumises pooles. Nägemine väheneb minutite või tundide jooksul. Tavaliselt märgivad patsiendid täpselt päeva ja tunni, mil nende nägemine on järsult vähenenud. Mõnikord võivad esineda eelkäijad peavalu või mööduva pimeduse näol, kuid sagedamini areneb haigus ilma lähteaineteta. Oftalmoskoopial on näha nägemisnärvi kahvatu ödeemne ketas. Võrkkesta veresooned, peamiselt veenid, muutuvad teist korda. Need on laiad, tumedad, keerdunud. Plaadil ja parapapillaarses tsoonis võib esineda hemorraagiaid.
Haiguse ägeda perioodi kestus on 4-5 nädalat. Seejärel turse järk-järgult väheneb, hemorraagiad taanduvad ja avaldub erineva raskusastmega nägemisnärvi atroofia. Nägemisvälja defektid püsivad, kuigi neid saab oluliselt vähendada.
Tagumine isheemiline neuropaatia
Ägedad isheemilised häired arenevad piki silmamuna taga asuvat nägemisnärvi - intraorbitaalses piirkonnas. Need on isheemilise neuropaatia tagumised ilmingud. Patogenees ja kliiniline kulg haigused on identsed eesmise isheemilise neuropaatiaga, kuid ägedal perioodil silmapõhjas muutusi ei esine. Optiline ketas on loomulikku värvi ja selgete piiridega. Alles 4-5 nädala pärast ilmneb ketta värvimuutus, hakkab arenema osaline või täielik atroofia. Nägemisnärvi täieliku kahjustusega keskne nägemine võib väheneda sajandikku või pimedaks, nagu eesmise isheemilise neuropaatia korral, osalise nägemisteravuse korral võib see jääda kõrgeks, kuid vaateväljas ilmneb iseloomulik kiilukujuline kadu, sagedamini nina alumises või alumises piirkonnas. . Varajases staadiumis on diagnoosimine keerulisem kui nägemisnärvi pea isheemia korral. Diferentsiaaldiagnoos läbi retrobulbaarse neuriidi, orbiidi masside ja kesknärvisüsteemiga.
1/3 isheemilise neuropaatiaga patsientidest mõjutab teine silm keskmiselt 1-3 aasta pärast, kuid see intervall võib varieeruda mitmest päevast.
Optiline neuropaatia
Optilist neuropaatiat nimetatakse nägemisnärvi kiudude kahjustuseks, millega kaasneb selle atroofiline degeneratsioon iseloomulike tunnuste tekkega. kliinilised sümptomid... Varem tähistati seda seisundit terminiga "nägemisnärvi atroofia", kuid nüüd soovitavad silmaarstid seda mitte kasutada.
Optiline neuropaatia ei ole iseseisvalt esinev patoloogia, vaid üks mitmete haiguste ilmingutest või tagajärg. Seetõttu leidub sellise diagnoosiga patsiente erineva profiiliga arstide praktikas: oftalmoloog, neuroloog, endokrinoloog, traumatoloog, näo-lõualuukirurg ja isegi onkoloogid.
Patogenees
Olenemata nägemisnärvi kahjustuse põhjusest, on peamised patogeneetilised hetked närvikiudude isheemia koos antioksüdantse kaitsemehhanismi nõrgenemisega. Seda võivad hõlbustada mitmesugused etioloogilised mehhanismid:
- kokkusurumine (pigistamine) väljastpoolt närvikiude;
- verevarustuse puudulikkus isheemia tekkega, samas kui olulised on arteriaalse ja venoosse verevoolu häired;
- ainevahetushäired ja mürgistus, millega kaasneb neurotoksiliste ja peroksiidireaktsioonide aktiveerimine;
- põletikuline protsess;
- närvikiudude mehaaniline kahjustus (trauma);
- tsentraalse geneesi häired (aju tasemel);
- kiirguskahjustus;
- kaasasündinud anomaaliad.
Kui kahjustus on pöördumatu ja progresseeruv, surevad närvikiud ja asenduvad glioosikoega. Lisaks kipub patoloogiline protsess levima, seetõttu kipub optiline neuropaatia enamikul juhtudel suurenema. Primaarse fookuse väljanägemise piirkond ja närvi degeneratsiooni (atroofia) kiirus sõltuvad etioloogiast (põhjusest).
Mis viib nägemisnärvi degeneratsioonini
On palju haigusi, mis võivad esile kutsuda optilise neuropaatia arengu. Nägemisnärvi kahjustuse mehhanismi järgi võib need kõik jagada mitmeks rühmaks:
- Peamiselt veresoonte patogeneetilise teguriga haigused. See hõlmab suhkurtõbe, hüpertensioon ja mis tahes päritoluga sekundaarne arteriaalne hüpertensioon, arteriaalne hüpotensioon, temporaalne arteriit, generaliseerunud ateroskleroos, nodoosne periarteriit, tservikotserebraalse piirkonna suurte veresoonte tromboos ja närvi toidavad arterid.
- Tingimused, mis põhjustavad nägemisnärvi tüve kokkusurumist (väljastpoolt pigistamist). See on türeotoksikoos (tekib endokriinse oftalmopaatiaga), orbiidi ja nägemiskanali mis tahes mahulised moodustised (glioomid, lümfangioomid, hemangioomid, tsüstid, kartsinoomid), kõik orbiidi pseudotuumorid. Mõnikord tekib pärast orbiidi traumat, hematoomide (kaasa arvatud närvikestade vahel paiknevate) ja võõrkehade kokkusurumist fragmente. Sel juhul tekkiv närvikoe degeneratsioon on seotud mitte ainult kiudude otsese kokkusurumisega. Suur tähtsus on ka närvi oluliste osade isheemial (hapnikupuudusel), mis tekib varustavate veresoonte lokaalse kokkusurumise tagajärjel.
- Nägemisnärvi tüve infiltratsioon. Kõige sagedamini räägime idanevatest kasvajatest, mis on primaarsed ja sekundaarsed (metastaatilised). Närvi infiltratsioon võib põhjustada ka põletikukoldeid, sarkoidoosi, seeninfektsiooni.
- Demüeliniseerivad haigused (sclerosis multiplex). Närvikiudude kokkupuude põhjustab kõigepealt impulsside juhtivuse rikkumist mööda neid ja seejärel pöördumatut degeneratsiooni.
- Optilise neuropaatia toksiline vorm. Nägemisnärvi kahjustusi võib seostada kokkupuutega mitmete tööstuslike toksiinide, toksiliste ainete, pestitsiidide, alkoholi ja selle asendusainetega. Suurim oht on metanool, mille metaboliidid (eriti formaldehüüd) on väga mürgised ja omavad nägemisnärvi tropismi. Optiline neuropaatia võib tekkida teatud ravimite võtmise ajal: näiteks sulfoonamiidide talumatuse, südameglükosiidide ja amiodarooni raske üleannustamise korral, tuberkuloosi ravi ajal etambutooliga.
- Nägemisnärvi düstroofia, mis on põhjustatud raskest kroonilisest hüpovitaminoosist ja eriti kriitilisest pikaajalisest B-rühma vitamiinide puudusest. Neuropaatia tekkimine võib olla seotud tõsiste imendumisprotsessi häiretega peensoolde, paastumine, rangete irratsionaalsete toidupiirangute järgimine. See nägemisnärvi kahjustuse mehhanism kuulub kroonilise alkoholismi hulka koos otsese toksiline toime etanool.
- Leberi pärilik nägemisnärvi neuropaatia. Selle haiguse nägemisnärvi kahjustused on põhjustatud mitokondriaalse DNA mutatsioonidest, mis põhjustavad hingamistsükli ensüümide talitlushäireid. Selle tagajärjeks on liigse koguse toksiliste aktiivse hapniku molekulide moodustumine ja krooniline energiadefitsiit koos närvirakkude talitlushäirete ja nende järgneva surmaga.
Nägemisnärvi neuropaatia üks levinumaid põhjuseid on glaukoom. Selle haiguse patogenees hõlmab võrkkesta struktuuride järkjärgulist surma, mis on tingitud selle kroonilisest kokkusurumisest kõvakesta tugivõreplaadi deformeerunud rakkudes ja vaskulaarse komponendi kaasamisest. See tähendab, et degeneratsiooniprotsess algab sel juhul perifeeriast, algselt surevad neuronid, seejärel atroofeerub nägemisnärv. Sama mehhanism on iseloomulik teistele patoloogilistele seisunditele, mis tekivad kliiniliselt olulise silmasisese rõhu tõusuga.
Kliinilised ilmingud
Keskmine silmanärv sisaldab umbes 1-1,2 miljonit neuronaalset kiudu, millest igaüks on kaetud müeliinkestaga. See struktuur eraldab juhitud impulsid ja suurendab nende edastamise kiirust. Nende kiudude lüüasaamine närvi mis tahes osas põhjustab kõige sagedamini sümptomite ilmnemist, olenemata protsessi etioloogiast ja degeneratsiooni esmase fookuse lokaliseerimisest.
Põhilisele kliinilised ilmingud Optiline neuropaatia hõlmab:
- Nägemisteravuse langus ja seda kahjustust ei saa prillide/läätsedega piisavalt korrigeerida. Esialgu võivad patsiendid teatada nägemise hägususest.
- Värvitaju muutus.
- Muutused nägemisväljades. Lõigud ja kvadrandid võivad välja kukkuda, ilmnevad tsentraalsed ja paratsentraalsed skotoomid (defektid pimealade kujul, mis ei taju valgusstimulatsiooni). Väljade väljendunud kontsentrilise ahenemisega räägitakse tunneli nägemise kujunemisest.
Need häired võivad ilmneda ja progresseeruda erineva kiirusega ning sageli on need asümmeetrilised või isegi ühepoolsed. Täiendavad ja mitte alati tuvastatavad sümptomid on valu silmamuna taga või sees, asendi muutus ja liikuvus silmamuna... Tuleb mõista, et need kõik on esmase haiguse tunnused, mitte nägemisnärvi kahjustuse tagajärg.
Mõnede optilise neuropaatia vormide tunnused
Vaatamata sümptomite ühetaolisusele on erineva päritoluga optilisel neuropaatial mõned tunnused.
- Tagumise isheemilise neuropaatia korral suurenevad sümptomid tavaliselt järk-järgult ja asümmeetriliselt. Nende välimus on seotud krooniline häire nägemisnärvi intraorbitaalse osa verevarustus unearterite ja nende harude kahjustuse taustal. Seetõttu on see optilise neuropaatia variant sagedasem vanematel inimestel, kes kannatavad ateroskleroosi, arteriaalse hüpertensiooni ja suhkurtõve all. Võimalikud on ka muud vaskulaarsed tegurid. Tagumise isheemilise neuropaatia korral täheldatakse sageli seisundi kõikumisi nägemise kvaliteedi halvenemisega pärast kuuma vanni võtmist, sauna / vanni külastamist, kohe pärast ärkamist, põnevusega ja kehaline aktiivsus... Lisaks võivad nii üldvererõhu tõus kui ka langus esile kutsuda närviisheemia suurenemise.
- Eesmise isheemilise neuropaatia korral ilmnevad sümptomid ägedalt ja suurenevad kiiresti. Selle põhjuseks on eesmise nägemisnärvi (nibude piirkonnas) äge hüpoksia. Tekivad tursed ja südameinfarktid, sageli leitakse võrkkesta väikesed lineaarsed hemorraagiakolded. Rikkumised on enamasti ühepoolsed ja pöördumatud, 2-3 nädala pärast täheldatakse nägemisnärvi tüves atroofilisi nähtusi.
- Endokriinse optilise neuropaatia korral arenevad nägemishäired alaägedalt ja on seotud dekompenseeritud ödeemse eksoftalmosega. Venostaas, suurenenud intraorbitaalne rõhk, okulomotoorsete lihaste ja orbitaalkoe turse, verevarustuse halvenemine arterite kaudu - kõik see põhjustab nägemisnärvi kokkusurumist ja isheemiat. Endokriinse seisundi piisava korrigeerimise ja oftalmopaatia raskuse vähenemise korral on sümptomite osaline vähenemine võimalik.
Diagnostika
Optilise neuropaatia diagnoosimise eesmärk on selgitada protsessi tõsiduse etioloogiat. Kuid arsti määratud uuringu ulatus ei sõltu sageli ainult üldisest kliiniline pilt ja väidetav algpõhjus, aga ka meditsiiniasutuse varustus. Pealegi peab enamik patsiente lisaks silmaarsti (oftalmoloogi) konsultatsioonile võtma ühendust ka teiste spetsialistidega.
Optilise neuropaatia diagnoosimine hõlmab järgmisi meetodeid ja uuringuid:
- Nägemisteravuse hindamine. Selgete rikkumiste korral on võimalik läbi viia ainult valguse tajumise test.
- Nägemisväljade määramine. Võimaldab tuvastada nende kitsenemise, sektorite ja kvadrantide kadumise, kariloomade olemasolu.
- Värvitaju testimine.
- Oftalmoskoopia - silmapõhja uurimine oftalmoskoobiga, optimaalne on see uuring läbi viia meditsiiniliselt laienenud pupilliga. Võimaldab hinnata nägemisnärvi ketaste, võrkkesta ja selle veresoonte seisundit. Optilise neuropaatia korral võib tuvastada ketaste kahvatust, värvimuutust halliks, hägused või laienenud piirid, klaaskehasse punnitamist. Sageli tuvastatakse võrkkesta külgnevate piirkondade tursed, veresoonte (arterid, veenid) laienemine või ahenemine ning mõnikord hemorraagia. Plaadi piirkonnas on näha eksudaati, mis näeb välja nagu puuvillataolised kihid. Kuid tagumise isheemilise neuropaatia korral ei näita oftalmoskoopia alguses tavaliselt mingeid muutusi silmapõhjas.
- Arterite Doppleri ultraheliuuring: okulaarne, periorbitaalne piirkond (eriti supra-blokaad), karotiid, selgroog. Praegu kasutatakse laser-Doppleri ultraheli üha enam.
- Võrkkesta angiograafia.
- Nägemisnärvide füsioloogilise aktiivsuse hindamine koos nende elektrilise tundlikkuse läve määramisega, muster-ERG,.
- Uuringud kolju luude seisundi ja eriti sella turcica piirkonna hindamiseks (röntgen, CT, MRI). Neid saab kasutada ka tuvastamiseks võõrkehad, massi tunnused ja suurenenud koljusisene rõhk.
- Staatiline arvuti perimeetria.
- Laboratoorsed diagnostikad: biokeemiline analüüs veri koos lipiidide paneeli ja glükoositaseme hindamisega, hüübimissüsteemi uurimine. B12-puudulikkuse seisundi kliiniliste tunnuste esinemisel määratakse vastava vitamiini tase vereseerumis.
Võib näidata neuroloogi (või neurokirurgi), veresoontekirurgi, endokrinoloogi, terapeudi konsultatsioone.
Ravi põhimõtted
Optilise neuropaatia raviskeem sõltub nägemisnärvi kahjustuse etioloogiast, sümptomite tõsidusest ja raskusastmest. Mõnel juhul on näidustatud erakorraline haiglaravi, teistel juhtudel soovitab arst pikaajalist ambulatoorset ravi. Ja paljudel patsientidel on kirurgilise ravi küsimus lahendatud.
Ägedate vaskulaarsete oftalmopaatiate korral tuleb ravi alustada võimalikult varakult, see piirab isheemilist tsooni ja parandab prognoosi. On soovitav, et skeem oleks kompleks uimastiravi leppisid kokku mitmed spetsialistid, enamasti on vajalik silmaarsti, neuroloogi ja terapeudi ühistöö.
Vaskulaarse oftalmopaatia ravi hõlmab mitut ravimirühma:
- Vasodilataatorid, mis vähendavad refleksi vasospasmi isheemiaga külgnevates piirkondades ja parandavad verevarustust kahjustatud arterite kaudu.
- Dekongestandid. Nende kasutamine on suunatud turse vähendamisele naabruses asuvates osaliselt isheemilistes tsoonides, mis aitab vähendada närvi enda ja seda toitvate veresoonte kokkusurumist.
- Antikoagulandid olemasolevate trombootiliste häirete korrigeerimiseks ja sekundaarse tromboosi ennetamiseks. Eriti oluline on hepariin, millel on lisaks otsesele antikoagulandi toimele ka veresooni laiendav ja mõningane põletikuvastane toime. Ravimit saab kasutada süsteemseks ja lokaalseks raviks, seda manustatakse intramuskulaarselt, subkutaanselt, subkonjunktivaalselt ja parabulbaarselt.
- Disaggregandid parandavad vere reoloogilisi omadusi ja vähendavad trombootiliste tüsistuste riski.
- Vitamiinravi, neurotroopsete B-vitamiinide kasutamine on soovitav.
- Neuroprotektiivse toimega ravimid.
- Glükokortikoidid. Neid ei kasutata kõigil patsientidel, otsus nende vastuvõtu kohta tehakse individuaalselt.
- Metaboolne ja resorptsiooniteraapia.
Võimalusel kasutatakse ka hapnikravi. Taastumisperioodil on näidustatud laserravi, nägemisnärvide magnet- ja elektristimulatsioon. Ja tuvastatud vaskulaarsed tegurid (ateroskleroos, arteriaalne hüpertensioon, hüpotensioon jne) kuuluvad korrigeerimisele.
Teiste nägemisnärvi neuropaatia vormide puhul on samuti tingimata mõjutatud etioloogiline tegur. Näiteks endokriinse oftalmopaatia korral on hormonaalse seisundi stabiliseerumine ülimalt tähtis. Traumajärgsete kompressioonide korral püütakse eemaldada võõrkehi ja taastada orbiidi füsioloogiline kuju ning evakueerida suuri hematoome.
Prognoos
Kahjuks vähenevad nägemisnärvi neuropaatia sümptomid harva täielikult isegi varajase piisava ravi korral. Heade tulemuste hulka kuulub nägemise osaline taastamine ja sümptomite pikaajaline progresseerumise kalduvuse puudumine. Enamikul patsientidest püsivad perifeersed nägemishäired ja nägemisteravuse langus, mis on seotud pöördumatu närviatroofia tekkega. Krooniline vaskulaarne neuropaatia areneb aeglaselt ja pidevalt.
Pärast haigusseisundi raskusastme eemaldamist ja sümptomite stabiliseerimist välditakse korduvaid isheemilised atakid ja neurodegeneratsiooni protsessi pärssimine. Kõige sagedamini on ette nähtud pikaajaline säilitusravi, mille eesmärk on tromboosi ennetamine, vere lipiidide profiili parandamine. Sageli on soovitatav teha korduvaid kuure koos vaskulaarsete ravimite kasutamisega ning endokriinse oftalmopaatia korral suunatakse patsient olemasolevate häirete adekvaatseks korrigeerimiseks endokrinoloogi vastuvõtule.
Neuroloog K. Firsov loeb Leberi nägemisnärvide pärilikust atroofiast.
optilise neuropaatia korral
A.F. Brovkina, A.G. Schuko
(RMAPO, Moskva, FGU MNTK osakond
"Silmade mikrokirurgia" nime saanud akad. Fedorov S.N., Irkutsk)
Autorid esitasid teatud tüüpi neuropaatia (vaskulaarne ja endokriinne genees) võrdlevad tunnused. Ravi ja prognoos sõltuvad etioloogilistest ja patogeensetest teguritest.
Optiline neuropaatia (OH) on koondkontseptsioon, mis ühendab mitmeid haigusi, mille puhul on kahjustatud nägemisnärvi kiud võrkkestast ajju. Võttes arvesse etioloogilisi aspekte, on selle arengu mehhanism erinev.
OH põhjuslikku klassifikatsiooni saab esitada järgmiselt:
... kokkusurumine
... isheemiline
... põletikuline
... hüperbaariline
... traumaatiline
... kiirgust
... metaboolne
... kaasasündinud.
Mis tahes tüüpi OH patoloogilise protsessi areng põhineb närvikiudude isheemial ja hüpoksial koos antioksüdantse aktiivsuse nõrgenemisega, millele võib eelneda vereringe halvenemine, nägemisnärvi närvikiudude kokkusurumine, aksonaalse transpordi blokaad, mürgistus. , peroksiidprotsesside ja neurotoksiliste reaktsioonide aktiveerimine. Kuid nende mehhanismide intensiivsuse aste, nende rakenduskoht ja väljanägemise järjekord on olenevalt peamisest patoloogilisest protsessist erinevad.
Näiteks selleks primaarne glaukoom optilise neuropaatia väljakujunemist põhjustavad peamised tegurid on oftalmotoonuse suurenemine või tserebrospinaalvedeliku rõhu langus nägemisnärvi retrobulbaarses osas. See toob kaasa tugistruktuuride (eriti kõvakesta etmoidplaadi) deformatsiooni, millele järgneb närvikiudude kimpude rikkumine sklera etmoidplaadi deformeerunud tuubulites ja / või nägemisnärvi pea hüpoksia.
Eesmine isheemiline OH areneb ägedate vereringehäirete korral nägemisnärvi eesmises segmendis. Perfusioonirõhu langus tagumistes lühikestes tsiliaarsetes arterites ja isheemia nägemisnärvi prelaminaarsetes, laminaarsetes ja retrolaminaarsetes osades põhjustab eesmise isheemilise neuropaatia kliinilise pildi kujunemist. Iseloomustab kiire ja järsk nägemisteravuse langus, kiire areng nägemisnärvi atroofia.
Edematoosse eksoftalmusega patsientidel areneb OH silmaväliste lihaste suurenemise taustal. Protsess toimub kiiresti, enne aksoplasmaatilise voolu häirimist on häiritud verevool, nii arteriaalne (peamiste arteriaalsete veresoonte laienenud lihaste kokkusurumise tagajärjel) kui ka venoosne.
Omades ulatuslikke isiklikke kogemusi ja analüüsides mõningate optilise neuropaatia vormide arengumehhanisme, seadsid autorid selles töös endale ülesandeks uurida OH (vaskulaarne) ja endokriinne (turseline eksoftalmos) geneesi kliinilise pildi tunnuseid. levinud ja nõuavad põhimõtteliselt erinevat terapeutilist lähenemist. See on tingitud asjaolust, et paljudes väljaannetes ei peeta eesmise isheemilise OH väljakujunemise aluseks mitte ainult vaskulaarseid protsesse, vaid ka türotoksilist eksoftalmust. See seisukoht on põhimõtteliselt vale, kuna türotoksilise eksoftalmusega, kuigi see on üks endokriinse oftalmopaatia vorme, ei kaasne kunagi orgaanilisi muutusi pehmed koed orbiidid. Erinevat pilti täheldatakse turse eksoftalmusega. Ühe meist varem läbi viidud oftalmoskoopia ja kompuutertomograafia andmete võrdlus võimaldas otsustada OH peamiste arengumehhanismide kohta. OH-i käivitav mehhanism ödeemse eksoftalmuse korral on silmavälise lihase mahu järsk suurenemine orbiidi tipus (joonis 1). Selle väljatöötamise mehhanismis on seotud vähemalt kaks tegurit: nägemisnärvi mehaaniline kokkusurumine ja hematoentseftalmilise barjääri rikkumine, mille tagajärjeks on turse ja kudede hüpoksia ning energiarakkude metabolism on häiritud. Nende häirete lõpptulemus on aksonite transpordi blokaad (joonis 2).
Eesmist isheemilist OH-d iseloomustab nägemisnärvi ja selle pea isheemilise infarkti tagajärjel tekkinud nägemisfunktsioonide järsk järsk langus. Seda määratlust kinnitab J.D. Gass järgmise fraasiga: "Eesmine isheemiline nägemisnärvi neuropaatia on nägemisnärvi eesmise osa turse, isheemia ja erineva raskusastmega infarkt, mis on põhjustatud närvi verevoolu vähenemisest." Mõjutatud on 45-aastased ja vanemad isikud (keskmine vanus 69 aastat). Protsess on sageli ühepoolne, kuid 40% juhtudest on võimalik üsna olulise ajaintervalliga vastaskülje nägemisnärvi kahjustus.
Oftalmoskoopiliselt on nägemisnärvi kettal hallikasvalge või kollakas värvus koos kudede terava tursega. Väljapaistvus on rohkem väljendunud plaadi ülemises pooles. Ägedas staadiumis on plaadil või selle serval võimalik triibuline hemorraagia (joonis 3). Turse ulatub peripapillaarsete närvikiududeni (joon. 4). Eraldi koldega vati-villaeritis paikneb juxtapapillaarselt. Maakula piirkonnas on tursed. Arterid ja veenid on kitsendatud. Üleminek kroonilisele staadiumile, kui diski turse taandub koos atroofiaga (sekundaarne), toimub kiiresti (2-3 nädala pärast). Sel perioodil areneb kollatähni tsoonis tsüstiline düstroofia või selle fibrootilised muutused.
Nendel juhtudel, kui on võimalik uurida vaatevälja, tuvastatakse kaotus alumises pooles (1/3 juhtudest), 12% patsientidest registreeritakse Bjerrumi ruumis absoluutne skotoom, harvem (umbes 6%). ) on võimalik tuvastada tsentraalne skotoom ja kontsentriline vaatevälja ahenemine.
Patoloogilise protsessi subkompensatsiooni või dekompensatsiooni staadiumis (sagedamini) ödeemse eksoftalmusega patsientidel, kui kliiniliste sümptomite ilming suureneb, tekib venoosne staas orbiidi kudedes, nägemisnärvis. Varajane märk kompensatsiooniprotsessi rikkumisest ja OH ilmnemisest on võrkkesta veenide laienemine, mis põhjustab hüpoksiat, peamiselt võrkkesta ganglionrakkudes (joonis 5). Iseloomulik on nägemisfunktsioonide varajane kahjustus. Esialgu tekivad enamikul patsientidest normaalse nägemisteravusega perifeersed skotoomid, need tuvastatakse nägemisvälja välimise ja ülemise osa äärmises perifeerias.
Oftalmoskoopia andmetel (nägemisnärvi pea ja võrkkesta veresoonte seisund) tuvastati kaks OH vormi: esialgne (57%) ja arenenud (43% patsientidest).
Esialgset OH-d iseloomustas laienenud ja pinges võrkkesta veenide olemasolu (joonis 6). Nägemisnärvi ketas jääb normaalseks subkompenseeritud ödeemse eksoftalmusega. Selle dekompensatsiooni staadiumis ilmneb nägemisnärvi pea piiride hägustumine, selle turse. Erinevalt eesmisest isheemilisest OH-st halveneb nägemine ödeemse eksoftalmi ja OH-ga patsientidel järk-järgult 0,1-0,7-ni. Terav halvenemine nägemine (enne valguse projektsiooni) tekib nägemisnärvi pea hüpereemia ja turse ilmnemisel (joonis 7). Protsess on aga pöörduv: põhilise intensiivravi taustal, kliiniliste sümptomite vähenemisega, nägemisteravus suureneb ja muutused vaateväljas vähenevad või kaovad. See kinnitab hüpoteesi OH tekke kohta orbiidi tipu kudede kokkusurumisel hüpoksilise seisundi taustal, millel on ganglionrakkudele kahjulik mõju.
Kõik need tegurid (või mõlemad koos) põhjustavad häireid aksoplasmaatilises transpordis, mis ühendab võrkkesta ganglionraku keha selle terminalidega.
Seega on OH-l, võttes arvesse patogeneetilisi tegureid, oma kliinilised erinevused, see erineb patoloogilise protsessi kulgemise olemuse ja selle tulemuse poolest.
Analüüsitud OH tüüpide võrdlusomadused on toodud tabelis 1.
Tabelis toodud erinevused kinnitavad OH kliinilise diferentseerumise võimalust sõltuvalt etiopatogeneetilistest teguritest, mis määrab ravimi- või kirurgiline ravi ja visuaalne ennustus igal juhul.


Kirjandus
1. Brovkina A.F. Endokriinne oftalmopaatia // Moskva: GOETAR, 2004.
2. Katsnelson L.A., Forofonova T.I., Bunin A.Ya. Silma veresoonte haigused // Moskva: Meditsiin, 1990 .-- 269 lk.
3. Nesterov A. P Glaukomatoosne optiline neuropaatia // Vestn. ophthalmol., 1999, nr 1. - S. 3-6
4. Barch A., Bosahard C., Burgi U., Burgi H. Raske endokriinne oftalmopaatia. Taaselustamine juhtumite aruannetega – Schweiz Med. Wochenachr. - 1991. - V.121. - S. 3-9
5. Gass J.D. Maakulahaiguste stereoskoopiline atlas: diagnoosimine ja ravi.// The C.V. Mosby Company. St Louis. 1987. - V. 1. - Lk 69
6. Kritzinger E .. Beaumont H., nägemisnärvi ketta anomaaliad, -Wolfe Medical Publications Ltd. - USA. - 1987. - 118 lk.
7. Shine B., Fells P., Edwards O., Weetman A. Assotsiatsioon haudade vahel? oftalmopaatia ja suitsetamine. - Lantsett. - 1990. - V. 335. - Lk 1261-1263.
Ja üks salakavalamaid. Alustades mõnikord märkamatult, järk-järgult, annab see löögi nägemisele kõige ootamatumal hetkel. Ja see on kaaslane paljudele teistele haigustele, mis esialgu kuidagi ei avaldu.
Meie ekspert on silmaarst, Venemaa Meditsiiniteaduste Akadeemia silmahaiguste uurimisinstituudi vanemteadur, meditsiiniteaduste kandidaat Natalia Sheremet.
Ohtlik ebaõnnestumine
Optiline neuropaatia on suunatud nägemisnärvile, mis edastab kõik visuaalne teave mis saadakse silma võrkkesta poolt. Kui ühel või teisel põhjusel sureb osa tihedas punutises telefonijuhet meenutavast nägemisnärvi kiududest, jõuab meie peamisse "juhtpaneeli" puudulik teave, mille tulemusena üks või teine vaatevälja sektor (keskel või perifeerias) langeb välja, nägemisteravus väheneb, selle värviomadused muutuvad.
Enamasti algab haigus ägedalt. Kuid sellel on ka varjatum kulg, mil neuropaatia ohver ei pruugi märgata nägemishäireid. Kuni see väheneb nii palju, et inimesel muutub teleri vaatamine keeruliseks, loe ... Eksperdid hoiatavad: kui probleemiga ei tegeleta, võib juhtum lõppeda täieliku pimedaks jäämisega.
Samuti on oluline õigeaegselt konsulteerida silmaarstiga ja läbida uuring, sest optiline neuropaatia, nagu suhkurtõbi,. arteriaalne hüpertensioon või hüpotensioon, ateroskleroos, vere hüübimissüsteemi patoloogia, hulgiskleroos, mis alguses ei pruugi enam avalduda.
Sada häda - üks vastus
Ajukasvajad on sageli nägemisnärvi neuropaatia põhjuseks (sealhulgas noortel inimestel). Sel juhul pole varajane diagnoosimine mitte ainult nägemise päästmise tagatis, vaid mõnikord ka elu ise.
Eriartikkel - patsiendid, kes said ravi tulemusena muid haigusi. Meie eksperdi sõnul pöörduvad tema poole sageli naised, kellel on pärast hormonaalsete rasestumisvastaste vahendite ja hormoonasendusravi kasutamist tekkinud nägemisnärvi neuropaatia, mis mõjutab vere hüübimisomadusi ja sellest tulenevalt ka nägemisnärvi toitumist.
Mõnel patsiendil võivad organismi individuaalsetest iseärasustest tulenevalt kahjustada ka mõned südame rütmihäirete raviks kasutatavad ravimid, mistõttu valib kardioloog silmaarsti soovitusel neile sageli mõne muu ravimi.
See on lihtsalt koos õigeaegne diagnoosimine neuropaatia, mis on varajased staadiumid on meie juures edukalt ravitud, kahjuks suuri probleeme... Mõnikord ei suuda isegi kogenud arstid seda diagnoosi pikka aega tuvastada. Seetõttu soovitavad Venemaa Meditsiiniteaduste Akadeemia silmahaiguste uurimisinstituudi spetsialistid: esmakordsel nägemiskahjustuse kahtlusel (nägemisteravuse langus, värvitaju muutus, vaatevälja muutus jne) võtta ühendust. silmaarst.
Ja läbige põhjalik uuring, mis optilise neuropaatia kahtluse korral peab tingimata hõlmama: nägemisteravuse, silmapõhja, silmarõhu, nägemisväljade (perimeetria), värvinägemise, nägemisnärvi struktuuri (optiline) uuringut. koherentsus tomograafia), elektrofüsioloogilised meetodid. Vastasel juhul ei lase probleemid kaua oodata.