Tuberkuloosi lümfadeniidi sümptomid ja ravi. HIV-i alkohoolse lümfadeniidi mõju üldpõhimõtted tuberkuloosi lümfadeniitile
Lümfisõlme tuberkuloos on haigus, mis ei ole nii palju teada. Oluliste asjaolude tõttu (ebapiisav teadlikkus meedias, propagandast kodumaise meditsiini saavutuste propaganda tuberkuloosi vastases võitluses, sümputisõlmede tähtsuse teadmatusest inimkehale) teema on vähe uuritud.
Mis on lümfisõlmed
Võib-olla palju subjektiivset ideed selle organi tähtsusest. Aga see on tõesti võimatu elada ilma selleta. Kui keha mingil põhjusel on ilma teatud organist jäetud, püüab ta oma funktsioone teistele suunata. Loomulikult ei saa asendamine olla täis, kuid keha süsteem jätkab tööd. Mida sa ei saa öelda lümfisõlmede kohta.
Lümfisõlmede - inimese kaitsekeskus alates kõikjalt mikroobide. Nende eesmärk on arendada lümfotsüüte paljundavaid verevoolu kahjustuse kohale. InimkehaKaitserakkude puudumine osutub võimetuks ja on hukule määratud surma (näiteks tuntud AIDSi haigus).
Inimkeha on pidevalt nähtamatu võõrkehade poolt ülerahvastatud keskkonnas. Üks levinumaid ja ohtlikumaid patogeenseid organisme on tuberkuloosi võlukepp. See on see, mis põhjustab lümfisüsteemi tuberkuloosi.
700 lümfisõlmedest, mis asuvad lahtises kiududes, jagatakse need gruppideks sõltuvalt asukohast (emakakaela, sugu-, submandibulaarsed, agur, intratoraate, mesenterilised jt). Seal on ka ühe lümfisõlmed.
Lümfisõlmede väärtus on nii immuunsuse väljatöötamisel kui ka rakkude lagunemise toodete eemaldamisel, patogeenne flora, \\ t võõrkeeled. Lümfisõlmed on saadaval igas kehaosas. Iga piirkondlik (kohalik) sõlme tagab kaitsmise mikroobide kasutuselevõtmisest ja takistab neil kogu keha levitamist.
Tervislikus kehas on lümfisõlmed absoluutselt märgatavad, ei sobi palpatsiooniga. Ainult spetsiaalsete diagnostiliste meetodite kasutamine (radioisotoop) võimaldab neil tuvastada.
Ohtlikud sümptomid
Esimene murettekitav signaal peaks olema lümfisõlmede suurenemine, mida on märgatav palja silmaga ja palpatsiooniga. See sümptom nõuab abi saamiseks kohest konversiooni meditsiiniasutus. Lümfisõlmede suurenemise ühine põhjus on tuberkuloosi infektsiooni põhjustatud tuberkuloosne lümfadeniit (KOCHE Stick). 
Tuberkuloos Mycobacters on lümfisõlme tuberkuloosi tuberkuloosi süüdlane. Mükobakteritel ei ole füüsilisest lugemisvõimet. Kehas nad saavad liikuda koos vedeliku vooluga. See omadus määrab selle haiguse arendamisel.
Üks kord kehas, peamiselt hingamisteede kaudu, täidetakse tuberkuloosi bakterid intercellaarsed ruumid. Valides elupaigale soodsa keskkonna, moodustavad nad tuberkuloosse fookuse. Edasi lümfislaevadel liikuda mis tahes piirkondlike lümfisõlmede. Nõrgenenud lümfisüsteem ei suuda luua piisavat barjääri, et vältida mükobakterite vere sisenemist. Seega levitatakse tuberkuloosset võlukeha kogu kehas, moodustades perifeerse lümfisõlme tuberkuloosi.
Lümfisüsteemi tuberkuloos on haiguse esialgne etapp. Piirkondliku sõlme Koja kaotuse tõttu tekib tuberkuloosi lümfadeniit. Haiguse sümptomid on väljendatud tuberkulooside kujul. Ühendamine, nad moodustavad graanuli, mis põhjustab nekroosi (surma) lokaliseerimissaiti.
Haiguse arengu etapid
Sõltuvalt perioodi, nakkuse aste, üldine reaktiivsus keha eraldab järgmised etapid:
- Prolifektiivne (Kui rakkude reprodutseerimine toimub ja vastavalt lümfisõlmede suurenemine, kuid ilma nende surmata).
- Kohtuous (surnud rakkude olemasolu lokkis massi kujul).
- Absub (koos mädase vedeliku sisaldavate abstsesside tekkimisega).
- Speshchee (viimane etapp, mida iseloomustab fistuli läbimurrega PUS-ga).
Selle haiguse oht on see, et ühtne põletikuline fookus on üsna harva. Põhirühmas sõlmede suurenemine, ühendada, mis raskendab diagnoosi haiguse ja selle ravi.
Sageli tuberkuloos lümfisõlmede on ainus ilming olemasoleva infektsiooni tuberkuloosi võlukepp. Näiteks selliste haiguste nagu tuberkuloos mesenteric lümfisõlmede või tuberkuloosi, kõhukelme ja mezentheral lümfisõlmede, keerulisem diagnostika.
Intrageensete lümfisõlmede tuberkuloos on teine \u200b\u200bhaiguse ühine vorm. See on võimalik tuvastada piirkonna röntgenkontrolli abil rind. FTHISIRT-i diagnoositud intrageniciliste lümfisõlmede tuberkuloosi patogenees võimaldab teil eristada struktuurimuutusi lümfisõlmedes.
Intrageensete lümfisõlmede tuberkuloos lastel on suurem oht. Haiguse ravi B. lapsepõlv Nõuab kiiret kasvava organismiga seoses ravi diagnoosimise ja taktika vastutustundlikku lähenemisviisi, mille puutumatus on ainult moodustunud. 
Intrunoloogilise lümfisõlme tuberkuloosi diferentsiaaldiagnoosimine võimaldab arst uuringu ajal arsti määrata tervisehäire välimuse tõeliste põhjuste kindlaksmääramiseks. Lümfisõlmede kahjustus võib esineda ilma muudeta kliinilised ilmingud Põletik põletiku aktiivses etapis või remissioonis.
Tuberkuloosi ei kinnitata kõigil juhtudel. Selle sümptomid on sageli sarnased vähi kasvajaga või kehas põletikulises protsessis (pinnal või sisemised joad, põletikuline mandlite ja muudel põhjustel). Metatuberculosis Intrageense lümfisõlmede muutused vajavad kitsalt profiili spetsialisti ranget jälgimist põhjaliku läbivaatuse taustal.
Mükobakterite tuberkuloosi, mis langes lümfisõlmedesse, ründavad aktiivselt immuunsuse kaitserakke. Arengu alguses läbiviidud bakterioloogilised uuringud ei pruugi paljastada patogeeni ja tuberkuloossete tuberkuliteid (kui tuberkuloose kahjustuse peamine sümptom) ei ole veel moodustunud. See on diferentseerumise olemus. Ainult põhjalik uurimine, võttes arvesse kõiki olemasolevaid funktsioone ja kliinilisi ilminguid, erilisi keerulisi tehnikaid, aitavad määrata ravi taktika.
Diagnostika vormid
Haiguse tuberkuloosi olemuse kinnitamiseks või selle ümberlükkamiseks kehtivad järgmised vormid:
- (materjali histoloogilise ja bakterioloogilise uurimise korral);
- sissejuhatus subkutaanselt tuberkuliin avastada antikehi (kõige levinum diagnostiline meetod).
Ravi perspektiive
Lümfisõlme tuberkuloosi kinnitamise korral põhineb ravi taktika mitmel teguril: haiguse olemasolev etapp, nakkuse aste, keha üldine vastupidavus.
Paljanduslümfoidse rakkude - lümfotsüütide ja makrofaagide makrofaagide võitis neutraliseerinud sissejuhatusi mikroobide. Aga see ei ole piisav. Kaasaegsed tuberkuloosipreparaadid bakteritsiidse (bakteriostaatiliste) omadustega tulevad päästmiseks.
Selle haiguse ravimise peamisi ettevalmistusi peetakse: rifampitsiin, isoniasiid, streptomütsiin ja teised. Peamine antibakteriaalne ravi täiendab teised ravimid: põletikuvastased, steroidid, valuvaigistid.
Konservatiivse ravi tee hõlmab tuberkuloosi ravimite kasutamist pikka aega (mõnikord kuni 1 aasta) mitme ravi kombinatsiooni taustal.
Jaoks konservatiivne ravi Tuberkuloosi ravimid jaotatakse kogu kehas, sest mõjutatud lümfisõlm enamikul juhtudel ei ole ainus keha lüüasaamine. See meetod on haiguse algstaadiumis efektiivne. Seda peetakse võimalikult soodsaks, kuna kõik immuunsuse funktsioonid salvestatakse.
Ravi hilisemates etappides
Hiljem nõuavad haiguse etapid teist ravirežiimi. Lümfoidse kanga puudumine ja selle koha välimus granuloom ei saa ravimite kõrvaldada. Tulemusega vereringet saadud mäel takistab ravimit põletiku fookusesse.
Raske haiguse või pika praeguse, mürgine kõrvaltoimed Kasutatava ravi kohta nõuavad ravimeetodi rakendamist. Kirurgiline eemaldamine mõjutatud sõlme ei ole ainus efektiivne ravimeetod selles olukorras. Samuti on lootus antibakteriaalse kirurgilise valiku kasutamiseks. Sissejuhatus antibiootikume otse sõlme võimaldab teil salvestada selle mõnel juhul.
Lümfisõlme eemaldamine ei kõrvalda mitte ainult infektsiooni fookumist. See on oluline olulist elundi immuunkaitse kadu. Vajalik on ratsionaalne lähenemine probleemi kõrvaldamisele. Fast Tulemus - mitte alati usaldusväärne. Vanaoperatiivse sekkumise oht ei ole mitte ainult mitte ainult põhjendatud, vaid ka kahjulik. Kaasaegsed statistika salvestab kuni 40% sellistest juhtudest.

Koduteadus ei ole veel oma 100% selle haiguse täpne diagnoosi meetod. Seetõttu on usaldusväärne viis haiguse tuvastamiseks ja ravimeetodi valiku tuvastamiseks. Uute super-kaasaegsete diagnostika tööriistade (arvutatud tomograafia, ultraheliuuringute, tuuma magnetresonants ja teised) kasutamine võimaldab teil loota ravi edukuse eest.
Tuberkuloosi lümfadeniit on tuberkuloosi vorm, algselt see lisati mõiste "crofulosis". Haigus hämmastab enamikul juhtudel lümfisõlmedes kaelal, samuti submandibular. Sellist patoloogilise protsessi lokaliseerimist seletab haiguse põhjuslike ainete tungimist suukaudse limaskesta ja nasofarünksi kaudu.
Tuberkuloosi Lymphadenita põhjused
Lümfadeniit on haigus, mille juures lümfisõlmed on suurusega. Selle haiguse iseloomulikud sümptomid võivad esineda primaarse või sekundaarse tuberkuloosiga patsientidel. Tuberkuloose lümfadeniidi põhjus peetakse tuberkuloosseks pulgaks, mis tungib lümfisõlmedesse ja põhjustab kudedes põletikulisi protsesse.
Haiguse protsessis muutuvad lümfisõlmed suuruse suurenemine, pehmemaks. Nende lahkarvamusega on kaasas mädase sisu eraldamine halli värvi, milles tuberkuloosipulgad saab avastada laboratoorse uuringuga.
Tuberkuloosi lümfadeniidi sümptomid ja diagnoosimine
Tuberkuloosi lümfadeniit, milles emakakaela lümfisõlmede mõjutatakse, iseloomustavad madala kuumutatud jagatud nähtustega. Enamikul juhtudel mõjutab patoloogiline protsess mõlemal küljel asuvaid lümfisõlme. Haiguse alguses on lümfinormil veel tihe konsistents, nad on liikuvad, nende palpatsioon ei põhjusta valu tunne. Hiljem, kui põletikuline protsess katab lümfisõlmede kesta ja arendab peatsiidiiti, on sõlmed ühendatud pakenditega. Naha põletikulise piirkonna keskosas ilmub lokkis nekroos ja põletikuline protsess kehtib ümbritsevate rakkude suhtes. Lümfisõlmed kasvavad nahaga, mis neid katab, kõikumine võivad sellistes naeludel areneda. Avaliku mustanahalise kohas ilmub fistuli, millel on mädane sisu, millel on iseloomulik kokkuhoidlik järjepidevus.
Tuberkuloosi lümfadeniidi diagnoosimine pannakse põhjal üldtunnustatud tuvastamise põhimõtete põhjal, et ka mädava tühjenemise mikroskoopilise uuringu andmed võivad samuti valetada.
Diagnoosi valmistamisel lümforogranloomatoos, mitte-spetsiifilise lümfadeniidi, emakakaela fistuli, näidati metastaaside paljundamise protsessi pahaloomuliste kasvajatega. Mittespetsiifiline lümfadeniit, erinevalt tuberkuloosil on haiguse spetsiifiline allikas, seda iseloomustab põletikulise protsessi akuutne algus, millele on lisatud kõrged temperatuurid. Külgedel asuvad tsüstid ja fistulid on elastsed kihistuvad, patoloogilise protsessi lümfisõlmed ei ole kaasatud.
Tuberkuloosi Lymphadenita ravi

Tuberkuloosi lümfadeniidi kohalikku ravi vähendatakse üldtunnustatud skeemide jaoks mädalike haavade raviks. Ravimiravi spetsiifilised meetodid hõlmavad antibiootikumide, näiteks streptomütsiini, kanamütsiini, tsükloseriini eesmärki.
Efektiivne kombinatsioon erinevad ravimidAntimikroobse aktiivsusega. Niisiis võib streptomütsiini soovitada koos lehekülgede või finaatidega. Tuleb meeles pidada, et streptomütsiin kasutab samaaegselt kanamütsiiniga kaasa amplifikatsiooni külgnähikudEelkõige suureneb neurotoksilise toime arengu tõenäosus.
Konkreetsele narkootikumidemida kasutatakse tuberkuloosi lümfatoeniti raviks, hõlmavad tsükloseriini. Ravim aktsepteeritakse sees. Seda saab edukalt kombineerida teiste tuberkuloosivastaste ravimitega.
Külm tuli, kurja infektsioonid on tänavatel ringilõivad väsinud täiskasvanute otsimisel ja lastele nõrgenenud. Niisketes, infektsioonide saastunud tänavatel patogeenid, kahjulikud ained, Tänava tolmu allergeenid ja bensiini põlemissaadused tungivad iga jalakäijasse peaaegu iga sekundi järel. Kuid kehas on kellad - lümfisõlmed, mis on pidevalt postitada vaenlase vahele. Emakakaela lümfisõlmed on tavaliselt esimesed kohtuvad. Arenema sheen Lymphadenit.
Haiguse iseloomulik
Lümfeeniit on üldiselt lümfisõlmede põletik infektsiooni või mistahes patogeeni põhjustava aine levikut saidil, mis kehasse sattumisel sisestatakse lümfisõlmele lümfisõlme. Patogeen ei pruugi olla võõrad, reaktsioon toimub oma rakkeVastu võetud välismaalasele: autoimmuunreaktsioonidega, kasvajahaigustega.
Leukotsüütide aktiveerimine verevabas olekus ja lümfisõlme valmimine toimub. Nende immuunrakkude käitamise suurendamise tõttu suureneb lümfisõlme, muutub märgatavaks, valulikuks valulikuks, mis ei ole normaalses olekus, kuna selle suurus ei ületa 1-2 cm.
Põletikuline protsess - Sisuliselt sõda, kus immuunrakud võita vaenlase ei ole elu, vaid surma. Märgatavad väliselt muutused lümfisõlmedes - ainult selle tagajärjed.
Esinemise põhjused
Emakakaela lümfadeniit tekib siis, kui patogeenid on kehasse lubatud:
- läbi ülemiste hingamisteede (nina, kõri, kõri);
- seedetrakti ülemised osakonnad (suuõõne, söögitoru);
- näiteks nakkuslike, autoimmuunsete või kasvaja kahjustustega kaelapiirkonnas asuvate organitega, kilpnääre;
- kui peanaha ja kaela naha kahjustused, sealhulgas nende piirkondade haava nakkuse.
Patholoogia klassifikatsioon
Klassifikatsioonid sõltuvad ja seda kasutatakse mugavuse huvides. Emakakaela lümfadeniit (ICD-10: L04.0-kood: L04.0) iseloomustab spetsiifiliste lümfisõlmede lokaliseerimine, mis asuvad nagu piirid, mitmed tükid lihaste ja elundite vahelistes piirkondades, samuti nende kaelal.
Valige sügav ja pinna lümfadiidi kaela.
Välised muutused võivad näha pinna lümfisõlmedes. Sügav ei ole tavalise kontrolli ja palpatsiooni jaoks saadaval.
Pinna lümfisõlmede hulka kuuluvad:
- eesmine emakakaela vastutab kurgu ja kilpnäärme eest; Asub kaela esipind lõuast jugulaarse ava juurde;
- kaela tagaküljele paigutatud tagaosa, kaela tagapinnal; Nende põletik võib tähistada bronhide lüüasaamist;
- mandlid asuvad all alalõugvastutavad joondamise mandlite ja tagaseina eest;
- subbaendid, kõige sagedamini tuvastatavad, kuna need on pumbatud ENT-organite ühiste haigustega (rhinestone, hüimeeris, farüngiit, otiit), keeled, süljenäärmed, hambainfektsioonid (stomatiit, periodontiit); Asub mööda alumist lõualuu;
- leevendanud, neid nimetatakse mõnikord eraldi gruppi ja mõnikord - kuni emakakaela nodualid; Need on pumbatud naha kahjustuste ajal naha, mustrite valdkonnas;
- chiffers vastutavad põskede seisundi, alumise huule, selle tsooni hammaste eest;
- kaasas, koguda lümfit kopsudest, söögitorust, südametest, seos, millega nende põletik räägib tavaliselt tõsine haigus Need organid.
On klassifikatsioon emakakaela lümfisõlmede tasanditel oma asukoha vabastamist 6 rühma:
- 1 tase - lõug ja submandibular;
- 2 tase - ülemine ebamäärane;
- 3 tase - keskmise ebamäärane;
- 4 tase - alumine jõuline;
- 5 Tase - tagumine rühm;
- 6 Level - Front Group.
Sellised anatoomilised klassifikatsioonid on mugavad määrata organi lokaliseerimine, millest patogeen tungib lümfisüsteemi.
On jagunemine mitte üldistesse ja odontogeense kaela lümfadeeni, mis on seotud nende mõistliku põhjusega lastele hambakahjustuse kujul, nii piima- kui ka konstantsena.
Vaata ka:
Intrageensete lümfisõlme tuberkuloos lastel ja noorukitel: sümptomid, diagnoos, ravi
Etioloogia määramiseks - otsene põhjus, mis põhjustas emakakaela lümfadeniit, on patogeeni klassifikatsioon kasulik.
Nagu iga põletiku, võib emakakaela lümfadeniit nimetada mittespetsiifilisteks bakteriaalseks taimestikuks, viirusteks ja spetsiifilisteks mikroorganismideks: tuberkuloosipulk, AIDS viirus, actinomycete seente. Kasvaja ja autoimmuunse lümfadeniit viitavad ka konkreetsele.
Kaela lümfadeniidi põletiku olemuse järgi jagatud:
- serous (need on viiruslik või mitteinfektsiooniline lümfadeniit);
- mädane (bakterite põhjustatud);
- hemorraagiline (lähtub verejooksuga sõlme koes);
- fibriini (lümfoide koe järkjärguline nekroos, asendades fibrinogeeni sisaldava koega).
Emakakaela lümfisõlmede põletiku voolamiseks on taustal terav Äge nakkusja krooniline, järk-järgult arendades aeglasi haigusi.
Mitme korduva põletikuga nimetatakse haigust korduvaks.
Sümptomid ja märgid
Nakkusliku lümfadeniidi sümptomid lastel on tavaliselt mittespetsiifilised. Lümfisõlme või sõlmede suureneb (enne oa või rohkem), muutuvad kaela nähtavaks, mõnikord naha punetusega piirkonnas nende ümar täites. Touch nahast siin on kuumem kui tavaliselt ja korduva löögi ise on tihe, võrreldes külgnevate kudede (infiltraat). Valu võib täheldada nii üksi kui ka laienenud sõlme rebitud, kui pea liigub, kui sõlme saabub sobivale lihastele. Näiteks, kui väikeste submandibulaarsete sõlmede vähenemise ajal võivad valu tõttu lapsed piirata pea pöördeid ja kallutusi.
Purulentne lümfadeniit kaelal, kõik sümptomid on tugevamad, kehatemperatuur tõuseb palavikule numbrid, lapse seisundit kannatab - see on actacted või kapriisiline, söögiisu väheneb.
Vastupidi, kaela lümfisõlmede põletik voolab aeglaselt ja pikka aega. Laps kaotab kehakaalu, köha täheldatakse, sõlmede joodetakse ise.
Kroonilise põletiku emakakaela lümfisõlmede jäävad laienema pikka aega, kuid on ebamugav, nad ei jookseeritud koos, liikudes palpatsiooni.
Diagnostika
Kogenud arst võib eeldada, et emakakaela lümfisõlmede põletiku korrektne põhjus on juba lapse vanemate ja selle hoolika ülevaatuse käsutuses.
Sellele arstile näitab andmeid:
- mis varsti enne sümptomite sümptomite arendamist sümptomite sümptomite sümptomite väljatöötamisel sai lapsele või jätkab praeguse haiget, viinud riikidesse, kus leitakse ebatavalised infektsioonid;
- mis saadakse lapse lähim keskkond;
- kuna lapse kaal on viimasel ajal muutunud, oma söögiisu, meeleolu;
- mis on tema temperatuur;
- mis on lümfisõlmede projektsiooni valdkond - naha seisund, selle tihedus, valulikkus, valulikkus, punetus (hüpereemia), liikuvus, ümbritsevate kudedega varuosad;
- kas teiste lümfisõlmede (küünarnuki) lüüasaamist on olemas;
- ei ole rikutud neelamise ja hingamise, hääl Timbre, mis võib viidata nii ülemise hingamisteede.

Kõik see aitab eeldada lokaliseerimist, spetsiifilist või mittespetsiifilist iseloomu põletiku, selle etioloogia on viiruslik, bakteriaalne, autoimmuunne, endokriinne või kasvaja.
Vere kliiniline analüüs on kohustuslik, mis leukotsüütide fraktsioonide koguse ja suhe võimaldab teil öelda, ägeda või kroonilise voolu põletiku, viiruse või bakterite arvu.
Kilpnäärme patoloogia kahtluse korral määratakse vereanalüüsi, et määrata kindlaks hormoonide tase, näärmekoe antikehad, et kinnitada põletikku autoimmuunse iseloomu.
Kui arst soovitab lümfadeniidi tuberkuloost etioloogiat, vajame andmeid lapse manta, diaskini järjestuse, bcg vaktsineerimise, radiograafia kohta.
Kasvaja lümfadeniidi kahtluse korral on kaela lümfisõlmede ja keha ultraheli uuring, kahtlustavad põletiku põhjuseks, lümfisõlmede ja asjaomaste asutuste magnetresonantsmulatsiooni (MRI) põhjuseks. Kaks meetodit ei kaasne radioaktiivse kiirguse, nii et lapse jaoks ohutu.
Kui kahtlustatakse pahaloomulise neoplasma, mis on ette nähtud lümfisõlme biopsia. See on invasiivne meetod, milles sõlme koe väike osa võetakse kirurgilise tee või nõelaga, seejärel hoida mikroskoopilist ja histoloogilist uurimist.
Võimalikud tüsistused ja tagajärjed
Äge nakkusliku mitteresidendist lümfadeniit, mis on välja töötatud tavapärase hingamisteede viirusinfektsiooni komplikatsioonina reeglina aluseks oleva haiguse ravis.
Lümfadenit (lümfadeniit; Lat. Lümpspuhas vesi, niiskus + kreeka keel, Aden Iron + -itis) - Lümfisõlmede põletik, mis tulenevad erinevate puhastusvahendite ja spetsiifiliste infektsioonide komplikatsioonina (tuberkuloos, katk, aktiinomükoos). T. umbes., L., reeglina on teisese protsess.
L. Sharp ja krooniline, spetsiifiline ja mittespetsiifiline.
Mittespetsiifiline lümfadeniit
Mitte-spetsiifiline L. on kõige sagedamini põhjustatud stafülokokkide, harvemini streptococci ja teiste globaalsete mikroobide, nende toksiinide ja purusaaduste poolt mädase protsessi põhikeskusest. Peamine fookus võib olla mädane haav, furuncle ja karbuncoon, panaar, lihvimine põletik, osteomüeliit, tromboflebiit, troofilised haavandid jne. Lümfis, mikroobisõlmedes ja nende toksiinidel on lümfoogeensed, hematogeensed ja kontaktid. Mikroobide tungimist saab tungida otse lümfisse, sõlme, kui see on vigastatud. Sellistel juhtudel toimib L. esmane haigus.
Põletikuline protsess lümfis, sõlmede arendamine ja jätkub kogu tüüp (vt põletikku). Sõltuvalt exudatsiooni, serooside, hemorraagilise, fibrinous, mädane L. progresseerumisest võib mädase põletiku progresseerumine põhjustada L.-abiseerimis- ja nekroosi hävitavaid vorme ning ripatsi nakkuse - lümfide, sõlmede omfheomous lagunemist. Esialgses etapis vähendatakse muudatust kahjustusi, endoteli lõunasööki, nina laienemist, seisavat hüpereemiat. Eludatsioon, mis algas lümfide koe seetilise immutamiseni, sõlme, millele järgneb rakkude infiltratsioon leukotsüütide migratsiooni tõttu ja lümfoidsete rakkude proliferatsiooni tõttu. See seroosse turse etapp on tähistatud lihtsaks, Cantarhal L. lihtsa L.-ga. Põletikuline protsess on sagedamini väljaspool lümfikapsli piire, sõlme. L. hävitava vormidega kehtib põletikuline protsess ümbritsevate kudede suhtes (paralümfadeniit). Samal ajal võivad ümbritsevate kudede muutused piirata serupõletikku või adenofleemide moodustumist kustutada. Eri raskusaste ja laiendamine?:
Äge mittespetsiifiline lümfadeniit
Haigus algab valu ja lümfide, sõlmede, peavalude, nõrkus, halb enesetunde, kehatemperatuuri suurendamisega. Sageli Sharp L. lähtub lümfide põletikku, anumaid (vt lümfansiit). Ägeda L. märke raskusaste määrab haiguse vormiga ja peamise põletikulise protsessi olemuse kujul. Mõningatel juhtudel, kui tellitakse peamise protsessi L. saab omandada domineeriva väärtuse kiilu, pildi. Reeglina koos katalile (serous) L. patsientide üldine seisukord kannatavad vähe. Nad tähistavad valu piirkondlike lümimfide valdkonnas, sõlmede, mis on suurenenud suurusega, tihe ja valusate palpatsiooni ajal, ei ole kiire, nahka ei muutunud nende üle.
Protsessi progresseerumisel, Periatheniidi areng, põletiku üleminek destruktiivse, mädase vormi üleminek nimetatud kiilu, tähised väljendatakse suuremal määral: valud on teravad, nahk üle lümfisõlmed; Palpation Lümf, sõlmed põhjustab valulikkust, selgelt palpeeritavat lümimfit, sõlmed ühendavad omavahel ja ümbritsevad kuded muutuvad fikseeritud. Adenoflemaalis määratakse difuruse hüpereemia, tiheda ilma selgete piirideta infiltreeruvad fookusega fookusega. Purulentse Liga patsientide üldine seisund kannatab suuremal määral: temperatuur tõuseb suurele numbritele, külmavärinad ilmuvad tahhükardia, peavalud, tõsine nõrkus. Ripats Flegmonis määravad hoiakuid kahjustuse fookuse hoiakuid.
Prognoos L. esialgses vormides ja õigeaegselt on soodne kohtlemine soodsam. Destructive vormid L. viivad lümfide surmani, sõlmede, millele järgneb asendamine nende armi koega, mis jäsemete lokaliseerimise ajal võib põhjustada lümfottide rikkumist ja lümfostaasi arengut (vt) ja tulevikus elevantidele (Vt).
Ärahoidmine: Vigastus (haavad, mikrotravum), haavade infektsiooni vastu võitlemine, mädalike põletikuliste haiguste ratsionaalne ravi.
Krooniline mittespetsiifiline lümfhadeniit
Krooniline mittespetsiifiline lümfadeniit võib olla primaarne krooniline tulemusena kokkupuute nõrgalt tekitava mikroobse taimestikuga, kusjuures aeglane, korduvate põletikuliste haiguste (hron, tonsilliit, hammaste põletikulised haigused, nakatunud jalgade kadudele, mikrotrammunile jne) või tulemus Äge L., kui põletikuline protsess lümfisõlmedes ei ole lubatud, kuid võtab pikaajaline hron, voolu. Chron, lümfis põletik, sõlmed on produktiivsed, üleminek mädaolevale faasile on äärmiselt haruldane. Leedude infektsiooni inhibeerimise ajal võib täheldada lümfide mädane sulamine.
Kliiniline pilt: Lümfide, sõlmede suurenemine, mis on tihedalt tihedalt seotud, on tihendamata, ei ole üksteisega ja ümbritsevate kudede vastu. Lümfis, sõlmed jäävad laienema kaua, kuid lõpuks kasvab nende kasv sidekoe põhjustab nende vähenemist.
Mõnel juhul võib sidekoe väljendunud paigutus sõlmida sõlmede kortsumist lümforti, lümfostaasi, turse või elephentavuse häire viia.
Cryroni, mittespetsiifiline L. tuleks diferentseerida lümfide suurenemisega, INF-i sõlmede suurenemisega. Ja mõned teised haigused (Scarletta, difteeria, gripp, süüfilis, tuberkuloos, lümfograanulomatoosi, pahaloomulised neoplasmad jne). Ahela tuvastamine. L. peaks põhinema kogu kiilide kogumi hindamisel haiguse tunnused. Kahtluse korral näitasid juhtudel torke biopsia lümfis, sõlme või selle eemaldamine histool, uuringud, mis on eriti oluline diferentsiaaldiagnoos Croni. L. ja pahaloomuliste kasvajate metastaasid.
Ravi See peaks olema suunatud kõrvaldamise aluseks haiguse, mis on allikas Hron, mittespetsiifiline L.
Prognoos Enamikul juhtudel on armistumine soodne, haiguse tulemus on armistumine: lümfoidkoe asendatakse ühendusala, lümfina, sõlme kortsus, suuruse vähenemine muutub tihedaks. Mõnel juhul võib elevantsus areneda.
Ärahoidmine: Isikliku hügieeni järgimine, \\ t Õigeaegne ravi INF. Haigused, ägeda L., organismi resistentsuse suurendamine kõrge ravi teel.
Spetsiifiline lümfhadeniit
Konkreetsete rühmade rühm sisaldab L., põhjustatud aktiinomükoosi, süüfilise, tuberkuloosi, Tularimia, katku, jne kliinilise pildi, diagnoosi ja põhiliste liikide diagnoosimise ja spetsiifiliste L.-liikide ravi.
Tuberkuloosi lümfadeniit
Tuberkuloosi lümfis, sõlmed - tuberkuloosi ilming kui keha tavaline haigus (vt tuberkuloosi). Sagedamini, eriti lapsepõlves, on esmase tuberkuloosi periood koos sissetungitud lümfide, sõlmede (vt Bronction) kahjustustega. See on võimalik suhteliselt isoleeritud kahjustuse üksikute lümfirühmade, sõlmede, tassi täiskasvanute vastu taustal vanade mitteaktiivsete tuberkulootsi muutuste muudes organites, kui tuberkuloos L. on ilming teisese tuberkuloosi. Tuberkuloose L. sagedus sõltub tuberkuloosi, sotsiaalsete tingimuste raskusastmest ja levimusest. Lastega, perifeerse lümfide tuberkuloosne kahjustus, sõlmed, vastavalt E. I. Guseva (1973), P. S. Murhvina (1974) jne.
Perifeerse lümfide tuberkuloosi, sõlmede nimetatakse peamiselt inim- ja bulli tüüpi tuberkuloosi Mycobacteriums poolt. Veise tüüpi mükobakterite on tavaliselt patogeeni tuberkuloosi lümfadeniit S.-h. Veisekasvatus, R-Nah.
Nakkuse levitamisrajad on erinevad. Esitatud B. P. Alexandrovsky et al. (1936), A. I. Abrikosova (1941), F. L. Elinson (1965), V. A. Cirsova (1972), Kurilsky (R. Kourilsky, 1952) jne, infektsiooni sissepääsu väravad võivad olla mandlid, mis on põhjused Protsess, emakakaela või alamriba lümfis on kaasatud. sõlmed. Infektsiooni levitatakse kõige sagedamini lümfohematogeense meetodiga mõjutatud intrageense lümfist, sõlmedest, kopsudest või muudest elunditest.
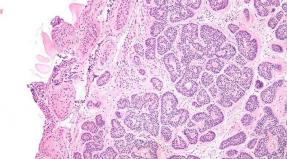
Patomorfol, mõjutatud sõlmede muutused sõltuvad infektsiooni massilisusest, patsiendi keha seisundist, nagu Mycobacterium tuberkuloos ja muud tegurid. A. I. Aprikoos eristab viie tuberkuloose kahjustuse lümfivormide vormi, sõlmede: 1) hajutatud lümfoidse hüperplaasia; 2) puguse tuberkuloos; 3) tuberkuloosne suur rakkude hüperplaasia; 4) kaseomeetriline kassekloomne tuberkuloos; 5) Antatiivne tuberkuloos. Kiil, praktika kasutab klassifikatsiooni ettepanek N. A. Shmelev, kus on kolm tuberkuloosset l.: Infiltratiivne, karastatud (koos fistula ja ilma nendeta) ja vastuolus.
Haiguse ägedas algus, on suur temperatuur, tuberkuloosi mürgistuse sümptomid, lümfide suurenemine, sõlmede suurenemine, sageli raske põletikuliste muutuste ja perifikaalse infiltratsiooni tõttu.
Tuberkuloose L. iseloomulik märk, eristades seda teistest lümfisõitudest, sõlmedest, on periateeniidi olemasolu. Mõjutatud lümf, sõlmed moodustavad erinevate suuruste killustatud kujunduste konglomeraadi. Täiskasvanud sagedamini kui lastel on haiguse algus järkjärguline, väheneb lümfisõlmede, sõlmede ja fistulate haruldasem moodustumine põletiku peamiselt produktiivse olemuse tõttu.
Mitmed teadlased äge haiguse algus ja kalduvus Caseosa ja Fistuli kiire moodustamisega ühendab nakatumise bullish tüüpi Mycobacterium tuberkuloosi.
Kõige sagedamini mõjutatud emakakaela, subjaadibulaarse (alamriba, T.) ja aksillaarsed lümfisõlmed. Mitme lümfirühma, ühe või mõlema poole sõlmed võivad protsessis osaleda.
Diagnoosimine Nad panna põhjal põhjaliku uurimise patsiendi, võttes arvesse puute olemasolu tuberkuloosi patsientidel, reaktsiooni tulemused tuberkuliinile (enamikul juhtudel on see väljendunud), tuberkuloose kahjustuse esinemine kopsude ja teiste organid. Diagnoosi olulist rolli mängib mõjutatud lümfide punktsiooni andmed. sõlme. Lümfis, sõlmed võivad moodustada arvutusi, tuvastatakse radioloogiliselt tihedad varjud pehmed kuded Kael (joonis fig. Tuberkuloosne L. eristab mittespetsiifilise mädane L., lümfograanulomatoosi, metastaaside pahaloomulised kasvajad ja jne
Ravi Määratakse kindlaks lümfide kahjustuse laadi, sõlmede ja tuberkuloosi raskusaste muutuste muutuste muudes organites. Aktiivses protsessis on esimesed rida preparaadid ette nähtud: tubasiid, streptomütsiin kombinatsioonis pask või eteonamiid, protsetoonamiid, pürasiinamiid, etambutol. Ravi peaks olema pikk - 8-12-15 kuud.
Lisaks tekitatakse mõjutatud sõlmes (või liimides) streptomütsiin streptomütsiini, tubasiidi, tiboonilise salviga sidemeid. Koos väljendunud mädase protsessiga on ette nähtud antibiootikumid lai spektri meetmed. Kuustatud kahjustuse puhul näitasid lümfid, sõlmed anti-tuberkuloosiravi üldise käigu taustal (vt tuberkuloosi) taustal.
Prognoosib haiguse õigeaegse tunnustamisega ja L. soodsa ravi õigeaegse tunnustamisega.
Tuberkuloose L.- cm ennetamine. Tuberkuloos.
Lümfadeniidi tunnused lastel
L. täheldatakse eriti lastel varajane iga. See on tingitud funktsiooni ja morphol, lümfide ebatäiuslikkus, lapse aparatuur (lai nina, õhukese lümfisõlme, sõlmede, suurenenud tundlikkuse nakkuse suurenenud takistuste funktsiooni ebatäiuslikkus). L. lastel võib olla mittespetsiifilised ja spetsiifilised.
Laste laste põhjused on erinevad. L. Submandibulaarne piirkond on äärmiselt haruldane esmane haigus. Kõige sagedamini see on seksf reaktsioon, sõlmed põletikuliste protsesside erinevates fookus. Nende fokaalide hoolikas identifitseerimine ja taastamine tagavad edasise ravi edu.
Lastel (eriti vanuses 1 kuni 3 aastat), L.-ga on submandibulaarne lümfis kõige sagedamini põletatud, sõlmed, kuna lümfiväljavool on valmistatud enamiku neist, suuõõnest ja hammastest. Chifters on tugevamad (eelrahad, T.), emakakaela lümfisõlmede, sõlmede, isegi kiiremini agulaarse, poning, inmulaadi ja küünarnukiga. Võib-olla sügava lümfisõlme põletik, sõlmede (iliac, vaagna jne) põletik.
On kindlaks tehtud, et odontogeenne L. lastel on vähem levinud kui aeg-ajalt. Aeg-ajalt L. (peamiselt väikelaste) esinemise põhjus on ülemise hingamisteede, gripi, stenokardia, hron, tonsilliidi, kõrvapõleti, eksudatiivse diateise, püoderi, naha vigastuse ja limaskestade Katari. Odontogeense infektsiooni allikas on sagedamini haige piim, harvem pidevad hambad.
Kõige rohkem sagedane põhjus Mortal ja küünarnukk L.-põletikulised protsessid ülemiste jäsemete valdkonnas (furuncules, parasi, nakatunud haavad, mass jne) ja indualsed ja poning - sarnased protsessid alumistel jäsemetel.
Haiguse patogeneesis mängib keha esialgne sensibiliseerimine nakatunud infektsioonide või mädalike haiguste tõttu suurt rolli.
Lastel L. Lekked vägivallamini kui täiskasvanutel, kellel on selged ja kohalikud märgid. Kõige sagedamini algab haigus temperatuuri suurenemisega (kuni 38 ° ja rohkem), halb enesetunne, söögiisu kaotus, peavalud, unehäired.
L. maxillofacial piirkond Sageli täheldatakse sageli valu ja raskusi närimise ja neelamisega. Esimese elu ja eriti rinnaaastaste laste lastel kiilu ajal on pilt sümptomite sümptomite esiplaanile sümptomid. Emakakaela ja submandibular L. selles vanuses, reeglina voolab adenofleemid väljendunud turse ja perifokaalse reaktsiooniga.
Iliac L. algab üldise tervisehäire, kõhu alumise poole valu valu, suurendades reie painduskonstruktsiooni sama küljega. Põletikuvastane infiltraat asub otse soove kobara kohal ja jõuavad tihedalt Iliaki luu tiivale.
Kõige tõsisemad tüsistused on metastaasid mädane fookus ja sepsise arendamine (vt).
Diferentsiaaldiagnoosimine peab toimuma spetsiifiliste protsessidega lümfisõlmedes, sõlmedes ja süsteemsesse verevesi (leukeemia, lümfogranloomatoosi), kasvajatega. Spetsiifilise L. lastel on sagedamini leitud lümfadenoaktiivsuse ja tuberkuloosi lümfis. sõlmed.
Varasematel lastel laste lüüasaamise tõttu on sõlmed sageli kahjustatud kasvaja induallrry. Juhatuse puudumine ebasoodsas olukorras olevate hernia, oksendamise, toksiga nähtuste, röntgeniandmete, uuringute kõhuõõne Lubage teil eristada hernia L.
Epifüüsi osteomüeliit reieluu luude mõnikord tuleb diferentseeruda põletiku sügava vaagna lümfisõlmedega, kuna mõlema haiguse, kõrge temperatuuri, valu puusaliigese valu on iseloomustatud. Kuid L.-ga vaagna puhul määratakse valulik infiltraat soone all ja kõik liikumised on konserveeritud ühises, kuigi piiratud mahus.
Raske L. raske kursusega toksikoosi nähtustega, eriti väikestes lastes, läbi aktiivse infusioonravi, mis on suunatud joobeseisu eemaldamiseks. Antibiootikume laia toime, immunopreparatsioone, desensibiliseerivat ja konstruktiivset ravi on ette nähtud. Töötlus asub põletikulise infiltraadi avamisel ja äravoolu; Seda toodetakse, ootamata pehmendamist. Kui PUS ei paista välja, jääb kummist lõpetaja haavasse. Ärge tehke suuri kärpeid. Sektsioon 2-3 cm sisselõige on kõige sagedamini piisav, et avada mädane õõnsus. Ainult ulatuslikud adenofleemid on laiemate kärped. Proteolüütilised ensüümid kasutatakse kohalikult füsioteraapia samaaegselt.
Õigeaegse ja õige ravi prognoos on soodne.
Ennetamine: sündmused lapse keha kõvenemisega, põletikulise fookuse õigeaegse ravi, mis võib põhjustada L.
Bibliograafia: Sõja-Yasenetsky V. F. Kustuta kirurgia esseed, L., 1956; Davydovsky I.V. inimese üldine patoloogia, lk. 408, M., 1969; Kirurgiliste haiguste diagnoos, ED. V. S. Levita, lk. 417, M., 1959; Dmitriev M. L., Pugachev A. G. ja Kushz N. L. Esseyys Purulentse operatsiooni lastel, M., 1973, Bibliogr.; DOLLLERSKY S. Ya. Ja Isakov Yu. F. Lastekirurgia, osa 1, lk. 194, M., 1970; Pops r umbes S. Penno-septikus operatsioonis. Bulgaaria., lk. 171, Sofia, 1977; Pokhitonov M. P. Kliinik, tuberkuloosi ravi ja ennetamine lastel, M., 1965; Strołkov v.i. Purulentne kirurgia, lk. 71, M., 1967.
V. I. Stolovkov, V. K. Gazeshev; A. F. Dronov (lapsed. Hir.), V. A. Firsova (Phys.).
F.V. Sheribani
Tuberkuloosi lümfadeniit või perifeersete lümfisõlmede tuberkuloos Enamikul juhtudel on see seotud haiguse esmase perioodiga ja seostatakse primaarse kompleksi musta komponendiga, kuid võivad olla mööduvate lümfadenitejärgsed.
Tuberkuloosi perifeerse lümfisõlmede kahjustusi täheldati sagedamini lastel ja noorukitel, harvemini - täiskasvanutel ja eakatel äärmiselt harva. Lastel on tuberkuloosiga sageli mitmeid perifeersete lümfisõlmede rühma; Palpation määratakse suurenenud lümfisõlmede pehme või tihe konsistentsi, beanoid või Ümara kujuga. Võib tuvastada väikeste lümfisõlmedega.
Jaoks krooniline voolu Tuberkuloos Lümfisõlmed on esitatud väga tihe moodustumise kujul. Nende suurused võivad olla tuvimuna.
Tuberkuloos üllatunud peamiselt emakakaela ja submandibulaarsed sõlmed; Axillary sõlmede on harva mõjutatud ja isegi harvemini - rindkere, sugu- ja küünarnuki.
Perifeersete lümfisõlmede haiguse tuberkuloosi algus See võib olla terav, kõrge palavikuga ja väljendunud joobeseisundiga, kuid sagedamini on see järkjärguline. Haigus jätkub laine: ägenemise perioodid asendatakse statsionaarse voolu perioodidega ilma haiguse kliiniliste ilminguteta. Lümfisõlmede põletikuline protsess võib levida ümbritseva nahaaluse koele ja nahale. Sellistel juhtudel on moodustatud tihedad, suured sõlmede istumispaketid.
Kui lümfisõlme tuberkuloos jääb ilma ravitaTeostus tekib tehes hüpereemia nahale ilmub üle lümfisõlmede kõikumise, siis tuss puruneb välja ja moodustub pikaajaline fistula. Tõhusa ravi korral on lümfisõlmede vähenemine ja tihendamine, mõnikord järgneb nende petroomi moodustumine nendel, fistulas suletakse. Armid pärast fistikaalsetel vormidel on ebaregulaarne vorm: võib olla sklerosilised või keloid armid.
Lümfadeniidi ägeda alguses ja protsessi ägenemise ajalEriti sulamuumis esineb palavik, ESP suureneb, mõõdukalt väljendunud leukotsütoos, millel on hemogrammile paigutatud nihe ja monotsütoos.
Sageli üheaegselt kahjustuste perifeerse lümfisõlmede patsientidel on kahjutu ja intraperitoneaalsete sõlmede tuberkuloosi kahjustus siseorganid. More sagedamini on kopsud üllatunud, harvemini - muud elundid. Esmasest tuberkuloosist tuleneva lümfadeniidi puhul võib esineda keratokonunktiviit, nodulaarne erüteem, polüporosiidid.
Outdoor tuberkuloosi lümfadeniidi diagnoosimiseks Kokkupuute ajaloo esinemine tuberkuloosiga patsientidel, lapsepõlve lümfadeniit, kaela rümbad, silmahaigus, sõlmed erüteem, pleriidid, polüporosiidid, sisemise lümfisõlmede kahjustamine.
Tuberculin Test Mantu Tuberkuloosi lümfadeniitiga on see sageli järsult positiivne. Tuberkuloosi mikrokobateriat võib tuvastada fistulate dumpingutes tuberkuloosi lümfaanitega. PUNNY Fistula ja senckete alates liidetud lümfisõlmede tuleks uurida Mycobacterium tuberkuloosi mitte ainult bakterioskoopia ja flotatsiooni, vaid ka külvamine, mis suurendab protsent avastamise Mycobacterium tuberkuloosi.
Tuberkuloosi protsessi diagnoosimiseks lümfisõlmedes Praegu kasutatakse laialdaselt lümfisõlmede identiteedi tsütoloogilise uurimistöö meetodit. Rasketes diagnostilistel juhtudel, millal tsütoloogiline uuring See ei võimalda diagnoosi selgitada, soovitatakse biopsiat teha biopsia käigus saadud koe histoloogilist uurimist.
Kolm vormi lümfadeniidi eristavad: Infiltratiivne, kohutav ja hädavajalik.
- Infiltriaalne lümfadeniit See võtab kõige soodsamaid. Nendel juhtudel suurenenud palpeerimine suurenes, kuid väikesed suurused leitakse, sagedamini ühel küljel, lümfisõlme tihe konsistents. Selle vormiga on ainult lümfadeendeerimiskoe hüperplaasia.
- Purskamisvorm Mitmete lümfisõlmede rühma lüüasaamist võtab aega raskemaks. Seda vormi on sageli keeruline fistuli ja haavandite moodustumisega. Sümfisõlmede puhul esinev vorm on lokkis nekroos. Kui lümfisõlme võib saada pus, kus Mycobacterium tuberkuloosi leitakse väga sageli (80% juhtudest).
- Lümfadeniidi innustnant või kiuline, vorm vähem tõsiselt kliiniline piltkui seejuus, kuid voolu eest vastupidavam. Kui palpatsioon, nendel juhtudel määratakse tihe lümfisõlmed mõnede nende sadamate segusse, kui armid naha pärast paranemist fistula. See vorm on juhtumijookide ja harvemini ebasoodsa kursuse tõttu karmistatud juhtumite tulemus.
Lümfadeniidi peamine meetod Praegu on antibakteriaalne ravi. Ravi tuleb läbi viia kolm peamist ravimit. Ravi streptomütsiiniga on näidatud kõigis tuberkuloosiprotsessi kõigis vormides lümfisõlmedes koos selle voolu ägeda ja subakureerimisega ning ägenemiste puhul. Lümfadeniidi raviks on vaja ligikaudu 100-150 g streptomütsiini; Päevane annus 1 g (täiskasvanute puhul).
Intramuskulaarne streptomütsiini manustamine Caseasusaas vormiga, eriti keeruliseks paigaldamise ja fistuliga, soovitatakse kombineerida kohalik rakendus Streptomicin suitsetades lümfisõlme mõjutatud tuberkuloosi ja sissejuhatus streptomütsiini koes ümber sõlmede ümber. Kui väidetavalt lümfisõlmedes, pus ja sissejuhatuses tuleks evakueerida ravimpreparaadid Otse lümfisõlmesse.
GEW preparaadid (isoniasiidi, finaatsiidi, metasiidi, lasuur, salüsiidi) kasutatakse igasuguse tuberkuloose lümfadeniidi vormide jaoks nii ägeda ja kroonilise vooluga. Päevane annus Isoniasiid 0,6-0,9 g. Manustamiseks koes, lahustuva ravim isononotiini hüdrasiidi soovitatav - 5% väljavoolu annuses 0,5-1 g. Isohholoogiliste hapete preparaatide ravi on soovitatav kombineerida eesmärgiga Pak, jnetol ja rifdiin.
Pikaajalise raviga on vaja asendada nii peamiste preparaatide (streptomütsiini, isoniasiidi, pask, RFSada) ja ravimite kasutamine II. Samal ajal antibakteriaalsed ravimid On vaja määrata gruppide vitamiine ja askorbiinhape.
Sümfadeniidi kajulise vormiga patsientidel võib kasutada tuberkuloosi isoleeritud kahjustusi, lümfisõlmi saab kasutada lümfisõlme kirurgiaKui kogu modifitseeritud lümfisõlmede pakend kustutatakse. Ratsionaalsete ravimeetodite kasutamine tagab patsiendi taastumise.