ICD koodi siinustahhükardia. I47.1 Supraventrikulaarne tahhükardia Supraventrikulaarse tahhükardia diagnostika
Erinevad kujundid arütmiad on levinud probleem, mida diagnoositakse erinevas vanuses inimestel üle maailma. Selle rühma patoloogiad on erinev etioloogia ja sümptomatoloogia, kuid need kõik kujutavad endast müokardi kontraktsioonide rütmi ja sageduse häireid. Sellised südame talitlushäired on paljudel juhtudel inimeste tervisele kahjutud ja neid saab kodus peatada. Kuid on ka kõrvalekaldeid, mis nõuavad tõsist meditsiinilist abi või isegi operatsiooni. Üks rikkumiste tüüp südamerütm on supraventrikulaarne tahhükardia. See on kõige levinum arütmia vorm, mida saab diagnoosida nii täiskasvanul kui ka lapsel. V rahvusvaheline klassifikatsioon haiguste (ICD) patoloogia kood 147.1.
Arengu põhjused
Südamepekslemine võib tekkida mitmel põhjusel. Supraventrikulaarne või supraventrikulaarne tahhükardia (SVT) tekib läbipääsu halvenemise tõttu närviimpulss südame juhtivussüsteemis. Sellisel juhul paikneb patoloogiline fookus, mis häirib müokardi normaalset toimimist, kodades.
SVT arendamise peamised põhjused on:
- Kardiovaskulaarsüsteemi orgaaniline kahjustus on morfoloogiline muutus südame struktuurides. Nende hulka kuuluvad nakkus-, viirus- ja invasiivsete haiguste tüsistused, pärgarteri vereringe kahjustuse tagajärjed, müokardi nekroos ja selle asendamine sidekoega isheemiliste protsesside ja südameataki tagajärjel. Kõik see viib südamelihase normaalse struktuuri hävitamiseni, mis põhjustab veelgi selle kontraktsiooni häireid. Sellesse rühma kuuluvad ka kaasasündinud arenguanomaaliad: erinevat tüüpi defektid, samuti Wolff-Parkinson-White'i sündroom, mida iseloomustab täiendava sõlme olemasolu südame juhtivussüsteemis.
- Müokardi funktsionaalsed häired on ka tahhükardia etioloogiline tegur. Sellised häired on neurogeensete düsfunktsioonide tagajärg. Need väljenduvad südame-veresoonkonna neurooside, neurotsirkulatoorse ja vegetatiivse-veresoonkonna düstoonia, samuti asteeniaga.
- Endokriinsüsteemi häired on sisemise sekretsiooni organite talitlushäirete tagajärg. Hormoonide taseme tasakaalustamatusega kilpnääre, hüpofüüsi või neerupealised, on võimalikud muutused rütmis ja pulsisageduses, mis püsiva hormonaalse tasakaaluhäire korral võivad olla püsivad. Endokriinsed patoloogiad aitavad kaasa ka enamuse ümberstruktureerimisele metaboolsed protsessid organismis. Sellised muutused mõjutavad sageli südamelihase tööd, provotseerides müokardi düstroofia arengut.
- Idiopaatiline vorm tuvastatakse patsiendil pärast kõigi teiste väljajätmist võimalikud põhjused patoloogia progresseerumine.
Haiguse sümptomid
Paroksüsmaalne supraventrikulaarne tahhükardia ilmneb äkki. Seda tüüpi arütmia esinemise peamine märk on südame löögisageduse tõus kuni 180-220 lööki minutis. Patoloogiaga kaasnevad muud sümptomid:
- Pearinglus ja nõrkus kuni teadvuse kaotuseni. See seisund areneb tahhükardia ajal tekkivate rõhutõusude tõttu.
- Kõnehäired. Rünnaku ajal on paljudel patsientidel raske rääkida aju kõnekeskuste ebapiisava hapnikuga küllastumise tõttu.
- Hemiparees on jäsemete koordinatsiooni puudumine ühel kehapoolel. See seisund tekib kas rõhumise või liigse erutuse tagajärjel. närvisüsteem haige.
- Supraventrikulaarse tahhükardia rasketel juhtudel, eriti eakatel, võivad tekkida krambid ja tahtmatu urineerimine. Selliste sümptomite ilmnemine nõuab erakorralist ravi.
- Arütmogeenne šokk on äärmuslik vereringehäire. See areneb SVT-s äärmiselt harva ja ainult juhtudel, kui patoloogia põhjustab kodade laperdust.
Supraventrikulaarse tahhükardia rünnak kestab 20-30 minutit kuni 5-6 tundi. Mõnel patsiendil on pikaajalised paroksüsmi episoodid võimalikud kuni mitu päeva või isegi kuud.
Paljudel juhtudel kaovad krambid iseenesest ega vaja ravi. Liiga sagedaste või pikaajaliste, aga ka liiga valulike ilmingute korral on vajalik ravimitoetus.

Tahhükardia diagnoosimine
Igat tüüpi arütmiate tuvastamine toimub elektrokardiogrammi abil. EKG on uurimismeetod, mis põhineb südame kokkutõmbumisel tekkivate elektriliste impulsside ja väljade registreerimisel spetsiaalse aparaadiga. Raskus seisneb haiguse paroksüsmaalses olemuses. Kui patsient on rünnaku ajal arsti vastuvõtul, pole diagnoosimine tavaliselt keeruline. Kuid juhtudel, kui tahhükardia episoodid katkevad spontaanselt, ei pruugi elektrokardiogramm tuvastada kõrvalekaldeid. Seda juhtub harva ja kui patsiendil on haigusele iseloomulikud kaebused, viivad arstid patoloogia tuvastamiseks läbi funktsionaalsed testid. Kell EKG arst pöörab tähelepanu järgmisi märke supraventrikulaarne tahhükardia:
- Normaalse siinusrütmi säilitamine.
- Vatsakeste kokkutõmbumise ja lõõgastumise füsioloogilised kompleksid.
- Kodade depolarisatsiooni iseloomustava P-laine olemasolu, mis tekib ventrikulaarse kompleksi ees, selle ajal või pärast seda. Ühe supraventrikulaarse tahhükardia vormi korral on võimalik ka selle hamba ümberpööramine.
Sellised märgid elektrokardiogrammil näitavad patoloogilise fookuse olemasolu kodades. Kui kahtlustatakse südame orgaaniliste kahjustuste teket, soovitatakse patsientidele teha ka südame ultraheli, et hinnata müokardi ja klappide funktsionaalsust.
Patoloogia ravi
Supraventrikulaarse tahhükardia ravi ei ole alati vajalik. See on vajalik krambihoogude spontaanse lakkamise puudumisel, nende pikaajalise kulgemise korral, samuti tüsistuste või eluohtlike seisundite ohu korral. Südame erinevate osade või selle juhtivuse süsteemi arengus orgaaniliste kahjustuste või kaasasündinud kõrvalekallete tuvastamisel pöörduvad nad operatsiooni või südamestimulaatori paigaldamise poole. Kuid kõige sagedamini saab supraventrikulaarset tahhükardiat ravida ravimitega. Paljude tänapäeval saadaolevate ravimite õigeks kasutamiseks on vajalik arsti konsultatsioon.
Uimastite ülevaade
Antiarütmikumid sisaldavad suurt hulka ravimeid, mille toime on suunatud patoloogilise protsessi erinevatele seostele:
- Beeta-blokaatorid vähendavad tugevust ja südame löögisagedust, toimides südames paiknevatele neuroretseptoritele. Sellesse rühma kuuluvad preparaadid, mis põhinevad betaksoloolil, atenoloolil, bisoproloolil ja paljudel teistel ainetel.
- Kaltsiumikanali blokaatorid pärsivad kaltsiumi sisenemist rakku, takistades seeläbi närviimpulsside juhtimist. Nende hulka kuuluvad "Verapamiil", "Diltiaseem", "Bepridil" ja teised.
- Membraani stabiliseerivad ained on kinidiinitaolised ained, mille eesmärk on vältida rakuseinte kahjustamist ja hävimist. See teeb seda, pärssides membraane moodustavate rasvade oksüdatsiooni. Nende hulgas on sellised ravimid nagu "Intal", "Tayled", "Aditen" ja mõned teised.
- Repolarisatsiooni aeglustavad ravimid blokeerivad kaaliumikanaleid kardiomüotsüütide aktsioonipotentsiaali ühes faasis, vähendades nende kontraktsioone. Need on sellised ravimid nagu Amiodaroon, Ibutimiid, Sotalool.
Paljudel juhtudel andmed ravimid kasutatakse kombinatsioonides. Kuid neid tuleks tarbida ainult raviarsti soovitusel.
Vältimatu abi osutamine
Supraventrikulaarse tahhükardia ägeda rünnaku korral saab patsient ennast ise aidata. Selleks on erakorralises kardioloogias välja töötatud vagaalsed testid. Need põhinevad pärssival toimel vaguse närv(vagus) südamefunktsiooni kohta. Vaguse stimuleerimisel väheneb südame kontraktsioonide sagedus ja tugevus, mis võimaldab siluda ja mõnikord peatada supraventrikulaarse tahhükardia rünnaku. Kasutatakse mitmeid vagaalseid teste:
- Stimuleerib vagusnärvi, vajutades keelejuurele ja põhjustades iiveldust. Kuna oksekeskus asub piklik medulla, kust vagus pärineb, toimub selle aktiveerumine ja pulsisageduse langus.
- Valsalva test seisneb lihaste pingutamises rind, diafragma ja kõhulihased koos hinge kinnihoidmisega.
- Näo sissekastmine külm vesi temperatuuri retseptorite stimuleerimiseks ja erutuse edastamiseks vagusnärvi.
- Tugeva köha korral kasutatakse sisse- ja väljahingamislihaseid, mis osalevad aktiivselt hingamises ning mida innerveerib ka vagus.
Krambihoogude ennetamine ja ennetamine
Vagaliteste kasutatakse kõige sagedamini kodus korduvate krampide vastu võitlemiseks. Juhtudel, kui sellest ei piisa, kasutatakse patsientide pikaajalist ravimiabi. See hõlmab antiarütmiliste ravimite suukaudset manustamist ja rasketel juhtudel intravenoosset manustamist haiglas. Kahjuks ei anna terapeutiline ravi supraventrikulaarse tahhükardia sagedaste korduvate rünnakute korral nähtavaid tulemusi. Objektiivse efekti puudumisel ravimite kasutamisel kasutatakse raadiosageduslikku kateetri ablatsiooni. See on minimaalselt invasiivne kirurgiline tehnika, mis põhineb arütmogeensuse patoloogilise fookuse hävitamisel kõrgsagedusvoolu kasutamise tõttu. Selline igat tüüpi tahhüarütmiate ravi on praegu kõige tõhusam, kuigi see on seotud teatud operatsioonijärgsete tüsistuste riskiga.
Mis tahes südamehäirete, sealhulgas SVT peamine ennetus on põhimõtete ja reeglite järgimine tervislik viis elu. Regulaarne mõõdukas füüsiline harjutus toetus südame-veresoonkonna süsteem toniseerib ja aitab normaliseerida paljusid selle funktsioone. Tasakaalustatud toitumine loodud kontrollima loomulikku ainevahetust, mis on oluline müokardi säilitamiseks. Tervena püsimise eelduseks on ka stressivabadus. Ka ennetavad visiidid arsti juurde on olulised, kuna need võivad paljastada mitmeid haigusi varajases staadiumis. Õigeaegne diagnostika kardioloogilised haigused - nende eduka ravi võti.
Kuidas klassifitseeritakse essentsiaalne hüpertensioon ICD-10 koodi järgi
Igal vaevusel on rahvusvahelises praktikas kasutatavas spetsiaalses haiguste klassifikaatoris oma kood. See artikkel keskendub koodidele hüpertensioon vastavalt ICD-10.
I10 - primaarne (essentsiaalne) hüpertensioon
Seda tüüpi vaevusi diagnoositakse 9-l 10-st hüpertensiivsest patsiendist. Võimalike provotseerivate tegurite hulka kuuluvad geneetilised eeldused, rasvumine ja regulaarsete stressiolukordade esinemine.
Sümptomid:
- valu ja pigistamine pea piirkonnas;
- unetuse seisund;
- tahhükardia;
- tinnitus, laigud silmade ees;
- suurenenud jõudlus vererõhk(PÕRGUS);
- liigne ärrituvus;
- tahhükardia;
- pearinglus;
- verejooks ninaõõnest.
Õigeaegse ravi puudumisel kahjustatakse aju, neere, südant ja kapillaare. Samuti on see täis tõsiseid tüsistusi ( neerupuudulikkus, ajuverejooks, südameatakk) ja isegi patsiendi surm.
Haiguse healoomuline vorm areneb pikka aega. Algstaadiumis tõuseb patsiendi rõhk ainult juhuslikult ja see ei tekita muret. Kõige sagedamini avastatakse healoomuline hüpertensioon ambulatoorsete uuringute käigus.
Eriti ohtlik on haigus pahaloomulises vormis. Seda on raske ravida ja see ähvardab eluga kokkusobimatute tagajärgedega.
I11 - hüpertensiivse südamehaigusega seotud patoloogiad
Need sisaldavad:
- I11.0 - kui südame paispuudulikkus areneb;
- I11.9 - süda on kahjustatud, kuid kongestiivset südamepuudulikkust ei esine.
Keskealistel ja vanematel inimestel on oht haigestuda. Selle haigusega kaasnevad primaarse hüpertensiooni nähud, peamiselt kardiaalsed sümptomid ( valu, õhupuudus, stenokardiahood).
I12 - hüpertensioon, mis mõjutab peamiselt neere
ICD sisaldab järgmisi hüpertensiooni tüüpe:
- I12.0 - kombinatsioonis funktsionaalse neerupuudulikkusega;
- I12.9 - ilma funktsionaalse neerukahjustuseta.
Sest suur jõudlus rõhk muudab väikeste neerusoonte struktuuri.
Võib areneda primaarne nefroskleroos, provotseerides patoloogilisi protsesse:
- fibroos;
- väikeste arterite deformatsioon (elastsuse kaotus, nende seinte paksenemine);
- neeruglomerulid ei tööta hästi ja neerutuubulid atroofeeruvad.
Hüpertensioonil puuduvad väljendunud neerukahjustuse tunnused. Eriuuringud aitavad talitlushäireid tuvastada.
Need sisaldavad:
- Ultraheliuuringud;
- uriinianalüüs (albuminuuria üle 300 mg / päevas näitab ilmseid probleeme);
- vereanalüüsi;
- glomerulaarfiltratsiooni kiiruse uuring (murettekitav sümptom - indikaator> 60 ml / min / 1,73 m2).
Kui selline rikkumine tuvastatakse, tuleks soola kogust toidus vähendada. Kui see meede ei ole efektiivne, on ette nähtud ravimid, mis kaitsevad neerukudet deformatsiooni eest. Nende ravimite hulka kuuluvad AP ensüümi inhibiitorid ja angiotensiin II antagonistid.
I13 - hüpertensiivne haigus, mis kahjustab peamiselt südant ja neere
See ühendab neerude ja / või südame töö tõrkeid - kuni nende organite orgaanilise või funktsionaalse rikke tunnusteni.
Sisaldab:
- I13.0 - ebapiisava südamefunktsiooniga hüpertensiivne protsess;
- I13.1 - ebapiisava neerufunktsiooniga protsess;
- I13.2 - neeru- ja südamepuudulikkusega haigus;
- I13.9 - täpsustamata hüpertensioon.
I15 - sekundaarne (või sümptomaatiline) hüpertensioon
See sisaldab:
- 0 - vererõhu tõus, mis on tingitud neerude vähesest verevarustusest;
- 1 - seoses teiste neeruhaigustega;
- 2 - endokriinsete vaevuste sekundaarne;
- 8 - teine;
- 9 - täpsustamata.
Seda tüüpi vaevused moodustavad ligikaudu 5% kõigist hüpertensiivsetest seisunditest. Seda põhjustavad vererõhu tasakaalu hoidvate organite haigused. Neis toimuvad protsessid toovad kaasa asjaolu, et tonomeeter hakkab liigselt salvestama kõrged väärtused survet.
Sekundaarse hüpertensiooni sümptomid:
- haigus areneb kiiresti;
- kahe (või enama) ravimi väljakirjutamisel ei ole positiivset mõju;
- patsiendid on tavaliselt noored;
- nende sugulased pole kunagi põdenud hüpertensiooni;
- haiguse kulg süveneb hoolimata ravimteraapiast.
On kindlaks tehtud, et ligikaudu 70 erinevat haigust on võimelised esile kutsuma vererõhu tõusu.
Nende hulgas nimetatakse:
- haigus endokriinsüsteem(kilpnäärme tugevnemine või nõrgenemine, suhkurtõbi);
- neerupatoloogia (põletikulised või neoplastilised protsessid, urolitiaas, polütsüstiline haigus, siirdamine, haigused sidekoe jne.);
- neerupealiste haigused (feokromotsütoom, Cohni tõbi, Itsenko-Cushingi tõbi);
- südame-veresoonkonna häired (aordi põletik);
- neuroloogilised patoloogiad (peavigastused, põletikulised protsessid aju).
Sekundaarne kõrge vererõhk, mida on raske stabiliseerida, võib põhjustada teatud ravimite võtmine. Näiteks hormoone sisaldavad rasestumisvastased vahendid, põletikuvastased ravimid, MAO inhibiitorid koos efedriiniga.
I60 – I69 - ajuveresoonte haaratusega haigus
RHK-10 klassifitseerib seda tüüpi arteriaalse hüpertensiooni rubriigi "Ajukahjustus" alla. See ei ole varustatud konkreetse koodiga, sest see võib kaasneda mis tahes ajuhäirega.
Ravi puudumisel muudab kõrgenenud vererõhk struktuuri veresooned aju. Skleroos tekib väikestes veenides ja arterites, põhjustades veresoonte ummistusi või rebendeid koos ajuverejooksuga. Nii väikesed kui ka suured anumad on deformeerunud. Viimasel juhul põhjustab see insuldi. Pikaajaline vähenenud verevool põhjustab ka toitainete puudust. Tagajärjeks on vaimsed häired.
I27.0 - primaarne pulmonaalne hüpertensioon
Haruldane haigus, mille põhjused on teadmata. Tavaliselt areneb välja 30. eluaastaks.
Märgid:
- vererõhu näitajad kopsudes<25 мм рт. ст. в состоянии покоя и <30 во время физической нагрузки;
- valu rindkere piirkonnas, mida stenokardiavastased ravimid (nitraadid) ei elimineeri;
- südamepuudulikkus, minestamine;
- kuiv köha füüsiliste pingutuste tegemisel;
- verine köha;
P29.2 Vastsündinu hüpertensioon
Seda haigust iseloomustavad vastsündinu südamefunktsiooni häired, samuti maksa suurenemine, sinakas nahatoon ja krambid. Haigus võib põhjustada ajuturset.
Peamine tegur on tavaliselt aordi ahenemine või verehüüve neeruarteris. Muud põhjused hõlmavad järgmist:
- ema tarvitab narkootikume;
- polütsüstiline neeruhaigus;
- Itsenko-Cushingi patoloogia;
- põletikulised või vähihaigused;
- rasedate glükokortikosteroidide, teofülliini jne kasutamine.
I20 – I25 - koronaarsooni mõjutav hüpertensioon
Koronaararterid muutuvad hüpertensiivse haiguse sihtmärgiks. Need veresooned on ainsad, mis toidavad müokardi. Suurenenud rõhu mõjul nende luumen kitseneb, mis ähvardab südameinfarkti.
O10 – raseduse, sünnituse ja sünnitusjärgse perioodiga kaasnev eelnev hüpertensioon
RHK-10 järgi O10.0 – O10.9 ühendab kõiki hüpertensiooni tüüpe.
O11 - olemasolev hüpertensioon, millega kaasneb proteinuuria
Viitab sellele, kui see on diagnoositud juba enne lapse eostamist ja seda on täheldatud vähemalt 1,5 kuud pärast tema sündi.
O13 – rasedusest tingitud hüpertensioon (ilma proteinuuriata)
See jaotis sisaldab:
- hüpertensioon raseduse ajal (NOS);
- kerge preeklampsia aste.
O14 - rasedate naiste hüpertensioon, millega kaasneb tõsine proteinuuria
- O14,0 - mõõdukas preeklampsia;
- O14.1 - raske preeklampsia;
- O14.9 - täpsustamata iseloomuga preeklampsia.
Tavaliselt ilmneb see pärast viiendat kuud pärast lapse kandmist. Tüüpilised ilmingud on tugev turse ja kõrge valgusisaldus uriinis (0,3 g / l ja rohkem). See on tõsine patoloogia, mis nõuab pidevat meditsiinispetsialisti jälgimist.
O15 - eklampsia
Seda tüüpi arteriaalne hüpertensioon hõlmab ICD-10 kohaselt järgmisi haigusseisundeid:
- O15,0 - täheldatud raseduse ajal;
- O15.1 - tekkis sünnitusprotsessi käigus;
- O15.2 - ilmus kohe pärast sünnitust;
- O15.9 - ajaliselt täpsustamata patoloogia.
O16 - ema eklampsia, täpsustamata
Surve on tõusnud kriitilisele tasemele. On oht ema ja loote elule. Hüpoteetilised arengu põhjused:
- pärilik eelsoodumus;
- nakkuslikud patoloogiad;
- trombofiilia.
Sümptomid:
- limaskestade ja naha sinakas värvus;
- vilistav hingamine;
- krambid, mis algavad näolihastest;
- teadvusekaotus;
- eklampsiline kooma.
Saidile postitatud teave on ainult viitamiseks ega ole ametlik.
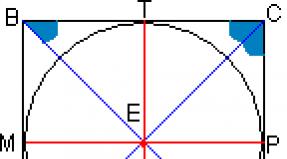
Siinustahhükardia
Siinustahhükardia: lühikirjeldus
Sinus tahhükardia(ST)- südame löögisageduse tõus puhkeolekus üle 90 minutis. Suure füüsilise koormuse korral tõuseb normaalne siinusrütm 150-160 minutis (sportlastel - kuni 200-220).
Etioloogia
Siinustahhükardia: märgid, sümptomid
Kliinilised ilmingud
Siinustahhükardia: diagnoos
Esmane menüü
C e eh NS T a NS a: vereringe seiskumisele eelnevad arütmiad nõuavad vajalikku ravi, et ennetada südameseiskust ja stabiliseerida hemodünaamikat pärast edukat elustamist.
Ravi valiku määrab arütmia iseloom ja patsiendi seisund.
Kiiresti on vaja abi kutsuda kogenud spetsialistile.
I47 Paroksüsmaalne tahhükardia
I 47,0 Korduv ventrikulaarne arütmia
I47.1 Supraventrikulaarne tahhükardia
I47.2 Ventrikulaarne tahhükardia
I47.9 Täpsustamata paroksüsmaalne tahhükardia
I48 Kodade virvendus ja laperdus
I49 Muud südame rütmihäired
I49.8 Muud täpsustatud südame rütmihäired
I49.9 Täpsustamata südame arütmia
südame kontraktsioonide füsioloogiline järjestus automatismi, erutuvuse, juhtivuse ja kontraktiilsuse funktsioonide häirete tagajärjel. Need häired on südame ja sellega seotud süsteemide patoloogiliste seisundite ja haiguste sümptom ning neil on sõltumatu, sageli kiireloomuline kliiniline tähtsus.
Kiirabispetsialistide reageeringu seisukohalt on südame rütmihäired kliiniliselt olulised, kuna need kujutavad endast suurimat ohtu ja neid tuleb kõrvaldada nende äratundmise hetkest ja võimalusel kuni patsiendi haiglasse toimetamiseni.
Periarestaalset tahhükardiat on kolme tüüpi: tahhükardia laiade QRS-kompleksidega, tahhükardia kitsaste QRS-kompleksidega ja kodade virvendus. Nende arütmiate ravi põhiprintsiibid on siiski üldised. Nendel põhjustel ühendatakse need kõik üheks algoritmiks - tahhükardia ravi algoritmiks.
Ühendkuningriik, 2000. (Või arütmiad järsult vähenenud verevooluga)
Bradüarütmia:
haige siinuse sündroom,
(II astme atrioventrikulaarne blokaad, eriti II astme atrioventrikulaarne blokaad
Mobitz II kraad,
III astme atrioventrikulaarne blokaad laia QRS-kompleksiga)
Tahhükardia:
paroksüsmaalne ventrikulaarne tahhükardia,
Torsade de Pointes,
lai QRS kompleksne tahhükardia,
Tahhükardia kitsa QRS-kompleksiga,
Kodade virvendusarütmia
PZhK - seaduse (seaduse) järgi kõrge ohuastmega ekstrasüstolid
diastoli ajal. Liiga kõrge südame löögisageduse korral väheneb diastoli kestus kriitiliselt, mis põhjustab koronaarse verevoolu vähenemist ja müokardi isheemiat. Rütmi sagedus, mille juures sellised häired on võimalikud kitsa kompleksse tahhükardia korral, on üle 200 minutis ja laia kompleksiga.
tahhükardia üle 150 minuti jooksul. See on tingitud asjaolust, et südame laiahaardeline tahhükardia on halvemini talutav.
Rütmihäired ei ole nosoloogiline vorm. Need on patoloogiliste seisundite sümptomid.
Rütmihäired on südame enda kahjustuse kõige olulisem marker:
a) ateroskleroosi (CHD, müokardiinfarkt) tagajärjel tekkinud muutused südamelihases,
b) müokardiit,
c) kardiomüopaatia,
d) müokardi düstroofiad (alkohoolsed, diabeetilised, türotoksilised),
e) südamerikked,
f) südametrauma.
Mitte-südame rütmihäirete põhjused:
a) patoloogilised muutused seedetraktis (koletsüstiit, mao- ja kaksteistsõrmiksoole haavand, diafragma song),
b) bronhopulmonaarse aparatuuri kroonilised haigused.
c) kesknärvisüsteemi häired
d) mitmesugused mürgistuse vormid (alkohol, kofeiin, ravimid, sealhulgas antiarütmikumid),
e) elektrolüütide tasakaaluhäired.
Arütmia alguse fakti, nii paroksüsmaalset kui ka püsivat, võetakse arvesse
südame rütmihäirete ja juhtivuse häirete aluseks olevate haiguste sündroomi diagnoosimine.
Enamiku arütmiate ravi määratakse selle järgi, kas patsiendil on ebasoodsaid nähte ja sümptomeid. Patsiendi seisundi ebastabiilsuse kohta
arütmia olemasolu tõttu näitab järgmine:
Sümpato-neerupealise süsteemi aktiveerumise märgid: naha kahvatus,
liigne higistamine, külmad ja niisked jäsemed; märkide kogunemine
teadvuse häired, mis on tingitud aju verevoolu vähenemisest, Morgagny sündroom -
Adams-Stokes; arteriaalne hüpotensioon (süstoolne rõhk alla 90 mm Hg)
Liiga kiire südame löögisagedus (üle 150 1 minuti jooksul) vähendab koronaarset
verevoolu ja võib põhjustada müokardi isheemiat.
Vasaku vatsakese puudulikkusele viitavad kopsuturse ja suurenenud rõhk kägiveenides (kägiveenide turse) ning maksa suurenemine.
parema vatsakese puudulikkuse näitaja.
Valu rinnus tähendab, et rütmihäired, eriti tahhüarütmiad, on tingitud müokardi isheemiast. Patsient võib selle üle kaevata, aga ei pruugi
suurenenud rütm. Uuringu käigus võib märkida "karotiidide tants"
Diagnostikaalgoritm põhineb EKG kõige ilmsematel omadustel
( QRS komplekside laius ja regulaarsus). See välistab vajaduse indikaatorite järele,
peegeldab müokardi kontraktiilset funktsiooni.
Kõigi tahhükardiate ravi ühendatakse üheks algoritmiks.
Tahhükardia ja ebastabiilse seisundiga patsientidel (ähvardavate nähtude olemasolu, süstoolne vererõhk alla 90 mm Hg, vatsakeste löögisagedus üle
150 minutis, südamepuudulikkus või muud šoki tunnused).
kohene kardioversioon.
Kui patsiendi seisund on stabiilne, siis 12-lülitusega EKG järgi (või in
üks) tahhükardia saab kiiresti jagada kaheks variandiks: laiade QRS kompleksidega ja kitsaste QRS kompleksidega. Tulevikus jagunevad kõik need kaks tahhükardia varianti regulaarse rütmiga tahhükardiaks ja ebaregulaarse rütmiga tahhükardiaks.
EKG jälgimine,
EKG diagnostika
Hemodünaamiliselt ebastabiilsetel patsientidel on rütmi hindamisel ja seejärel transportimise ajal esmatähtis EKG jälgimine.
Arütmiate hindamine ja ravi toimub kahes suunas: patsiendi üldine seisund (stabiilne ja ebastabiilne) ja arütmia olemus. Valikuid on kolm
kohene ravi;
Antiarütmikumid (või muud) ravimid
Elektriline kardioversioon
Südamestimulaator (stimulaator)
Võrreldes elektrilise kardioversiooniga toimivad antiarütmikumid aeglasemalt ja tahhükardia muundumine siinusrütmiks on kasutamisel vähem efektiivne. Seetõttu kasutatakse ravimteraapiat stabiilse seisundiga patsientidel, millel pole ebasoodsaid sümptomeid, ning elektrilist kardioversiooni eelistatakse tavaliselt ebastabiilse seisundi ja ebasoodsate sümptomitega patsientidel.
1. Hapnik 4-5 liitrit minutis
Paroksüsmaalse tahhükardiaga patsientide ravitaktika küsimus otsustatakse, võttes arvesse arütmia vormi (kodade, atrioventrikulaarne, vatsakeste), selle etioloogiat, rünnakute sagedust ja kestust, paroksüsmide (südame või kardiovaskulaarse) tüsistuste olemasolu või puudumist. ebaõnnestumine).
Enamik ventrikulaarse paroksüsmaalse tahhükardia juhtudest nõuab erakorralist haiglaravi. Erandiks on idiopaatilised variandid, millel on healoomuline kulg ja kiire leevenduse võimalus teatud antiarütmilise ravimi kasutuselevõtuga. Supraventrikulaarse tahhükardia paroksüsmiga hospitaliseeritakse patsiendid ägeda südame- või kardiovaskulaarse puudulikkuse tekkimisel kardioloogiaosakonda.
Paroksüsmaalse tahhükardiaga patsientide rutiinne hospitaliseerimine toimub sagedaste, 2 korda kuus, tahhükardiahoogudega põhjalikuks uurimiseks, terapeutilise taktika kindlaksmääramiseks ja kirurgilise ravi näidustuste määramiseks.
Paroksüsmaalse tahhükardia rünnaku ilmnemine nõuab kiireid meetmeid kohapeal ning esmase paroksüsmi või kaasuva südamepatoloogia korral on vajalik samaaegne kiirabi kardioloogiateenistus.
Tahhükardia paroksüsmi peatamiseks kasutavad nad vagaalseid manöövreid - tehnikaid, millel on vagusnärvi mehaaniline mõju. Vagaalsed manöövrid hõlmavad pingutamist; Valsalva test (jõulise väljahingamise katse suletud ninapilu ja suuõõnega); Ashneri test (ühtlane ja mõõdukas surve silmamuna ülemisele sisenurgale); Chermak-Heringi test (rõhk ühe või mõlema unearteri piirkonnale unearteri piirkonnas); katse esile kutsuda okserefleksi, ärritades keelejuurt; külma veega hõõrumine jne Vagaalsete manöövrite abil on võimalik peatada ainult tahhükardia supraventrikulaarsete paroksüsmide rünnakud, kuid mitte kõigil juhtudel. Seetõttu on paroksüsmaalse tahhükardia tekke peamiseks abivahendiks antiarütmiliste ravimite manustamine.
Hädaabina on näidustatud universaalsete antiarütmikumide, mis on efektiivsed mis tahes vormis paroksüsmide korral, intravenoosne manustamine: novokaiinamiid, propranoloa (obzidaan), aymaliin (giluritmaalne), kinidiin, rütmimodaan (disopüramiid, rütmimilek), etmosiin, isoptiin, kordaron. Tahhükardia pikaajaliste paroksüsmide korral, mida ravimid ei peata, kasutavad nad elektroimpulssravi.
Tulevikus jälgib paroksüsmaalse tahhükardiaga patsiente ambulatoorselt kardioloog, kes määrab antiarütmilise ravi mahu ja ajakava. Tahhükardia retsidiivivastase antiarütmilise ravi määramine määratakse rünnakute sageduse ja taluvuse järgi. Pideva retsidiivivastase ravi läbiviimine on näidustatud patsientidele, kellel on tahhükardia paroksüsmid, mis esinevad 2 või enam korda kuus ja vajavad nende peatamiseks arstiabi; haruldasemate, kuid pikaajaliste paroksüsmidega, mida komplitseerib äge vasaku vatsakese või kardiovaskulaarne puudulikkus. Patsientidel, kellel on sagedased ja lühikesed supraventrikulaarse tahhükardia hood, mis taanduvad iseenesest või vagaalmanöövrite abil, on retsidiivivastase ravi näidustused kaheldavad.
Paroksüsmaalse tahhükardia pikaajaline retsidiivivastane ravi viiakse läbi antiarütmiliste ainetega (kinidiinvesiniksulfaat, disopüramiid, moratsisiin, etatsisiin, amiodaroon, verapamiil jne), samuti südameglükosiididega (digoksiin, lanatosiid). Ravimi ja annuse valik toimub elektrokardiograafilise kontrolli ja patsiendi heaolu kontrolli all.
β-blokaatorite kasutamine paroksüsmaalse tahhükardia raviks vähendab ventrikulaarse vormi ülemineku tõenäosust vatsakeste virvenduseks. Kõige tõhusam β-blokaatorite kasutamine koos antiarütmiliste ravimitega, mis võimaldab teil vähendada iga ravimi annust, ilma et see kahjustaks ravi efektiivsust. Tahhükardia supraventrikulaarsete paroksüsmide kordumise ennetamine, nende kulgu sageduse, kestuse ja raskuse vähenemine saavutatakse südameglükosiidide pideva suukaudse manustamisega.
Kirurgilist ravi kasutatakse eriti raske paroksüsmaalse tahhükardia ja retsidiivivastase ravi ebaefektiivsuse korral. Kirurgilise abivahendina tahhükardia paroksüsmide korral, täiendavate impulsijuhtimise radade või ektoopiliste automatismikoldete hävitamise (mehaaniline, elektriline, laser, keemiline, krüogeenne), raadiosagedusliku ablatsiooni (südame RFA), programmeeritud aururežiimiga südamestimulaatorite implantatsiooni. ja „põnevad elektrilised” stimulatsiooni- või implanteeritavad defibrillaatorid.
- Paroksüsmaalse tahhükardia klassifikatsioon
- Põhjused
- Sümptomid
- Supraventrikulaarne paroksüsmaalne tahhükardia
- Ventrikulaarne paroksüsmaalne tahhükardia (ventrikulaarne)
- EKG märgid
- Supraventrikulaarne paroksüsmaalne tahhükardia
- Ventrikulaarne paroksüsmaalne tahhükardia
- Võimalikud tüsistused
- Erakorraline abi rünnaku korral
- Ravi
- Profülaktika
- Prognoos
Paroksüsmaalne tahhükardia (ektoopiline tahhükardia) on südame löögisageduse ootamatu tõus kuni 130-250 lööki minutis. Sümptomid on vormiti erinevad ja ravi on konservatiivne või kirurgiline. Rünnak areneb ootamatult ja lõpeb sama ootamatult. Seisundi kestus võib varieeruda mõnest sekundist kuni päevani või rohkemgi. Reguleeriv rütm on enamikul juhtudel säilinud. See areneb südame eri osade elektrijuhtivuse olulise erinevuse taustal. See põhineb teise ja kolmanda järgu ektoopiliste keskuste automatismi suurenemisel, samuti erutuslaine tagasipöördumisel ja ringikujulisel liikumisel ("taassisenemise" mehhanism).
Paroksüsmaalse tahhükardia klassifikatsioon
Paroksüsmaalse tahhükardia klassifikatsioon tehakse vastavalt arütmogeense fookuse arengu ja lokaliseerimise mehhanismile. On olemas järgmised patoloogia vormid:
- Supraventrikulaarne (supraventrikulaarne):
- kodade (fookus asub kodade piirkonnas);
- atrioventrikulaarne (patoloogiline tsoon asub vatsakeste ja kodade vahel).
- Ventrikulaarne.
Supraventrikulaarsetel tahhüarütmiatel on kaks võimalikku arengumehhanismi, mida käsitleti eespool. Ventrikulaarsed sordid arenevad ka emakavälise vallandava fookuse moodustumisel.
On ka teisi klassifikatsioone, mida kliinilises praktikas osaliselt kasutatakse. Jaotus tehakse vastavalt rünnaku kulgemise ajale: lühiajaline (mitu sekundit), keskmine kestus (20-60 minutit), pikk (mitu tundi), pikaajaline (päeva või rohkem). Klassifitseerimispõhimõttena on lubatud arvestada rünnakute vahelist aega. Sellel sorteerimisel pole aga tegelikult tähtsust.
Põhjused
Enamikul juhtudel tekivad paroksüsmid südame ja koronaarsete veresoonte orgaaniliste muutuste taustal. Haigused, mis mängivad initsiatiivi rolli, on südame isheemiatõbi, ateroskleroos, hüpertensioon, mitraalklapi prolaps, cor pulmonale, reumaatilised muutused. Lisaks võib patoloogia areneda järgmiste seisundite ja haigustega:
- hüpokaleemia;
- vaguse närvi mehaaniline ärritus;
- alkoholi- ja nikotiinimürgitus;
- digitaalise mürgistus;
- äge müokardiinfarkt;
- infarktijärgne aneurüsm;
- müokardiit;
- tahhüarütmiate idiopaatilised vormid, mille puhul põhjus jääb ebaselgeks.
Märkus: mõned allikad viitavad idiopaatilistele vormidele ja erinevat tüüpi mürgistusele. Argument selliste väidete kasuks on südame orgaaniliste kahjustuste puudumine.
Sümptomid
Paroksüsmaalse tahhükardia sümptomid erinevad sõltuvalt selle vormist. Patsient talub suhteliselt kergesti südame löögisageduse tõusu kuni 120-130 lööki / min. Seisund süveneb südame löögisageduse tõusuga 170 löögini / min ja rohkem. Patsiendid tunnevad rünnaku algust põrutusena südame piirkonnas, mille järel tekib südamepekslemine (subjektiivne tunne, mida ei tohi segi ajada tahhükardiaga). Samal ajal täheldatakse higistamist, iiveldust, kõhupuhitus ja kerge hüpertermia (37-37,2 ° C). Kui rünnak on hilinenud, on vererõhu langus, nõrkus, minestamine.
Supraventrikulaarne paroksüsmaalne tahhükardia
Kodade ja atrioventrikulaarsete tahhüarütmiate raskusaste sõltub fookuse lokaliseerimisest. Kui haigusseisundi põhjus on sinatriaalsõlm, ei saavuta tahhükardia kriitilisi väärtusi, säilib õige rütm. Neid rünnakuid on suhteliselt lihtne taluda. Patsient kaebab kerget õhupuudust, ebamugavustunnet rinnus. Tahhükardia ei ületa 130-140 lööki minutis.
Fokaalsed (tekivad suurenenud automatismi fookuste tekkega) kodade vormid on raskemini talutavad. Süda võib teha kuni 200-250 kontraktsiooni minutis. Samal ajal tunneb patsient valu rinnus, südamepekslemist, õhupuudust, surmahirmu. Pulsi uurimisel esineb arteriaalse pulsi episoodiline kaotus. Tekib hüpotensioon (mõnikord hüpertensioon), tekib higistamine, pearinglus, tinnitus. Võib tekkida emakakaela veenide pulsatsioon.
Ventrikulaarne paroksüsmaalne tahhükardia (ventrikulaarne)
Subjektiivsed aistingud ei erine supraventrikulaarsete sortide omadest. Iseloomulik on venoosse ja arteriaalse pulsi erinevus. Esimene on aeglane, teine kiirendatud. See on tingitud vatsakeste ja kodade juhuslikust samaaegsest kokkutõmbumisest. Pulss - 150-180, harvemini 200 ja rohkem lööki / min. Ventrikulaarse fibrillatsiooni tekkimise oht on suur.
EKG märgid
Paroksüsmaalse tahhükardia kui sellise määratlus on võimalik kliinilise pildi, ajaloo ja auskultatsiooni põhjal. Kuid haiguse vormi määrab ainult elektrokardiograafia andmed. Igal PT tüübil on oma EKG märgid. Kasutatakse Holteri monitooringut (andmete salvestamine 24 tundi).
Supraventrikulaarne paroksüsmaalne tahhükardia

Supraventrikulaarne PT – nagu eespool mainitud, jagatakse supraventrikulaarne PT kodade ja atrioventrikulaarseks. Nende märgid EKG-l erinevad:
- Koda: deformeerunud, negatiivne või kahefaasiline P-laine iga vatsakese kompleksi kohal. Ventrikulaarsed kompleksid ise ei muutu. Mõnikord täheldatakse P-Q intervalli suurenemist üle 0,02 sekundi.
- Atrioventrikulaarne: kitsad või liiga laiad QRS-kompleksid.
Võimalikud on ka muud, haruldasemad muutuste variandid, mis sõltuvad supraventrikulaarse PT arengu patoloogilise mehhanismi tüübist. Nende käsitlemine käesoleva artikli vormingus on nende üliharva esinemise ja diagnostilise keerukuse tõttu irratsionaalne.
Ventrikulaarne paroksüsmaalne tahhükardia

Ventrikulaarne PT - iseloomustab vatsakeste ja kodade rütmi dissotsiatsioon. Sel juhul säilitavad viimased normaalse töö. QRS kompleks laieneb rohkem kui 0,12 sekundit, deformeerub. Paroksüsmid võivad olla ebastabiilsed (mitte rohkem kui 3 minutis) või püsivad (üle 30 sekundi). Mõnikord ilmuvad muutumatud QRST-piirkonnad.
Võimalikud tüsistused
Tüsistuste riski seisukohalt on kõige ohtlikum ventrikulaarne PT. Supraventrikulaarsed vormid võivad samuti põhjustada teatud tagajärgi, kuid nende sagedus on palju väiksem. Patsiendi seisundi halvenemise võimalikud põhjused on järgmised:
- Ventrikulaarne fibrillatsioon on üksikute lihaskiudude hajutatud kokkutõmbumine, mis muudab normaalse südamefunktsiooni võimatuks.
- Arütmogeenne šokk - vererõhu järsk langus koos vereringe tsentraliseerimisega.
- Südame äkksurm on südameseiskus, mis tekib tunni jooksul pärast paroksüsmi tekkimist.
- Äge vasaku vatsakese puudulikkus - südame ebapiisav kontraktiilsus.
- Kopsuturse on ebatõhusa südamefunktsiooni ja kopsuvereringe ülekoormuse tagajärg.
Kõik need seisundid on eluohtlikud ja nõuavad patsiendi kiiret hospitaliseerimist intensiivravi osakonnas.
Erakorraline abi rünnaku korral
PT erakorraline ravi sõltub rünnaku tüübist. Supraventrikulaarsete patoloogiatüüpide korral kasutatakse järgmisi refleksitehnikaid ja ravimeid:
- Valsalva testid - hinge kinni hoidmine 5-10 sekundit koos pingutamisega sissehingamise kõrgusel.
- Sukeldumisrefleks – patsient kastetakse näoga allapoole 10-30 sekundiks jahedasse vette.
- Ashner-Danini test - pöialdega vajutamine kulmude piirkonnas kulmude piirkonnas 5 sekundit.
- Veropamiil - 10 mg, soolalahuses, i / v, juga.
- Cordaron - 300 mg NaCl 0,9% i / v, joa, seejärel 300 mg i / v tilguti 5% glükoosilahusele.
- Anapriliin - 5 mg 0,1% lahust, mis on lahjendatud 0,9% NaCl-ga.
Ravi mõju puudumisel kasutatakse rünnaku pikka kestust, ägeda vasaku vatsakese puudulikkuse, arütmilise kollapsi, tahhükardia, elektrilise defibrillatsiooni tekkimist.
Ventrikulaarsete rünnakute leevendamise skeem on mõnevõrra erinev. Kasutatakse järgmist skeemi:
- Lidokaiin - 1 mg / kg, intravenoosselt, puhtal kujul.
- Novokaiinamiid - 20-30 mg / min, intravenoosne tilguti kuni oksendamise ilmnemiseni.
- Bretilium tosülaat - 5-10 mg, i.v., tilguti, 1 ml 5% glükoosilahuses.
Kardioversiooni kasutatakse ravimite ebaefektiivsuse, ägeda vasaku vatsakese puudulikkuse, ventrikulaarse fibrillatsiooni, stenokardia korral, mis areneb GI taustal.
Ravi
Paroksüsmaalse tahhükardia rutiinne uimastiravi seisneb selliste ravimite süsteemses kasutamises, mis aitasid rünnaku peatada. Patsiendid saavad beetablokaatoreid (Atenolool, Anaprilin, Bisoprolol), I (Novokaiinamiid) ja III (Amiodaroon, Cordaron) klassi antiarütmikume. Rasked supraventrikulaarsed vormid nõuavad südamestimulaatori paigaldamist - südamestimulaatorit. Komplitseeritud ventrikulaarsete PT-de korral kasutatakse endokardifibroosi piirkonna kirurgilist resektsiooni, mille käigus lokaliseeritakse ektoopia fookus - tsirkulaarne endokardi ventrikulotoomia.
Profülaktika
Spetsiifilisi meetmeid PT-tahhükardia ennetamiseks ei ole välja töötatud. Südamehaiguste ennetamise esmased meetmed on piisav füüsiline aktiivsus, halbadest harjumustest loobumine ja regulaarne arstlik läbivaatus. Sekundaarne ennetus - ravi- ja profülaktilise režiimi järgimine ja arsti poolt määratud ravimite regulaarne tarbimine.
Prognoos
PT prognoos on õige ravi valimisel soodne. Kaasaegsed antiarütmikumid võimaldavad krambihooge kiiresti ja tõhusalt peatada. Südame äkksurma ohu seisukohalt on kõige ohtlikumad rasked fokaalsed häired. Ravi puudumisel on prognoos halb. Järgmise rünnaku ajal tekivad patsiendil eluga kokkusobimatud tüsistused.
Paroksüsmaalne tahhükardia on tõsine südame rütmihäire, mida ei saa tähelepanuta jätta. Need patsiendid vajavad kiiret arstiabi. Iseloomulike kliiniliste tunnuste ilmnemisel tuleb kutsuda kiirabi kardioloogiline meeskond ja patsient tuleb hospitaliseerida spetsialiseeritud haiglasse.
MARS-i diagnoos - väikesed südameanomaaliad
MARS (südame arengu väikesed anomaaliad) on eritingimused ilma südamelihase aktiivsuse väljendunud häireteta. Kuid nendega võivad kaasneda ebameeldivad sümptomid ja need on mõnikord isegi eluohtlikud. Hiljuti kuulus MARS kardioloogias normi variantide hulka. Veresoonte ja südame funktsioonide üksikasjalikum uurimine on aga seadnud kahtluse alla nende suhtelise kahjutuse. Eksperdid nõustusid, et väiksemate südameanomaaliatega patsiendid vajavad meditsiinilist järelevalvet ja mõnikord kontrollitud ravimteraapiat.
Mis on MARS ja miks need tekivad
MARS esineb lapsel raseduse ajal või pärast lapse sündi. Patoloogiat põhjustavad:
- struktuursed kõrvalekalded;
- ainevahetushäired (ainevahetus).
Need või need südamelihase struktuuri defektid tekivad mitmel põhjusel:
- mutatsioonid geeni tasemel;
- ema ebasoodne raseduse kulg;
- välistegurite mõju.

Kaasasündinud MARS tekib tavaliselt kõrvalekallete tõttu elundikoe moodustumisel emakasisese arengu varases staadiumis. Viiendal või kuuendal rasedusnädalal ei pruugi naine oma "huvitavast positsioonist" isegi teadlik olla. Suitsetamine ja alkoholisõltuvus sel perioodil võivad tema sündimata lapse südamehaigusi esile kutsuda.
Mõnikord tekivad väikesed südameanomaaliad kaasasündinud anatoomiliste patoloogiate puudumisel. Sel juhul võivad provotseerivad tegurid olla:
- halb keskkonnaolukord elukohas;
- kokkupuude mürgiste kemikaalidega;
- nakkushaigused.
Sageli avastatakse väiksemaid südamehäireid alla kolmeaastastel lastel. Tavaliselt on tegemist väiksemate anatoomiliste defektidega südamelihase ehituses, mis ei avaldu kliiniliselt või kaasnevad üksikute kergete sümptomitega. Kuid lapse kasvades võivad südamepatoloogia tunnused suureneda.
Otsuse tuvastatud struktuurianomaaliate klassifitseerimise kohta MARS-iks või eraldamise kohta iseseisvateks haigusteks peaks tegema spetsialist.
Väikeste südamehäirete klassifikatsioon
MARS-i kõrvalekaldeid on tavaks süstematiseerida vastavalt nende lokaliseerimisele piirkonnas:
- Kodad ja vaheseinad nende vahel:
- prolapseerivad (lõtvunud) kammlihased (lihaskimbud parema aatriumi sisepinnal);
- alumise õõnesveeni ventiili prolaps (eend);
- kodade vaheseina aneurüsm (punnis);
- südame vaheseina struktuurne tunnus, mida nimetatakse avatud ovaalseks aknaks (OOO);
- Suurenenud Eustachia klapp (endokardi volt)
- muutunud trabekulid (kõõluste moodustised);
- Kopsuklapp ja trikuspidaalklapp:
- pikendamine;
- siibri prolaps;
- Aordi avad:
- aneurüsm;
- siibrite sümmeetria rikkumine;
- muutused aordijuures;
- Vasak vatsake:
- täiendavad trabeekulid;
- muutunud akordid südames ja nende vale asend;
- väljavoolukanali defekt (südame piirkond, mille kaudu veri siseneb arteritesse);
- vatsakke jagava vaheseina aneurüsm;
- Liblikklapp:
- klapi klappide prolaps;
- defektid akordi kinnituses ja jaotuses;
- lisalihased, suurenenud, valesti paigutatud või struktuurselt muutunud lihased, mis jätkavad vasaku vatsakese müokardit.

Väljakujunenud MARS-i diagnoosiga on vaja välja selgitada hemodünaamika ja regurgitatsiooni muutused ning määrata nende manifestatsiooni aste. Täiskasvanud patsientidel diagnoositakse sagedamini klapi prolapsi, vasaku vatsakese "valed" ja täiendavad akordid ning liigne trabekulaarsus.
MARS-i sümptomid
MARS-i kliinilised ilmingud on ebaolulised, mõnikord asümptomaatilised. Väikesi südameanomaaliaid iseloomustavad erinevat tüüpi arütmiad ja närvisignaalide läbimise müokardi moonutused:
- paroksüsmaalne tahhükardia;
- ekstrasüstool;
- juhtivuse rikkumine või lõpetamine His kimbus (selle paremas jalas);
- sinotriaalse sõlme nõrkus.
Arütmiad tekivad antrioventrikulaarsete avade ventiilide prolapsi, kodadevahelise vaheseina aneurüsmi ja muutunud akordide olemasolu korral. Selle põhjuseks on erakorralised signaalid, mis tekivad täiendavates akordides või ebanormaalsete akordide mehaaniline mõju vatsakesele. Regurgitatsiooniprotsess põhjustab südame seina ja sinotriaalse sõlme ergutamist. See seisund on eriti väljendunud trikuspidaalklapi defektide korral.
Väiksemate südamehäiretega patsiente mõjutab psühhoemotsionaalne ja füüsiline stress negatiivselt. Nad tunnevad häireid südamelihase töös, väsivad kiiresti. Neid iseloomustavad mitmesugused vegetatiivsed ilmingud:
- paanikaseisundid;
- ebastabiilne vererõhk;
- pearinglus ja väsimus;
- sagedased meeleolumuutused;
- migreen;
- häired seedesüsteemis;
- suurenenud higistamine.

Üks levinumaid MARS-i anomaalia vorme on mitraalklapi prolaps. Seda täheldatakse sageli ka täiskasvanutel. Klapi prolapsi sümptomeid mõjutavad defekti tõsidus ja regurgitatsiooni ilming. Selle märgid:
- letargia;
- võimetus adekvaatselt tajuda füüsilist aktiivsust;
- väsimus;
- valu südame piirkonnas;
- pearinglus.
Teine levinud anomaalia on vasaku vatsakese lisanookord. Sageli kulgeb see ilma tõsiste sümptomiteta. Mõnikord on arütmiad sellele omased - erakordsete impulsside ilmnemise tõttu. LLC on MARSi vähem uuritud vorm. Tema sümptomid:
- pearinglus;
- letargia;
- "Rõrked" südamelihase töös;
- emotsionaalne ebastabiilsus.
Enamikul lastel kaob see väikeste südameanomaaliate vorm kasvamise ja müokardi massi kasvu ajal iseenesest.
Väikeste südameanomaaliate diagnoosimine
Arsti poolt läbivaatuse käigus tuvastatud süstoolne kahin on põhjus tõsiseks läbivaatuseks südametegevuse väiksemate kõrvalekallete tuvastamiseks. Kardioloogia oletatav diagnoos põhineb:
- sümptomite hindamine;
- patsiendi välimuse analüüs (asteeniline kehatüüp, lamedad jalad, skolioos, nägemiskahjustus);
- auskultatsioon (klõpsud, mürad, südame löögisageduse muutused);
- need instrumentaalsed uurimismeetodid - elektrokardiograafia, ultraheli.
Mõnedel väiksemate südamehäiretega patsientidel uuritakse teisi elundeid. Tavaliselt on see vajalik kaasasündinud või pärilike sidekoehaiguste korral. Ehhokardiograafia võimaldab saada usaldusväärset teavet elundi struktuuriliste tunnuste kohta. Kõige tõhusam meetod klapi prolapsi raviks. Kolmemõõtmeline ehhokardiograafia võimaldab hinnata klapi prolapsi astet, regurgitatsiooni olemasolu ja astet ning negatiivseid muutusi klapistruktuurides. Koordipatoloogiaid on raskem avastada, nende diagnoosimiseks kasutatakse kahemõõtmelist ehhokardiograafiat.
Arütmia korral tehakse elektrokardiograafia doseeritud koormusega. Uurimisandmed võimaldavad meil määrata veresoonte ja müokardi funktsionaalset reservi. Erakorraliste impulsside allikate tuvastamist hõlbustab südame transösofageaalne elektrofüsioloogiline uuring.

Diagnoosi näilise kahjutuse korral võivad MARS-i ilmingud esile kutsuda käegakatsutavaid muutusi verevarustuses ja mitmesuguseid tüsistusi. On tõenäosus:
- nakkav endokardiit, mis mõjutab klapi klappe;
- bikuspidaalklapi puudulikkus;
- liigsete või valesti paigutatud akordide kahjustus;
- südame etioloogia ootamatu surm (teatud juhtivuse patoloogiatega).
Sellistel asjaoludel on arstid sunnitud väiksemate südameanomaaliate diagnoosimisel pöörduma medikamentoosse ravi poole.
MARS-ravi
Mittefarmakoloogiline lähenemisviis väiksemate südamehäirete korral hõlmab:
- eakohase päevarežiimi järgimine;
- tarbetu füüsilise koormuse kõrvaldamine;
- hea toitumise korraldamine;
- massaažikursused;
- harjutusravi harjutused;
- füsioteraapia protseduurid;
- psühholoogilise mõjutamise meetodid.
Tõsiselt spordiga tegelemise võime on individuaalne asi, kuna emotsionaalne ja füüsiline ülekoormus võivad pulssi maha lüüa. Narkootikumide ravi näeb ette kohtumise:
- kardiotroofsed ained (müokardi repolarisatsiooni ebaõnnestumise korral);
- magneesiumipreparaadid;
- antiarütmikumid (teatud ekstrasüstooli vormidega repolarisatsiooni kahjustuse taustal);
- antibakteriaalsed ravimid (nakkushaiguste ägedate vormide korral, kirurgiliste sekkumiste ajal, et vältida nakkusliku iseloomuga endokardiidi teket).
MARS-i uurimine meditsiinis jätkub. Erinevad spetsialistid püüavad välja selgitada, mis on väikesed südameanomaaliad, ning leida parimad meetodid tüsistuste ja tuvastatud patoloogiate ennetamiseks. Ettevaatliku lähenemise, regulaarse jälgimise ja kõigi meditsiiniliste soovituste järgimise korral ei ole MARS enamikul juhtudel ohtlik.
Labiilse arteriaalse hüpertensiooni sümptomid ja ravi

Arteriaalne hüpertensioon on seisund, mille korral vererõhk on üle normi. Labiilne arteriaalne hüpertensioon on üks selle haiguse vorme. Seda peetakse üsna kergeks, kuid ilma õigeaegse ravita võib see süveneda ja muutuda täieõiguslikuks hüpertensiooniks.
- Mis see on?
- Kas nad lähevad sõjaväkke?
- Põhjused
- Sümptomid
- Ravi
Mis see on?
Tavaliselt nimetatakse hüpertensiooniks seisundit, kui vererõhk tõuseb üle 140 100 kohta. Iga inimese jaoks on patoloogiliste väärtuste lävi erinev, seetõttu tuleb tonomeetri näitajate hindamisel keskenduda vanusele, kehaehitusele, soole.
Labiilset hüpertensiooni nimetatakse tavaliselt seisundiks, kui vererõhk ajutiselt tõuseb, kõrvalekalded ei ole püsivad. Iseenesest ei ole see vorm veel patoloogia, kuid enamikul juhtudel muutub see aja jooksul essentsiaalseks hüpertensiooniks, mis on täieõiguslik haigus, mis nõuab kohustuslikku ravi.
See vorm on kõige levinum vanemate inimeste seas, kelle jaoks on vanusega seotud muutuste tõttu kehas sageli normiks hüpertensioon. Kuid sõltuvalt paljudest teguritest võib patoloogia areneda igas vanuses.
Labiilset arteriaalset hüpertensiooni lastel praktiliselt ei esine. Näitajad võivad hakata üleminekuperioodile veidi lähemale hüppama. Koolieelikutel võivad vererõhu tõusud viidata tõsise vereringepatoloogia tekkele. Noorukitel on see seisund palju tavalisem. Nendes võib see tulevikus negatiivselt mõjutada südame-veresoonkonna süsteemi tööd.

Labiilse vormi ICD-10 kood puudub - see määratakse ainult siis, kui haigus muutub täieõiguslikuks hüpertensiooniks. Erinevad hüpertensiooni vormid on loetletud alates I10. Üldiselt nõuavad teavet ICD koodi kohta tavaliselt eranditult spetsialistid.
Kas nad lähevad sõjaväkke?
Labiilne arteriaalne hüpertensioon ei ole piisav põhjus sõjaväkke mitte minna. Eeskirja kohaselt peab ajateenijal olema täisväärtuslik essentsiaalne või sekundaarne hüpertensioon keskmises või raskes staadiumis, kui haigusnähud esinevad pidevalt, normaalne töövõime on piiratud.
Labiilse vormi korral kutsutakse nad tavaliselt teenistusse. Kuid igal juhul on hüpertensiooni raskusastme hindamiseks vajalik täielik uuring. Mõnel juhul muutub labiilne sort täieõiguslikuks hüpertensiooniks, millega nad tavaliselt teenust ei võta.
Põhjused
Vererõhu tõusul võib olla palju põhjuseid, nii sisemisi kui ka väliseid. Tavaliselt võivad labiilset hüpertensiooni põhjustada järgmised tegurid:
- Pidev stress ja rasked emotsionaalsed kogemused. Tugev emotsionaalne, vaimne stress, eriti pidev, põhjustab südame-veresoonkonna süsteemi häireid. Stress südamele suureneb koos stressiga.
- Ebaõige toitumine. Rasvase ja rämpstoidu rohkus toidus, suur kogus soola ja muid lisaaineid põhjustab südame-veresoonkonna süsteemi koormuse suurenemist. Lisaks provotseerib sool vedelikupeetust, mis põhjustab vererõhu tõusu.
- Vähene füüsiline aktiivsus või vastupidi, nende irratsionaalsus. Nii see kui ka teine põhjustab häireid südame ja veresoonte töös. Keha lihtsalt ei suuda esimesel juhul toime tulla vähimagi stressiga ja on teisel juhul liiga kurnatud.
- Vanus. Mida vanem inimene, seda vähem elastsed on veresooned ja seda suurem on tõenäosus südameprobleemide tekkeks. Hüpertensioon on sageli ealiste inimeste normaalne seisund, seda on äärmiselt raske korrigeerida – vanusega seotud muutused on pöördumatud.
- Geneetiline eelsoodumus. Mõned eksperdid usuvad, et paljudel inimestel on sünnist saati suurem tõenäosus kõrge vererõhu all.
- Endokriinsüsteemi ja närvisüsteemi mitmesugused haigused. Sellised patoloogiad mõjutavad tavaliselt kogu keha tervikuna. Samuti võivad need esile kutsuda rõhutõusu.
- Halvad harjumused. Suitsetamine ja alkoholi kuritarvitamine mõjutavad negatiivselt südame tööd, põhjustavad südamepatoloogiate ja teiste organite haiguste arengut.

Sümptomid
Labiilses vormis ei ole haiguse tunnused tavaliselt eriti väljendunud. Tihti avastatakse vererõhu tõus alles kardioloogi tavapärastel uuringutel. Seetõttu peavad üle 45-50-aastased halva pärilikkusega inimesed perioodiliselt arsti juurde minema. Tavaliselt võib labiilne hüpertensioon avalduda järgmiselt:
- peavalud, migreen, pearinglus;
- pulsi tõus, südame rütmihäired, tahhükardia;
- kerge iiveldus, väsimustunne, liigutuste koordineerimise häired;
- unehäired, kerge ärrituvus.
Selliste sümptomite ilmnemisel on hädavajalik läbida uuring. Need märgid võivad viidata tõsisematele patoloogiatele, seetõttu on oluline mitte jätta tähelepanuta arenevat haigust ja teha õige diagnoos.

Ravi
Labiilset hüpertensiooni tavaliselt ravimite ja muude ravimitega ei ravita, kuna rõhu tõus on väike ja sellega ei kaasne tõsiseid häireid südame ja veresoonte töös. Kuid praeguses etapis on äärmiselt oluline muuta oma elustiili, et haigus ei edeneks ega muutuks lõpuks täisväärtuslikuks hüpertensiooniks.
Kõigepealt peate üle minema tervislikule toitumisele. Dieedis on vaja vähendada rasvase ja prae hulka, piirata soola tarbimist. Soovitatav on juua vähem kohvi ja kanget teed, rohkem tavalist vett. samuti mahlad ja puuviljajoogid. Abiks on ka erinevad taimeteed.
On vaja normaliseerida igapäevast rutiini, suurendada kehalise aktiivsuse taset. Magama peaks vähemalt kaheksa tundi päevas, hommikul tuleb teha kergeid harjutusi, soovitav on valida mingi spordiala. On vaja veeta rohkem aega õues, soovitavalt sageli jalutada. Samuti peate loobuma suitsetamisest ja alkoholi joomisest.
Kui suurenenud rõhu korral hakkavad peavalud häirima, võite võtta erinevaid ravimtaimedel põhinevaid rahusteid, näiteks emarohi, palderjan. Kui hoolimata võetud meetmetest muutub labiilne vorm hüpertensiooniks ja seisund halveneb, peate konsulteerima arstiga.
Siinustahhükardia
Definitsioon
Lapsel esinev siinuse (siinuse) arütmia on loomuliku südamestimulaatori (siinussõlme) talitlushäire tagajärg. See tekib erinevate väliste ja sisemiste tegurite (stress, ületöötamine, patoloogiad, endokriinsed häired) mõjul. Häiritud südametegevuse raviga tegeleb kardioloog.
Iga vanem saab tuvastada arütmia, teades südame löögisagedust vanuse järgi:
Kõrvalekaldumine normist rohkem kui 20 lööki minutis (üles või alla) loetakse juba südame rütmihäireks. Laps ei saa oma ebamugavust täielikult väljendada, seetõttu on soovitatav last arstile näidata.
Ekspertarvamus
 Jevgeni Olegovitš Komarovsky on pediaatria valdkonna üks parimaid spetsialiste. Tema hinnangul on arütmia kerged vormid omased praktiliselt kõigile lastele. Äärmiselt raske on kohata beebit, kes pole kunagi selle probleemi käes kannatanud. Ravi määrab arst, keskendudes patsiendi seisundile. Kui juhtum pole keeruline, püüab spetsialist piirduda elustiili korrigeerimise ja rahvapäraste abinõudega. Ravimeid ja kirurgilist sekkumist laste raviskeemi kasutatakse ainult vastavalt vajadusele.
Jevgeni Olegovitš Komarovsky on pediaatria valdkonna üks parimaid spetsialiste. Tema hinnangul on arütmia kerged vormid omased praktiliselt kõigile lastele. Äärmiselt raske on kohata beebit, kes pole kunagi selle probleemi käes kannatanud. Ravi määrab arst, keskendudes patsiendi seisundile. Kui juhtum pole keeruline, püüab spetsialist piirduda elustiili korrigeerimise ja rahvapäraste abinõudega. Ravimeid ja kirurgilist sekkumist laste raviskeemi kasutatakse ainult vastavalt vajadusele.
Ebaõnnestumise tüübid
Siinuse südame löögisageduse puudulikkus jaguneb manifestatsiooni iseloomu järgi järgmisteks tüüpideks:
- tahhükardia (südamepekslemine);
- bradükardia (aeglane rütm);
- ekstrasüstool (erakorraline kontraktsioon).
Rikke klassifitseerimine selle raskusastme järgi aitab mõista, mis on lapse südame arütmia siinusvorm:
- Südametegevuse kerge häire on närvisüsteemi ebaküpsuse tagajärg. See möödub iseenesest ja seda ei peeta ohtlikuks.
- 5-6-aastastel lastel esineb mõõdukas rike. Sellel puuduvad erilised sümptomid, seetõttu tuvastatakse see ainult elektrokardiogrammi (EKG) abil.
- Raske siinusarütmia ilmneb lapsel 10-13-aastaselt. See avaldub üsna püsivate paroksüsmide ja ereda kliinilise pildiga. Eksperdid peavad seda tüüpi südamepatoloogiate tekkimise tõenäosuse tõttu ohtlikuks.
Mitteohtlikud rikete vormid
Hingamisteede rütmihäired esinevad paljudel lastel. Seda iseloomustab südame löögisageduse tõus sissehingamisel ja aeglustumine väljahingamisel. Sarnast refleksreaktsiooni kontrollitakse elektrokardiograafia käigus, asetades patsiendi diivanile, peal külm õlilapp. Selle mõju tõttu hoiab laps instinktiivselt hinge kinni. Selle arütmia vormi esinemisel väheneb südame löögisagedus veidi.
Närvisüsteemi ebaküpsusest tingitud südame rütmis esineb hingamise tüüpi rike. Krambihoogude ilmingute sagedus ja intensiivsus sõltub patsiendi vanusest. See arütmia areneb järgmiste tegurite mõjul:
- postnataalne (sünnist kuni 1 nädalani) entsefalopaatia;
- kõrge rõhu tase kolju sees;
- lapse enneaegsus;
- rahhiit, provotseerides närvisüsteemi liigset ärritust;

- liigne kehakaal põhjustab pärast treeningut tahhüarütmiat;
- aktiivse kasvu faas (6-10 aastat).
Rikke raskusaste sõltub selle esinemise põhjusest. Sageli põhjustab arütmia vegetatiivse osakonna suutmatus lapse aktiivse kasvuga sammu pidada. Aastate jooksul on see probleem iseenesest kadunud.
Funktsionaalne vorm ei ole nii levinud kui respiratoorne. Seda ei peeta ohtlikuks ja see möödub enamikul juhtudel ilma arsti sekkumiseta. Arütmia tekib järgmistel põhjustel:
- endokriinsüsteemi häired;
- nõrgenenud immuunkaitse;
- ebaküps närvisüsteem.
Ohtlikum on funktsionaalne rike, mis on põhjustatud järgmistest teguritest:
- infektsioonidest põhjustatud haigused (bakteriaalsed või viiruslikud);
- häiritud kilpnäärme töö.
Ohtlikud rikete liigid
Arütmia orgaanilist vormi peetakse kõige raskemaks. Seda iseloomustavad pikaajalised paroksüsmid või pidev kulg. Siinusõlm jätkab tööd, kuid kardiomüotsüütide (südamerakkude) terviklikkuse rikkumise või juhtivussüsteemi rikete tõttu hüppab südame löögisagedus (HR). Orgaaniline vorm areneb erinevate haiguste mõjul.

Südamepuudulikkuse ohtlike vormide esinemissagedus lastel on 25-30% koguarvust. Nende põhjustega saate tutvuda allolevas loendis:

Spordi- ja siinusarütmia
Vanemad saadavad palju lapsi spordiklubidesse, tänu millele keha tugevneb ja selle täielik areng saab võimalikuks. Siinusarütmia tuvastamisel on oluline välja selgitada selle olemus, et mõista, milline füüsiline aktiivsus on lapsele vastuvõetav:
- Mitteohtlikud rikketüübid ei ole spordiga tegelemise vastunäidustuseks. Piisab, kui vanemad näitavad oma last kardioloogile ja viivad mitu korda aastas läbi elektrokardiograafilise uuringu. Diagnoosi eesmärk on jälgida arütmia arengut. Kui see hakkab muutuma ohtlikumateks sortideks, tuleb protsess õigeaegselt peatada.
- Ohtlikke rikete vorme tuleb ravida niipea, kui need ilmnevad. Lubatud kehalise aktiivsuse määrab raviarst, keskendudes põhjuslikule tegurile ja beebi seisundile.
 Enamasti ilmneb arütmia kehalise aktiivsuse saamisel päriliku eelsoodumuse tõttu. Professionaalselt sporti tegevad lapsed peavad perioodiliselt konsulteerima arstiga ja tegema EKG-d iga 3-4 kuu tagant. Hingamisrütmi avastamisel võib lapse lubada võistlema, aga kui selle vorm on raskem, siis otsustatakse sportlase karjääri lõpetamise ja saadud kehalise koormuse vähendamise küsimus.
Enamasti ilmneb arütmia kehalise aktiivsuse saamisel päriliku eelsoodumuse tõttu. Professionaalselt sporti tegevad lapsed peavad perioodiliselt konsulteerima arstiga ja tegema EKG-d iga 3-4 kuu tagant. Hingamisrütmi avastamisel võib lapse lubada võistlema, aga kui selle vorm on raskem, siis otsustatakse sportlase karjääri lõpetamise ja saadud kehalise koormuse vähendamise küsimus.
Diagnostika ja ravi
Täieliku ravikuuri koostamiseks tuleb laps näidata kardioloogile. Arst viib läbi uuringu ja määrab vajalikud uuringud. Peamine neist on elektrokardiograafia. Teostatakse seisvas ja lamavas asendis, samuti koormusega ja päevasel ajal (igapäevane jälgimine).
Oluline näitaja, mis on näidatud elektrokardiogrammil, on südame elektriline telg (EOS). Tema abiga saate määrata elundi asukoha ning hinnata selle suurust ja jõudlust. Asend võib olla tavaline, horisontaalne, vertikaalne või külili. Seda nüanssi mõjutavad mitmed tegurid:
- Hüpertensiooniga on nihe vasakule või horisontaalasendisse.
- Kaasasündinud kopsuhaigus sunnib südant liikuma paremale.
- Peenikestel inimestel on tavaliselt vertikaalne EOS ja täistel inimestel horisontaalne.
Uuringu käigus on oluline tuvastada EOS-i järsu muutuse olemasolu, mis võib viidata tõsiste rikete tekkele kehas.  Täpsemate andmete saamiseks võib kasutada muid diagnostikameetodeid:
Täpsemate andmete saamiseks võib kasutada muid diagnostikameetodeid:
- reoentsefalograafia;
- südame ultraheliuuring;
- Lülisamba rindkere ja emakakaela röntgenuuring.
Saadud tulemuste põhjal koostatakse raviskeem. Funktsionaalseid ja respiratoorseid arütmiaid ravimitega ei kõrvaldata. Arstid annavad nõu elustiili kohandamiseks. Põhirõhk on järgmistel punktidel:
- vaba aja veetmine.
Mõõduka arütmia ei peata mitte ainult elustiili korrigeerimine, vaid ka rahustid ("Corvalol", viirpuu tinktuurid, piparmünt, nälg) ja rahustid ("Oxazepam", "Diazepam"). Ravimid ja nende annused valib eranditult raviarst.
Väljendunud mitmekesisus kõrvaldatakse toitumise, puhkuse ja kehalise aktiivsuse korrigeerimisega koos ravimteraapiaga. Kaugelearenenud juhtudel, samuti tablettravi tulemuse puudumisel kasutatakse kirurgilist sekkumist.
Alustuseks peab spetsialist peatama arütmiat põhjustava teguri negatiivse mõju. Sellele aitavad kaasa järgmised meetmed:
- peamise patoloogilise protsessi kõrvaldamine;
- kroonilise infektsiooni ravi;
- südame rütmihäireid põhjustavate ravimite kaotamine.
Nad täiendavad raviskeeme rahvapäraste ravimite ja füsioteraapia protseduuridega. Need valitakse sõltuvalt lapse keha omadustest ja muude patoloogiate olemasolust.
Narkootikumide ravi
Siinusarütmiaga on südame löögisageduse stabiliseerimiseks ette nähtud järgmised ravimid:
- Arütmilise toimega ravimid ("Digoksiin", "Adenosiin", "Bretilium") laiendavad veresooni ja normaliseerivad südame löögisagedust.
- Ainevahetusprotsesside parandamiseks mõeldud tabletid ("Inosiin", "Riboxin") kaitsevad müokardi hapnikunälja eest, kõrvaldades seeläbi arütmia.
- Magneesiumil ja kaaliumil põhinevad preparaadid (Panangin, Orokamag) normaliseerivad elektrolüütide tasakaalu, reguleerivad vererõhku ja stimuleerivad neuromuskulaarset ülekannet.
Kirurgiline sekkumine
Kui uimastiravi ei aidanud rasket arütmiat kõrvaldada, kasutatakse järgmist tüüpi minimaalselt invasiivset kirurgilist sekkumist:
- Raadiosageduslik ablatsioon, mille eesmärk on ektoopilise signaali fookuse leevendamine südames, viies kateetri läbi reiearteri.
- Kunstliku südamestimulaatori paigaldamine (stimulaator, defibrillaator).
Füsioterapeutilised protseduurid täiendavad hästi raviskeemi. Nende nimekiri on toodud allpool:
- nõelravi;
- ravivannid
- laser- või magnetteraapia.
etnoteadus
Traditsioonilised ravimid on valmistatud raviomadustega taimedest ja neil on minimaalne vastunäidustuste arv. Enne nende kasutamist pidage nõu oma arstiga, et vältida soovimatuid tagajärgi. Järgmised retseptid on kõige nõudlikumad:
- 300 g kuivatatud aprikoose, 130 g rosinaid ja kreeka pähkleid tuleb põhjalikult jahvatada ning segada 150 ml mee ja sidruniga. Selline puder aitab puhastada verd ja parandada südamelihase tööd. Tarbi seda 1 kuni 2 spl. l., olenevalt vanusest (kuni 3 aastat, 15-20 ml, üle nelja 45-60 ml).
- Igapäevane toit peab olema puuviljadega küllastunud. Neid saab lõigata teraviljadeks, magustoitudeks ja muudeks roogadeks. Tavalise joogi asemel on soovitatav juua värsket mahla (õun, viinamarja).
- Valage 30 g kuiva melissi klaasi keeva veega ja laske sellel pool tundi tõmmata. Sarnast rahustava toimega teed on soovitav juua vähemalt 2 nädalat.

- Taime juurtest valmistatakse palderjani keetmine. Neid tuleb puhastada ja täita keeva veega vahekorras 30 g kuni 250 ml. Seejärel pange põlema. 10 minuti pärast eemaldage pliidilt ja laske jahtuda. Võtke tugeva rahustava toimega keetmist 0,5 spl. l. Seda saab lisada ka vannituppa.
- Valage 30 g kibuvitsamarju 1 tassi keeva veega ja lisage 20 ml mett. Valmis jook toniseerib hästi närvisüsteemi ja parandab südame tööd.
- Selleri ja ürtide lisamine salatitele küllastab keha kasulike ainetega, millel on kasulik mõju südame ja närvisüsteemi tööle.
Ennetavad meetmed
Ennetusreeglite järgimine hoiab ära arütmiate rünnakud ja parandab lapse üldist heaolu. Leiate need allpool:
- Koostage õige dieet, küllastades seda ürtide, köögiviljade, puuviljade ja marjadega. Soovitatav on küpsetada aurutatult või keetes. Sööge toitu väikeste portsjonitena, kuid 5-6 korda päevas, vältides ülesöömist. Õhtusöök peaks olema hiljemalt 3-4 tundi enne magamaminekut.
- Intensiivne füüsiline aktiivsus on parem unustada. Laps vajab rohkem puhkust. Spordialadest on soovitatav valida jooksmine või ujumine, kuid esialgu tuleks piirduda hommikuvõimlemisega.

- Olenemata aastaajast peaks laps rohkem õues olema. Soovitatav on minimeerida arvutis ja teleris viibimise aega.
- Laps peaks olema stressirohkete olukordade eest täielikult kaitstud. Kõik kogemused ja konfliktid võivad tema seisundit halvendada.
- Tüsistuste, kõrvaltoimete ja muude probleemide korral peate konsulteerima oma arstiga. Ravimeid iseseisvalt kasutada on rangelt keelatud.
Lühike kirjeldus
Siinustahhükardia (CT) on südame löögisageduse tõus puhkeolekus üle 90 minutis. Suure füüsilise koormuse korral suureneb normaalne siinusrütm 150-160 minutis (sportlastel - kuni 200-220).
Rahvusvahelise haiguste klassifikatsiooni ICD-10 kood:
- I47 Paroksüsmaalne tahhükardia
Põhjused
Etioloogia on ergutusimpulsside genereerimine siinuse - kodade sõlme poolt suurenenud sagedusega. Füsioloogilised põhjused .. Palavik (kehatemperatuuri tõus 1 ° C võrra põhjustab südame löögisageduse tõusu 10 minutis) .. Erutus (hüperkatehhoolameemia) .. Hüperkapnia .. Treening. Haigused ja patoloogilised seisundid .. Türotoksikoos .. IM. Endokardiit. Müokardiit. TELA. Aneemia. Vegetatiivse-vaskulaarse düstoonia sündroom. Mitraalstenoos. Aordiklapi puudulikkus. Kopsutuberkuloos. Šokk. Vasaku vatsakese puudulikkus. Südame tamponaad. Hüpovoleemia. Ravimid (epinefriin, efedriin, atropiin). Valu.
Sümptomid (märgid)
Kliinilised ilmingud. Südamepekslemine, raskustunne, mõnikord valu südame piirkonnas. Põhihaiguse sümptomid.
Diagnostika
EKG - tuvastamine. Pulss puhkeolekus - 90-130 minutis. Iga P laine vastab QRS-kompleksile, P-P intervallid on üksteisega võrdsed, kuid kombineerituna siinusarütmiaga võivad need erineda rohkem kui 0,16 s. Raskekujulise CT-ga võivad P-lained ühineda eelnevate T-lainetega, jäljendades kodade või atrioventrikulaarset paroksüsmaalset tahhükardiat. Diferentsiaalmärk - vagaalsed refleksid (unearteri massaaž, Valsalva test) aeglustavad lühiajaliselt rütmi, aidates P-laineid ära tunda.
Diferentsiaaldiagnostika. Supraventrikulaarne paroksüsmaalne tahhükardia. Kodade laperdus korrapärase juhtivusega vatsakestesse 2: 1.
Mida tähendab siinusarütmia?
Lapse südame löögisagedus elektrokardiogrammi (EKG) järgi on siinusrütm. Siinussõlmes genereeritakse müokardi kontraktsiooni impulsid.

EKG-l olevate lainete komplekside vahelised intervallid on samad. Lastel on aga pulss seotud vanusega.
EKG-s teevad arstid mõnikord järelduse - siinusarütmia. Enamikul lastel on see tingitud keha kasvust või hormonaalsetest muutustest puberteedieas. Ja ainult harvadel juhtudel näitab see tõsist haigust.
Siinusarütmia on südametegevuse sageduse, tugevuse ja rütmi häirete rühm. Rütmihäired tekivad siis, kui muutused samanimelises sõlmes, mis genereerib signaale südame kokkutõmbumiseks. Normaalse pulsisageduse korral võivad löökide vahelised intervallid erineda.
Sel juhul näitab EKG kiiret (tahhüarütmia) või aeglast (bradüarütmia) südamelööki.
Hingamisteede arütmia
Mõnel lapsel muutub müokardi kontraktsioonide sagedus hingamise ajal. Sissehingamisel see suureneb, väljahingamisel väheneb. Lapse südamelöökide arv väheneb refleksiivselt EKG ajal külmal diivanil. Nn hingamisteede arütmia ei mõjuta kuidagi laste tervist.
Südame löögisageduse muutuste peamine põhjus peitub autonoomse närvisüsteemi ebatäiuslikkuses. Hingamisteede arütmia väljendub arenguhäirete või haigustega:
- ülekaal;
- rahhiit;
- entsefalopaatia;
- enneaegsus;
- intrakraniaalne hüpertensioon;
- intensiivse kasvu periood 4–5 aastat, mil vegetatiivne süsteem ei käi lapse füüsilise arenguga sammu.

Kõige sagedamini tuvastatakse siinusrütmi häired 7-aastastel lastel. Selles vanuses ei peeta kõrvalekallet haiguseks, sest see on seotud puberteedi ja füüsilise küpsemisega.
Noorukieas toimuvad organismis hormonaalsed muutused, mis mõjutavad ka autonoomset funktsiooni. Rütmihäired võivad tekkida pärast negatiivseid emotsioone.
Muideks! Hingamisteede rütmihäired ei ole lastele kahjulikud. Füüsilise arenguga küpseb närvisüsteem ja probleem kaob iseenesest.
Südame löögisageduse mõõdukad häired ei vaja ravi. Määratakse rahustavad taimsed preparaadid. Siiski tuleks lapsega konsulteerida kardioloogi ja lastearstiga.
Ebanormaalse südamelöögi tüübid
Mitterespiratoorset arütmiat tuvastatakse 30% lastest. See esineb krampide kujul või seda täheldatakse pidevalt:
- Siinustahhükardiat iseloomustab südame löögisageduse tõus 20-30 minutis. Esineb haiguste korral, mis tekivad kehatemperatuuri tõusuga. See võib ilmneda infektsiooni, emotsionaalse stressiga.
- Tõsine südamerütmi häire - paroksüsmaalne tahhükardia - algab äkki, millega kaasneb pearinglus, madal vererõhk. Südame kontraktsioonide arv ulatub 160-180 löögini minutis. Sel juhul ei tule elund verevarustuse funktsiooniga toime. Esiteks kannatab aju.
- Siinusbradükardia on aeglane südametegevus. Südame kontraktsiooni signaalide tootmine väheneb vanuse normiga võrreldes 20-30 lööki. See areneb sageli pärast stressirohke olukordi.
- Siinuse ekstrasüstoolile on iseloomulik müokardi erakorraliste kontraktsioonide ilmnemine, sagedamini funktsionaalse päritoluga. Põhjuseks on ka vegetovaskulaarne düstoonia, endokriinsete näärmete haigused või tugev negatiivne emotsioon.
- Ebastabiilne siinusrütm näitab, et hammaste vaheline kaugus on erinev. Kõige tavalisem põhjus on siinussõlme nõrkus. Patoloogiat täheldatakse lastel, kellel on pärilik eelsoodumus südame-veresoonkonna haigustele. Kuid mõnikord on rütmihäired põhjustatud autonoomse närvisüsteemi rikkumisest. Tõelise põhjuse tuvastamiseks viige läbi Holteri uuring, ultraheli.
Tähtis! Südamepekslemine võib ilmneda teadvusekaotusena. Kui lapsel on selline episood vähemalt korra esinenud, tuleks teha kardioloogiline uuring.
Südamehäiretega lapsed vajavad eraldi treeningrežiimi ja vaktsineerimiskava.
Südame rütmihäirete ravimite loetelu
Ebanormaalse südamelöögi põhjused
Mittehingamise rütmihäirete allikaks on ülekantud orgaanilised haigused, mis kahjustavad siinussõlme.

Südamestimulaatori töö häirete põhjused:
- bakteriaalne või viiruslik müokardiit pärast kurguvalu või grippi;
- Kaasasündinud südamerike;
- vegetovaskulaarne düstoonia;
- reumaatiline südamehaigus;
- perikardiit, endokardiit;
- mürgistus;
- kardiomüopaatia;
- südame kasvajad;
- mitraalklapi prolaps;
- kilpnäärme probleemid;
- infektsioonid, sealhulgas soolevormid.

Arütmiate esinemisel mängib juhtivat rolli geneetiline eelsoodumus. Kui vanemad põevad südame- ja veresoonkonnahaigusi, on lapsel suure tõenäosusega südamepuudulikkus.
Mis ähvardab rütmihäireid
Müokardi orgaanilised haigused esinevad raske arütmiaga, mis raskendab haiguse kulgu. Pikaajalised kodade virvenduse ja paroksüsmaalse tahhükardia rünnakud on südamepuudulikkuse tekkeks ohtlikud.
Mõnel juhul on rütmihäired surmavad. Siinusarütmia, mis ilmneb pärast rasket haigust, nõuab spetsiaalset kompleksset ravi.
Ebaregulaarse südamelöögi tunnused lapsel
Väikelaste siinusarütmia diagnoositakse sageli hilja. Tavaliselt tuvastatakse see rutiinse läbivaatuse käigus. Kuid siiski on märke, mis määravad vastsündinute südametegevuse rikkumise.
Sümptomid, mis võivad vanemaid hoiatada:
- liigne higistamine;
- põhjendamatu nutmine;
- letargia või ärevus;
- ebapiisav kaalutõus;
- õhupuudus pärast füüsilist pingutust - ümberminek, roomamine;
- huulte, küünte kahvatus või sinine värvus;
- isutus - laps imeb aeglaselt või ei võta pudelit;
- katkendlik uni.

Eelkooliealiste ja vanemate laste arütmia tunnused:
- katkestused südames;
- nõrkuse rünnakud;
- õhupuudus pärast treeningut;
- väsimus;
- minestamine;
- õmblusvalud rinnus.
Tähtis! Selliseid märke ei saa ignoreerida. Põhjuse väljaselgitamiseks viib teie lastearst läbi uuringu, kirjeldab edasiste tegevuste plaani.
Mida teha, kui teie südamelöögid ebaõnnestuvad
Siinusarütmia ei mõjuta enamasti lapse tervist. Aga kui see EKG-s leitakse, tuleks külastada lastekardioloogi.
Dieet ja tervislikud toidud südame rütmihäirete raviks
Sellistel juhtudel tehakse ultraheliuuring (ultraheli). Vajadusel määrab arst Holteri monitooringu, mis salvestab mitukümmend EKG salvestust 24 tunni jooksul, sealhulgas öösel. Lisaks instrumentaalsele diagnostikale kasutatakse laboratoorseid meetodeid - uriini ja vere üldist analüüsi.

Kui siinusarütmia avastatakse ilma orgaanilise patoloogiata, jälgib lapsi kardioloog. Sel juhul tuleb EKG teha iga 6 kuu tagant.
Mitterespiratoorsete arütmiate korral võetakse põhihaigusega seotud ravimeetmeid.
Kuidas ravitakse ebaregulaarset südamelööki lastel?
Enamik arütmiaid ei vaja ravimeetmeid. Spetsiifiline ravi on ette nähtud pärast kõikehõlmavat uuringut laboratoorsete ja instrumentaalsete meetoditega. Sõltuvalt haigusest viiakse läbi antibiootikumravi kuur, kasvajavastane ravi. Südame defektid nõuavad klapioperatsiooni. Ravimite valik on seotud patoloogia kliiniliste ilmingutega.

Narkootikumide ravi tüübid:
- südamepuudulikkusega on ette nähtud glükosiidid ja diureetikumid;
- kasutatakse arütmiavastaseid ravimeid, mis vähendavad ja suurendavad südame juhtivust;
- magneesiumi, kaaliumi ja vitamiine sisaldavad ravimid;
- tugevdav ravi - aaloe, taruvaik;
- müokardi ainevahetuse parandamiseks kasutatakse Mildronaati, Elcari.
Lapseea rütmihäirete korral on lisaks ravimitele ette nähtud hingamisteede võimlemine ja spetsiaalne massaaž. Suurt tähtsust omistatakse dieettoitumisele. Toidus on vitamiine ja magneesiumi sisaldavad taimsed toidud – pähklid, india pähklid, mesi, kuivatatud aprikoosid. Imiku toitmise sagedust suurendatakse kuni 6 korda päevas väikeste portsjonitena.

Mis vahe on tahhükardiast?
Südame arütmiate ja juhtivuse häirete üldtunnustatud klassifikatsiooni kohaselt jaotatakse need kõik kiire südamelöögi tüübi (tahhükardia, üle 80 löögi minutis) ja harvaesineva südamelöögi tüübi (bradükardia, alla 60 löögi minutis) häireteks. ).
Südamepekslemisega võib omakorda kaasneda siinus- (õige) ja mitte-siinusrütm (ebaregulaarne). Esimesel juhul nimetatakse häiret tahhükardiaks, kui süda lööb sageli, kuid korrapäraste intervallidega, ja teisel juhul tahhüarütmiaks, kui süda lööb sageli ja ebaregulaarselt.
Kliiniliselt avalduvad tahhüarütmiad ja tahhükardiad peaaegu identselt, mistõttu võib neid ilma elektrokardiogrammita olla üsna raske eristada.
Tahhüarütmia võib olla:

Tahhüarütmia põhjused
Tahhüarütmia areneb kõige sagedamini üle 40-50-aastastel inimestel, kuid üsna sageli ka noortel ja lastel. See juhtub erinevatel põhjustel.
Seega ei ole siinustahhüarütmia põhimõtteliselt märk mis tahes südamelihase orgaanilisest kahjustusest. Seda tüüpi tahhüarütmia võib tekkida stressi, tugevate emotsioonide või pärast füüsilist tegevust.
Muude tahhüarütmiate põhjused võib jagada järgmistesse rühmadesse:
1) Funktsionaalsed põhjused - tegurite kombinatsioon, mis põhimõtteliselt ei ole ühegi haiguse ilming:
- Veresoonte toonuse rikkumine vegetatiivse-vaskulaarse düstooniaga,
- Kerged elektrolüütide tasakaaluhäired, nagu dehüdratsioon, alkoholimürgitus või pohmelli ajal
Vaatamata selle tahhüarütmiate põhjuste rühma näilisele "kahjumatusele" võivad arütmia enda tagajärjed olla kohutavad, kui te ei pöördu õigeaegselt arsti poole.

2) Südamevälised põhjused. Nende hulka kuuluvad teiste organite ja süsteemide haigused:
- türeotoksikoos, mis areneb kilpnäärme hormoonide suurenenud sekretsiooni tagajärjel,
- ägedad nakkushaigused (gripp, botulism, malaaria jne),
- Palavik,
- Seedetrakti haigused,
- Raske aneemia
- alkoholism,
- Narkootikumide kasutus.
3) Südame põhjused on tingitud südame ja veresoonte patoloogiast. Need sisaldavad:
- Arteriaalne hüpertensioon
- Südame isheemia,
- Müokardiit - südamelihase põletikulised kahjustused,
- edasilükatud või äge müokardiinfarkt,
- Südame defektid
- Kardiomüopaatia - hüpertroofilise (vatsakeste südamelihase paksenemise), piirava (südamelihase lõdvestuse rikkumine) või dilatatsiooni (südamekambrite laienemine) tüüpi.
Tahhüarütmia lapsepõlves
Lastel võivad tahhüarütmiad põhjustada müokardi orgaanilised kahjustused (näiteks pärast müokardiiti või südamerikkeid), aga ka funktsionaalsed põhjused või ülaltoodud tegurite kombinatsioon. Sellegipoolest esineb kõige sagedamini südamepuudulikkuseta, südameoperatsioonita ja müokardiidita lastel siinusarütmiat, mis on põhjustatud südame autonoomse mõju rikkumisest ja mida on lihtne korrigeerida.
Sümptomid
Tahhüarütmia võib patsiendil alata järk-järgult või ägedalt.

Ägeda rünnaku (paroksüsmi) korral on patsient mures äkilise südametöö katkemise ja kiire südamelöögi tunde pärast, millega kaasneb tugev nõrkus, ebamugavustunne rinnus, õhupuuduse tunne. Mõned patsiendid kaotavad kohe teadvuse aju verevoolu vähenemise, külma higi ja naha terava kahvatuse tõttu. Seisund ja heaolu ilma erakorralise abita halveneb.
Pideva kodade virvendusarütmia korral, mis on ainus tahhüarütmia tüüp, mis kestab pikka aega, aastaid, ilma võimaluseta rütmi spontaanselt taastada, märgivad patsiendid väiksemaid sümptomeid. Põhimõtteliselt on nad mures õhupuuduse pärast pingutusel ja perioodilise suruva valu pärast rinnus.
Südame löögisagedus on patsienditi erinev ja võib isegi veidi üle normi jääda, näiteks kodade virvendusarütmiaga patsientidel.
Diagnostika
Patsient võib kahtlustada tahhüarütmiate paroksüsmi kohe pärast kliiniliste sümptomite ilmnemist, eriti kui paroksüsmid on tekkinud varem. Kuid tahhüarütmia peamised diagnostilised kriteeriumid saab määrata ainult EKG abil. Näiteks vatsakeste kontraktsioone peegeldavate komplekside vahelise intervalli muutused; virvenduslained - kodade laperdus; hammaste puudumine, mis näitavad kodade kokkutõmbumist vatsakeste komplekside ees.

Pärast seda, kui kiirabiarst või polikliiniku terapeut on tuvastanud paroksüsmaalsete tahhüarütmiate diagnoosi, viiakse patsient haiglasse, kuna ta vajab edasiseks diagnoosimiseks ja raviks haiglaravi. Kardioloogia või teraapia osakonnas määratakse täiendavad uuringud:
- Südame ultraheli,
- 24-tunnine vererõhu ja EKG jälgimine,
- PEEPI (transösofageaalne elektrofüsioloogiline uuring) juhuks, kui standardse EKG käigus ei ole võimalik registreerida tahhüarütmiat.
Tahhüarütmia ravi
Tahhüarütmia ravi algab erakorralise arstiabi etapis. Patsiendile süstitakse intravenoosselt selliseid ravimeid nagu novokaiinamiid, strofantiin, kordaron, panangiin ja ventrikulaarse tahhüarütmiaga - lidokaiin.

Pärast patsiendi toimetamist teraapia- või kardioloogiaosakonda jätkatakse alustatud raviga. Põhimõtteliselt kasutavad arstid polariseeriva segu (kaaliumkloriid + glükoos 5% + insuliin) lahust intravenoossete infusioonide (tilgutite) või ülaltoodud ravimite kujul. See ravi on rimo-taastav ravi. Lisaks on ette nähtud rütmi alandavad ravimid - egilok, concor, coronal, digoxin jne.
Kui haiglaeelses staadiumis paroksüsmaalse kodade virvenduse või supraventrikulaarse tahhükardia korral siinusrütm taastub, võib patsiendi jätta koju kohaliku terapeudi järelevalve all elukohajärgsesse polikliinikusse.
Pideva kodade virvenduse vormiga rütmi taastavat ravi ei teostata, patsiendile määratakse kohaliku terapeudi järelevalve all ainult rütmi vähendavad ravimid, välja arvatud juhul, kui kiirabiarst kahtlustab tahhüarütmia tüsistusi.
Kui patsiendil oli EKG-l ventrikulaarne tahhüarütmia paroksüsm, tuleb ta haiglasse lubada isegi taastatud rütmiga.
Tahhüarütmiate ravi lastel
Ainult laste kardioloog peaks last ravima. Siinusarütmia ei vaja eriravi ning laps saab trenni teha, kui tal ei ole südame- või kesknärvisüsteemi orgaanilist patoloogiat, mis viis arütmia tekkeni. Tõsiseid haigusi (kasvajad, defektid, müokardiit) peaks aga ravima ainult kardioloog. Lisaks antiarütmilistele ravimitele määratakse patsientidele elcari, mildronaati, meksidooli ja vitamiinide kompleksid.
Elustiil
Mis tahes tahhüarütmia vormide elustiil sisaldab põhilisi soovitusi, mida kasutatakse mis tahes muu südame ja veresoonte patoloogia puhul. Näiteks halbadest harjumustest ja ebaõigest toitumisest loobumine, märkimisväärse kehalise aktiivsuse ja professionaalse spordi välistamine.
Kõige olulisem elustiili korrigeerimisel pärast tahhüarütmia diagnoosimist on aga õigeaegne ja regulaarne visiit kardioloogi juurde ja arsti poolt määratud ravimite võtmine. Mõnikord tuleb ravimeid kogu elu jooksul juua, näiteks kodade virvendusarütmia pideva vormi korral.
Tüsistused ja prognoos

Tahhüarütmiate õigeaegse ravi puudumisel võivad tekkida tüsistused. Kõige tavalisemad juhtumid on kopsuemboolia, arütmogeenne šokk, isheemiline insult ja äge müokardiinfarkt.
PE (trombemboolia) väljendub äkilise õhupuuduse, lämbumise, näo- ja kaelanaha siniseks muutumises. Arütmogeense šokiga tekib koheselt patsiendi äärmiselt tõsine seisund, millega kaasneb teadvusekaotus (kokkuvarisemine), rõhu langus ja kahvatu nahk. Insuldil ja südameinfarktil on oma sümptomid, millega kaasneb jäsemete halvatus, valud rinnus ja muud sümptomid.
Ventrikulaarne tahhüarütmia võib põhjustada südame äkksurma.
Patsiendi tüsistuste tekke vältimiseks peab arst viivitamatult läbi vaatama, kui ilmnevad esimesed tahhüarütmia tunnused.
Siinustahhüarütmia, samuti kodade virvendusarütmia paroksüsmaalsete ja püsivate vormide prognoos on komplikatsioonide puudumisel soodne.
Ventrikulaarse tahhüarütmiaga patsientidel, eriti kliinilise surma üle elanud patsientidel, on prognoos ebasoodne, kuna esimesel aastal pärast seda tekivad surmavad rütmihäired enam kui 50% juhtudest.
Allikad
- http://ifc-rt.ru/mkb-tahikardija/
- http://s-storm.ru/mkb-10-tahikardija-kod/
- https://MirKardio.ru/bolezni/sboi-ritma/sinusovaya-aritmiya-u-detej.html
- http://gipocrat.ru/boleznid_id34232.phtml
- https://serdce.guru/aritmiya/u-detej/
- http://sosudinfo.ru/serdce/taxiaritmiya/