Rak ščitnika μB 10. raka ščitnice. Toksični goldi z več nosom
Rak ščitnice na ICD 10 vstopi v skupino neoplazmov malignega toka - C73 kode. Rak ščitnice je nenehno na nadzor zdravnikov. Znanstveniki spremljajo razvoj bolezni, njegovo hitrost distribucije. Prvi podatki o lokalizaciji bolezni smo zabeležili leta 2005. Bolezni začeli udariti mlajšo generacijo. Oblike tumorskih formacij modernosti se razlikujejo. Bolezen je danes dvakrat bolj diagnosticirana. Razmerje med lezijo med tlemi kaže večje število bolnikov med žensko polovico. Starost bolnikov, ki so predmet patologije, segajo od 40 do 60 let.
V zadnjem času znanstveniki - Zdravniki razkrivajo vzroke bolezni, poskusite ugotoviti pogoje za nastanek. Študirajo statistične podatke, regionalne, etiološke in dedne dejavnike.
Pri proučevanju statističnih podatkov je mogoče opaziti dva vzorca:
- Odstotek strašne patologije v skupnem številu bolezni je nizka - 2,2%.
- Ena izmed najpogostejših bolezni (prve vrstice), stare od 20 do 29 let.
Različni etiološki dejavniki vplivajo na razvoj in distribucijo tumorjev raka:
- Najsvetlejše in opazno - radioaktivno obsevanje. Ostre rast je opaziti po eksplozijah atomskih bomb (Japonska), jedrske elektrarne (Černobil).
- Uporaba metod zdravljenja z opremo za sevanje: viličar, vnetje mandljev.
- Pomanjkanje vnosa joda v človeškem telesu.
- Dolgotrajno zdravljenje z medicinskimi pripravki - tiaraostatika (tiamazol).
- Motnje funkcionalnega morfološkega stanja Glandule THYREOIDA.
Maligni ščitnice Neopoid, tumorske lezije raka se kažejo ob ozadju drugih organskih motenj. Pogosto obstaja bolezen pri urejenih organih, tumorji se kažejo v več sistemih Človeški organizem Ob istem času.
Vse bolezni distribuirajo znanstveniki - zdravniki in zdravniki - praktiki v skupinah. Vsak tip temelji na skupnih simptomih in metodah zdravljenja. Mednarodna klasifikacija je ustvarjena za pomoč strokovnjakom.
Endokrinologi so odvrnjeni v klasifikaciji iz osnovnih določb in načel ločevanja.
- Epithelial Deviations: PAPILLAR, folikularna, Medullar, anaplastični rak.
- Carcinoma Gürtle.
- Celične oblike tumorjev: hrbtenica, velikan, fino, stanovanje.
- Neppelialna patologija: fibroSarkom.
- Mešane bolezni: karcinosarkom, teratom, maligne oblike limfoma, hemangioendothelioma.
- Sekundarne manifestacije.
- Ne razvrščene vrste.
Mednarodni seznam daje zdravnikom številne informacije in podatke o pretoku vsake vrste bolezni.
- T - Velikost tumorja in njegovega videza, distribucije s strani organov in bližnjih sistemov. Številke so označene s prehodom tumorja zunaj ščitnice, kalijoče v grlo, prehod in poraz požiralnika.
- N - daje značilno in oceno stanja bezgavk, metastatskih znakov. Vsaka posebna številka dešifrira distribucijo in videz metastaze, njihovo kakovost in znake limone lezije.
- M - podrobneje dešifrira znake in lokacijo metastaze, njihovo oddaljenost.
Klasifikacija dodeljuje vsako bolezen v starosti bolnika, starosti. Predstavlja podatke o prestavih kompleksnih patologij.
Najpogostejši je obrazec papil. Bolezen poteka dolgo časa. Dimenzije nastankov tumorjev so lahko mikroskopski ali veliki, udari vse ščitnice.
 Struktura tumorja, ki se šteje pod mikroskopom, je mogoče opisati kot:
Struktura tumorja, ki se šteje pod mikroskopom, je mogoče opisati kot:
- pakiranje, s kubičnim in cilindričnim epitelijem;
- ob obsežnih celičnih poljih;
- sestavo s polimorfnimi celicami.
Napovedana obravnava ugodna.
Rak folikularja se srečuje manj pogosto. Tumor Neoplazme spremlja metastaza, ki teče v pljuča, kostna tkiva. Pogosto se pogled razteza in kali v krvne žile.
Zdravilo Medullar je najbolj redka patologija. Tumor poteka agresivno. Obstajata dve obliki: sporendic, maine. Posebnega pomena je dednost.
Anaplastični rak ima neugodno napoved in agresivno naravo pretoka.
Metastazacija je eden od simptomov vseh vrst raka. Identifikacija se izvaja s scintigrafijo.
Znaki bolezni, ki jih zaznajo strokovnjaki, so vgrajeni v določen sistem. Simptomi vam omogočajo, da pravočasno določite začetek prehoda na maligni tok.
 Razvrstitev ICD 10 deli znake v 3 skupine:
Razvrstitev ICD 10 deli znake v 3 skupine:
- Razvoj tumorja: hitra rast, Bugger pečatov, gosto doslednost ali neenakomerno lokacijo.
- Tumor kalivost: omejena mobilnost, stiskanje glasovnega živca, težave pri delovanju dihalnega sistema, širitev žil.
- Začela oblike tumorja raka, obremenjena z metastazo regionalnega in daljinskega značaja: razvoj vozlišč v vrtenine, stranske verige, odhod patologije v svetlobi, kosti in drugih organih.
Glavni cilj zdravnika je vzpostaviti naravo bolezni, opredeliti vrsto neoplazme na tkivih in v celicah žleze.
Specialisti so diagnosticirani na določenih fazah in zaporedjih:
- Klinični pregled: zgodovina študije, fizično opazovanje, histološki pregled, preverjanje stanja organov, v katerih so fiksne primarne tumorske lezije.
- Metode orodja: Ultrazvok. Sodobna medicinska oprema vam bo omogočila identifikacijo vozlišč, ki se ne čutijo s palpacijo. Ultrazvok daje opis tumorja, strukturo tkiv, konture vozlišč vozlišč, naravo patologije. Scintigrafija zagotavlja endokrinolog s podatki o hladnih in vročih vozliščih. Razlika v zmožnosti kopičenja ali ne osredotočanja radijskih farmakoloških pripravkov.
Namen razvrstitve raka raka CCB 10 je zagotoviti natančne podatke o opredeljeni bolezni tistim, ki so usposobljeni v stroki. To je regulativni dokument, ki olajšuje delo praktičnih strokovnjakov. Razvrstitev uporabljajo endokrinologi 117 držav. Zato omogoča uporabo vseh najnovejših podatkov zdravnikov, da prejmejo pravočasno, vedeti o dosežkih v zdravljenju, novih zdravilih in sredstvih.
RCRZ (Republikanski center za razvoj zdravja MD RK)
Različica: Klinični protokoli MOR RK - 2015
Maligni ščitnični neopoid (C73)
Onkologija
splošne informacije
Kratek opis
Priporočeno
Strokovni svet
RGP na PFV "Republikanski center
Razvoj zdravja »
Ministrstvo za zdravje
in družbeni razvoj
Republika Kazahstan.
Od 30. oktobra 2015
Protokol št. 14.
Rak ščitnice - Maligni tumor, ki se razvija iz tkanin ščitnice. Razvoj B. Ščitnica Rak je razdeljen na visoko diferencirano (papilno in folikularno) in analastično, ki se pojavi iz epitela foliklov. C - Cellular (Medullar) Rak, ki izhajajo iz parapolnih celic, glede na stopnjo malignosti, ki zavzema vmesni položaj (UD-A).
Ime protokola:Rak ščitnice.
Kodeks protokola:
Koda ICB-10:
C 73 Maligni tumor ščitnice.
Kratice, uporabljene v Protokolu: \\ t
|
Alt.alaninotransferase. Ast.aspartataminotransferase. Achtv.aktiviran parcialni čas tromboplastina v / B.intravensko v / M.intramuskularna G.siva Zhkt.prebavila ČEpovezani imunosorbent test. KT.pregled z računalniško tomografijo Ld.limfodisction. N.mednarodni normalizirani odnos MRI.slikanje z magnetno resonanco Hrastsplošna analiza krva Oam.analiza splošnega urina Pticaprotobijski indeks. Pat.positron-emisijska tomografija Rank.enkratni kontaktni odmerek Soda.skupna žariščna doza SCS.kardiovaskularni sistem STT.supresivna terapija Thiroksin. TTG.hormon s spodbujanjem ščitnice T3.triodthththinin. T4.tiroksin. Udg.ultrazvočni doppler. Ultrazvokultrazvočni postopek EKG.elektrokardiogram Ehoche.ehokardiografija na OS.oralno TNM.Tumor Nodulus Metastasis - mednarodna klasifikacija stopenj malignih neoplazmov |
Datum revizije Protokol:Leto 2015.
Protokoli uporabnikov: Kirurgi, endokrinologi, rak, radiologi, splošni zdravniki, terapevti, zdravniki nega v sili.
Ocena o stopnji dokazov o priporočilih.
Obseg dokazov:
| Zvezek | Visokokakovostna meta-analiza, sistematičen pregled RCA ali velikih RCC z zelo nizko verjetnostjo (++) sistematično napako, katerih rezultati se lahko razdelijo na ustrezno populacijo. |
| V | Visokokakovosten (++) Sistematični pregled kohorte ali študije Control Control ali visokokakovostne (++) COTHORT COTHORT ALI ŠTUDIJSKI NADZOR ZADEVA Z zelo nizko tveganje za sistematično napako ali RCK z ne visokim (+) tveganjem sistematične napake, rezultatov, od katerih se lahko razdelijo ustrezni populaciji. |
| Od |
COTHORT ali študija primera-spremljanje ali nadzorovano študijo brez randomizacije z nizko tveganje za sistematično napako (+). Rezultati katerih se lahko razdelijo na ustrezno prebivalstvo ali kamen z zelo nizko ali nizko tveganje za sistematično napako (++ ali +), rezultate, ki jih ni mogoče neposredno porazdeliti ustrezni populaciji. |
| D. | Opis vrste primerov ali nenadzorovane študije ali mnenja strokovnjakov. |
| GPP. | Najboljša farmacevtska praksa. |
Razvrstitev
Mednarodna histološka klasifikacija ščitničnih tumorjev.
Epitelijske tumorje;
A. Benign:
· Folikularni adenom;
· Drugi.
B. Maligno:
· Karcinom folikularne;
· Papilarni karcinom;
· Karcinoma Medullar (C-celic);
· Neznani (anaplastični) karcinom;
· Drugi.
Neepitelijske tumorje;
Maligni limfom;
Drugi tumorji;
Sekundarni tumorji;
Nerazvrščeni tumorji;
Podobne lezije, podobne tumorju.
Klinična klasifikacija:
Trenutno je stopnja razmnoževanja tumorjev določena v okviru klasifikacije malignih tumorjev TNM (6. ed. 2002).
Klasifikacija se uporablja samo za rak, je potrebna morfološka potrditev diagnoze (UD-A).
Klasifikacija TNM:
T-primarni tumor:
TX-ni dovolj podatkov za oceno primarnega tumorja;
T0 primarni tumor ni določen;
T1-tumor do (£) 2 cm v največjem meritvi, ki ga omejuje tkivo ščitnice;
T1a-tumor do največ 1 cm v največjem meritvi, omejen z tkivom ščitnice;
T1B-tumor je več kot 1 cm v največji dimenziji, omejen z tkivom ščitnice žleze;
T2-tumor več kot 2 cm., Vendar ne več kot 4 cm v največji meri merjenje, ki ga je tkiva ščitnice žleze;
T3-tumor je več kot 4 cm v največjem meritvi, omejen na tkivo ščitnice, ali kateri koli tumor z minimalno porazdelitvijo, ki presega ščitnico (kalivost v sublingvalnih mišicah ali mehkih tkivih);
T4a-tumor vsake velikosti, ki presega kapsulo ščitnice z kalijovo v subkutane mehke tkanine, grla, sapnik, esophagus, vrnil žuttural živce;
T4B-tumor kali v prevertabulski fasciji, karotidnih arterije ali mediastinalnih plovilih;
Neznani (anaplastični) karcinoma se vedno imenujejo kategorija T4: \\ t
T4a-anaplastični tumor katere koli velikosti, omejenega z tkivom ščitnice;
T4B-anaplastični tumor vsake velikosti sega preko tarifne kapsule.
N-Regional. limfne vozlišča:
NX - nezadostni podatki za ocenjevanje regionalnih bezgavk;
N0 - Ni znakov metastatske lezije regionalnih bezgavk;
N1 - Obstaja škoda na regionalnih bezgavskih vozliščih metastaze;
N1A-presenečen Pretrak, pararahealna in predhodni bezgavke (raven VI);
N1B-metastatska lezija (enostranska, dvostranska ali kontralateralna) submandibularna, vrgla, stisnjena in mediastinalna bezgavka (I-V ravni).
Vrat je narejen za dodelitev šest stopenj limfotoka (UD-A):
Submandibularne in bradavine bezgavke.
Zgornje vrtuljine bezgavke (ob vratu vratu vratu nad bifurkacijo skupne karotidne arterije ali pod-jezikovne kosti)
Srednje jugularne bezgavke (med robom mišic, ki govorijo s stopniščem in bifurkacije skupne karotidne arterije).
Spodnje vrtuljine bezgavke (od roba mišic dvižnega lestve do ključavnic).
Limfne vozlišča zadnjega trikotnika vratu.
Pre-, paratraheal, preteis in cryoroad bezgavke.
pTNM - Histološka potrditev širjenja raka ščitnice.
M-oddaljena metastaza:
M0-oddaljena metastaza;
M1 - Obstajajo oddaljene metastaze.
Skupina raka ščitnice Poleg kategorij TNM upošteva histološko strukturo tumorja in starosti bolnikov (UD-A):
Papillar ali rak folikla
Starost bolnikov, mlajših od 45 let:
Faza I (katera koli T, katero koli N, m0);
Faza II (vse T, kateri koli N, m1).
Starost bolnikov je stara 45 let in več:
Faza I (T1N0M0);
Faza II (T2N0M0);
Faza III (T3N0M0, T1-3N1AM0);
Medullar rak
Faza I (T1N0M0);
Faza II (T2-3N0M0);
Faza III (T1-3N1AM0);
Faza IVA (T4AN0-1AM0, T1-4AN1BM0);
Fazi IVB (T4B, vse N, M0);
Fazi IVS (vse T, kateri koli N, M1);
Nediferencirani (anaplastični) rak:
V vseh primerih se upošteva faza IV bolezni;
Faza IVa (T4A, vse N, M0);
Fazi IVB (T4B, vse N, M0);
Fazi IVS (vse T, kateri koli N, M1).
Diagnostika
Seznam osnovnih in dodatnih diagnostičnih ukrepov: \\ t
Glavne (obvezne) diagnostične raziskave, ki se izvajajo na ambulantni ravni:
· Zbiranje pritožb in anamneza;
· Splošni fizični pregled.
· Določanje kalcitonina v serumu metode IFA-metode moblobulin;
· Določanje THYREOGLOBULIN v metodo krvnega seruma IFA;
· Opredelitev thyreotropski hormon. (TG) V serumu metode IFA, ko je zaznana znižana raven TSH, dodatno določitev ravni prostega triodotironina (T3) v serumu metode IFA in prosti definiciji prostega tiroksina (T4) v krvi seruma z metodo IFA.
· Ultrazvok ščitnice in bezgavk vrat;
· Biopsija tanke igre.
Dodatne diagnostične raziskave, ki se izvajajo na ambulantni ravni:
· Hrast;
· OAM;
· Določanje rezerv - faktor krvi.
· Študija EKG;
· Radiografija organov prsni koš v dveh projekcijah
· PET / CT;
· VideooolaringoScopy (s prisotnostjo kalivosti v povračilu);
· Široidna scintigrafija s tehničnim (TC99M) ali jodom (I131) - za identifikacijo "hladnega" vozlišča (del zmanjšanega akumulacije radioizotopa), značilen za tumor tumor ščitnice in "vroče" vozlišče (parcela Povečano kopičenje radioizotopa), značilno za strupenega adena.
Minimalni seznam raziskave, ki ga je treba izvesti v smeri načrtovane hospitalizacije: v skladu z notranjo ureditvijo bolnišnice ob upoštevanju trenutnega sklepa pooblaščenega organa na področju zdravja.
Glavne (obvezne) diagnostične raziskave na stacionarni ravni (za hospitalizacijo v sili, diagnostične raziskave se izvajajo na ambulanti):
· Hrast;
· OAM;
· biokemijska analiza kri (splošni protein, sečnina, kreatinin, glukoza, alt, asthome bilrubin);
· Koagulogram (pH, protrombin čas, MNA, fibrinogen, ABTV, trombin čas, etanol test, trombotest);
· Določitev krvne skupine s sistemom ABO standardni serum;
· Določanje rezerv krvi.
· EKG;
· Radiografija organov na prsih v dveh projekcijah.
Dodatne diagnostične raziskave, ki se izvajajo na stacionarni ravni (z hospitalizacijo v sili, diagnostične raziskave se izvajajo na ambulanti:
· CT in / ali MRI mehkih tkiv vratu in mediastinuma (s kontrastom - s prisotnostjo kalivosti v glavnih plovilih, med napredkom);
· PET / CT;
· CT prsnega organa s kontrastnim (če obstajajo metastaze v pljučih);
· UZI organi trebušna votlina in retroperitonealni prostor (za odpravo metastatske lezije in patologije trebušnih organov in retroperitonealni prostor);
· ECHOCG (bolniki iz 70 let in več);
· UDG (z žilnimi lezijami);
· Rentgenski pregled požiralnika s kontrastno / videoozofagastrodenoskopijo (če je kalitev tumorja v požiralniku);
· Diagnostika fibbronchoscopy (če obstaja napredek, stiskanja, kalitev v zgornjem delu airways.);
· VideooolaringoScopy (s prisotnostjo kalivosti v povračilu).
Diagnostični ukrepi, ki se izvajajo v stopnji v sili: Ne potekajo.
Diagnostična merila za diagnozo:
Pritožbe in zgodovina;
Pritožbe (UD-A):
· Širitev žleze;
· Videz izobraževanja tumorja na sprednji in stranski površini vratu;
· Sprememba glasu (med kalijovanjem v vratu);
· Rast hitrega tumorja;
· Dispnea, občutek pomanjkanja zraka (ko kalijo tumor v vrtni živci, zgornji dihalni trakt).
Anamnesis. (UD-A):
· Bolezni ščitnice (hipotirioza, eutirioza, hipertekriroza, ščitnice);
· Dolgotrajen sprejem zdravil v antitekah;
· Ionizirajoče sevanje;
· Zgodovina prejema zračna terapija na območju glave in vratu.
Fizični pregledi (UD-A):
· V primeru pregleda, deformacija vratu (enakomerna otekanje na sprednji površini vratu, asimetrija zaradi povečanja kakršne koli ščitnice, povečanje regionalnega L / y);
· Palpator Pregled ščitnice - prisotnost sestavljanja montaže v debelejšem žleze ščitnice, gosto doslednost;
· Palpator Pregled regionalnih bezgavk - stalna konsistenca, bolečina, premična, fiksna, delno premična)
Laboratorijske raziskave:
· citološki raziskavi (povečanje velikosti celice do velikan, sprememb v obliki in številu znotrajceličnih elementov, povečanje velikosti jedra, njenih obrisov, drugačne stopnje zrelosti jedra in drugih celičnih elementov, \\ t sprememba števila in oblike jedra);
· Histološka študija (velike poligonalne ali obogatene celice z dobro izrazito citoplazmo, zaokroženo jedro z jasnimi nukleolinami, s prisotnostjo mitosov, celice se nahajajo v obliki celic in piščancev z ali brez keratin tvorbe, prisotnost tumorjev embolit v posodah , resnost limfocitsko-plasmocyte infiltracije, mitotično aktivnost tumorskih celic).
Orodja:
· Ultrazvok ščitnice (določiti strukture žleze in tumorja, prisotnost sestavljanja montaže, cistične votline, velikost ehogenosti);
· Ultrazvok materničnega vratu, submandibularnih, stisnjenih, podvrženih bezgavk (prisotnost povečanih bezgavk, strukture, ehogeničnosti, velikosti);
· CT in / ali MRI mehkih tkiv vratu in mediastinuma (s kontrastom - s prisotnostjo kalivosti v glavnih plovilih, med napredkom);
· Stalna aspiracijska biopsija od tumorja (omogoča, da določite tumor in ne-tumorske procese, benigna in maligna narava tumorja).
Indikacije za posvetovanje z ozkimi strokovnjaki:
· Posvetovanje s kardiologom (50 let in starejšimi bolniki, pa tudi bolniki, mlajših od 50 let, v prisotnosti sočasne patologije SCC);
· Posvetovanje o nevropatologi (z vaskularnimi kršitvami možganov, vključno s potezami, poškodbami glave in hrbtenjača, epilepsija, miastenija, bolezni nevroinfekcije in v vseh primerih izgube zavesti);
· Posvetovanje z gastroenterologom (v prisotnosti sočasne patologije prebavnih organov v zgodovini);
· Posvetovanje z nevrokirgenom (v prisotnosti cerebralnih metastaz, hrbtenice);
· Posvetovanje s toračičnim kirurgom (v prisotnosti metastaz v pljučih);
· Posvetovanje z endokrinologom (v prisotnosti sočasne patologije endokrinih teles).
Diferencialna diagnoza
Diferencialna diagnoza (UD-A):
Tabela 1.
|
Nonsološka oblika |
Klinične manifestacije |
|
Nodal Goiter. |
Palpatorično definirano nodalno izobraževanje v projekciji ščitnice. Potrebna je ledvična biopsija. |
|
Difuzni toksični gol |
Vlažnost kože, tresenja, tahikardije, vidna povečanje ščitnice. |
|
Razpršena večja ščitninska žleza, enotna rustikalna gostota. Površina homogena, zrnata. Trepabiopija je potrebna. |
Zdravljenje v tujini
Zdravljenje v Koreji, Izrael, Nemčija, ZDA
Pridobite nasvet o zdravniškem pregledu
Zdravljenje
Zdravljenje zdravljenja:
· Odprava ostrenja tumorja in metastaz;
· Doseči polno ali delno regresijo, stabilizacijo procesa tumorja.
Taktika zdravljenja (UD-A):
Splošna načela zdravljenja.
Kirurški odstranjevanje tumorja je glavna sestavina radikalnega zdravljenja raka ščitnice.
Na stopnji I-IV z diferenciranimi in nediferenciranimi tumorjev je radikalna kirurška intervencija neodvisna metoda Zdravljenje.
Kratka limfodission je prikazana le, če so metastaze v limfnih vozliščih.
Dobavna terapija tiroksina (STT) se uporablja kot sestavni del kompleksnega zdravljenja bolnikov s ščitničnim rakom po tiroicaktomiji, da bi zatreti izločanje TSH.
Radiorazdelovanje - se uporablja po kirurškem zdravljenju, da bi uničili ostanke tkiva ščitnice (ablacije), metastaze joda-gorec, ponovitev in preostalih karcinomov.
Nadomestna hormonska terapija (GT) se uporablja pri bolnikih s rakom ščitnice v pooperativnem obdobju, ne glede na histološko obliko tumorja in obsega operativnega delovanja, da se odpravi tiroksin hipotiroidizem v fizioloških odmerkih.
Zdravljenje sevanja se uporablja v neodvisni obliki:
· Pri bolnikih s skupnim primarnim ali ponavljajočim se procesom tumorja;
· V osebah, ki so načrtovale ponavljajoče se intervencije zaradi nera-digitalne narave prve operacije;
· Pri bolnikih z manj diferenciranimi oblikami raka ščitnice.
· Kombinirana obdelava:
· Z razširjenostjo primarnega ali ponavljajočega se raka ščitnice;
· Neznane oblike raka, nepravilnega obsevanja.
Trenutno ni dokazov o učinkovitosti sistemske kemoterapije v papilarnem in folikularnem raku ščitnice. Zdravljenje z zdravilom Zdravilo je prikazano v analformastičnem (nediferenciranem) raku ščitnice.
Ne. zdravljenje z zdravilom
Način bolnika pri izvajanju konzervativna obravnava - Običajni. V zgodnjem pooperativnem obdobju - postelja ali semicentary (odvisno od obsega delovanja in sočasne patologije). V pooperativnem obdobju - prenehanje.
Prehrana - №15.
Zdravljenje:
Supresivna terapija Tyroxin (STT) (UD-A)
Uporablja se kot sestavni del kompleksne obdelave bolnikov s rakom ščitnice po tiroidentomiji, da bi zatreti izločanje TSH z suprafiziološkimi odmerki tiroksina.
Obrazložitev: TG - faktor rasti celic papilarni in folikularnega raka ščitnice. Zatiranje izločanja TSH zmanjšuje tveganje ponovitve v tkivu ščitnice in zmanjšuje verjetnost daljinskih metastaz.
Indikacije: Ko se papilarni in listični rak, ne glede na obseg proizvedenega delovanja.
Da bi dosegli supresivni učinek, Tyroxin NaZ-se začne v naslednjih odmerkih:
2,5-3 μg na 1 kg mase pri otrocih in mladostnikih;
2.5 μg na 1 kg mase pri odraslih ..
Stopnja TSH v krvi - 0,5 - 5,0 MU / L.
Stopnja TSH s tiroksinom supresivno terapijo:
TSH - v območju od 0,1-0,3 MU / L;
Kontrola TTG: mora biti izvedena vsake 3 mesece v prvem letu po operaciji. V naslednjem času - nič manj pogosto 2-krat na leto.
Popravek tiroksinskega odmerka (povečanje, zmanjšanje) - je treba izvesti postopoma 25 μg na dan.
Neželeni učinki STT:
· Razvoj hipertiroidizma;
· Osteoporoza, ki izhaja iz izgube mini-rally kostnih komponent, povečuje tveganje za razvoj obnove.
· Kršitve kardiovaskularnega sistema: tahikardija, hipertrofija levega prekata vaja, povečanje tveganja atrijskih fibrilov.
V primeru teh zapletov je treba premakniti na nadomestno terapijo.
Trajanje STT:
· Upošteva se individualno ob upoštevanju morfoloških značilnosti karcinoma, širjenja, radikality operacije, starost bolnikov.
· Pri odraslih do 65 let, bolniki s papilarnim in folikularnim ekstraktorja raka, s PT4N0-1M0-1, STT je treba opraviti za življenje.
· S folikularnim rakom z zmanjšano difrakcijsko reakcijo s PT1-4N0-1M0-1, je potrebna vseživljenjska uporaba STT.
· Indikacije za prenos bolnikov s STT na nadomestno terapijo TIRO-KSIN:
· V primeru intratriodne papirje in visoko diffe-diffeded folikularne raka (PT2-3N0-1M0) po radikalnem delovanju in radioDDDDIAGNOZI, če ni bilo ponovitve in metastaz za 15 let;
· Z mikrokarcinom (PT1AN1AM0) papirja in zelo diferencirane folikularne strukture, če ni bilo ponovitve in metastaz za 10 let.
Nadomestna hormonska terapija (HGT) (UD-A):
Uporablja se pri bolnikih s rakom ščitnice v pooperativnem obdobju, ne glede na histološko obliko tumorja in obsega delovanja operacije, da se odpravi tiroksin hipotiroidizem v fizioloških odmerkih.
Indikacije:
· Ljudje, starejši od 65 let s sočasno patologijo s kardiovaskularnega sistema;
· Ply. neželeni učinki in zapleti (osteoporoza, srčna bolezen), razviti zaradi zdravljenja stinpresivnih odmerkov tiroksina.
· V primeru doseganja odpornega stalnega remisije brez ponovitve in metastaz pri otrocih že več kot 10 let, pri odraslih - več kot 15 let.
· V vseh drugih primerih, ko je supresivna terapija nemogoča.
Nadzor nad TSH in odmerek korekcija Tiroksika:
Odmerek Tiroksika z UGT Priporočeni odmerek: 1,6 μg na kg teže pri odraslih.
Stopnja TSH v krvi krvi je v območju od 0,5-5,0 m / l.
Nadzor nad stopnjo TST v krvi je 1 čas na šest mesecev.
Nadomestna terapija pri bolnikih s rakom ščitnice se običajno izvaja za življenje. (UD-A).
Kemoterapija je zdravljenje malignih tumorjev raka, katerih cilj je uničenje ali upočasnjevanje rasti rakavih celic s posebnimi pripravami, citostatiko. Zdravljenje raka kemoterapije se sistematično pojavi v skladu z določeno shemo, ki je izbrana posamično. Praviloma, sheme tumorske kemoterapije so sestavljene iz več tečajev za prejemanje določenih kombinacij drog z zaupanjem med sprejemi, za obnovitev poškodovanih organizmov tkiv (UD-A).
Obstaja več vrst kemoterapije, ki se razlikujejo v namembnem namenu:
· Nadadujana kemoterapija tumorjev je predpisana za operacijo, da bi zmanjšali neuporabnega tumorja za izvajanje operacije, kot tudi za odkrivanje občutljivosti rakavih celic na droge za nadaljnje naloge po operaciji.
· Adjuvans kemoterapija je predpisana po kirurškem zdravljenju, da se prepreči metastaza in zmanjša tveganje za ponovitev.
· Zdravstvena kemoterapija je predpisana za zmanjšanje metastatskih tumorjev raka.
· Rak ščitnice se nanaša na kategorijo neoplazmov, na katere obstoječa protitumorska zdravila nimajo izrazitega terapevtskega učinka.
Indikacije za kemoterapijo (UD-A):
· Neznani (anaplastični) rak ščitnice
· Skupni proces diferencirane oblike raka ščitnice, neobčutljiv na hormonsko terapijo in radiodavnostjo;
· Neobvezno medullarski rak ščitnice.
Kontraindikacije za kemoterapijo:
Kontraindikacije za kemoterapijo lahko razdelimo na dve skupini: absolutni in relativni.
Absolutne kontraindikacije:
· Hypertermia\u003e 38 stopinj;
· Bolezen v fazi dekompenzacije (kardiovaskularni sistem, jetra, ledvični respiratorni sistem);
· Prisotnost akutnih nalezljivih bolezni;
· Duševne bolezni;
· Neučinkovitost te vrste zdravljenja, ki jo je potrdil eden ali več strokovnjakov;
· Težko stanje bolnika na lestvici Karnahsky 50% in manj.
· Nosečnost;
· Zdravilo telesa;
Pri izvajanju poliHimoterapije s rakom ščitnice, je mogoče uporabiti naslednje sheme in kombinacije kemoterapijskih proizvodov:
Sheme in kombinacije kemoterapije (UD-A):
· Doksorubicin 60 mg / m2 v / v enem dnevu;
· Cisplatin 40 mg / m2 1 dan;
· Doksorubicin 70 mg / m2 v / v enem dnevu;
· Bleomicin 15 mg / m2 1-5 dni;
· Vincristian 1.4 mg / m2 v 1, 8 dneh;
Po 3 tednih.
· Doksorubicin 60 mg / m2 v / v enem dnevu;
· Winkersina 1 mg / m2 v / v enem dnevu;
· Bleomicin 30 mg v / v / v ali na / m 1,8,15,22 dni;
Po 3 tednih.
· Vincristin 1,4 mg / m2;
· Doksorubicin 60 mg M2 V / v 1 dan;
· Ciklofosfamid 1000 mg / m2 V / v enem dnevu;
Po 3 tednih.
· Doksorubicin - 60 mg / m2 1 dan;
· Docetaxel 60 mg / m2 1 dan;
Po 3 tednih.
Ciljna terapija
Za radio -Odrefkitarni visoko diferencirani rak ščitnice iz skupine ciljnih pripravkov serapleniba 400 mg 2-krat na dan peroralno (DD-C) (UD-A):
· Skupna ščitnika (popolna tiroidetomija);
· Skupna lobetomija (enostranska lobeckomija);
· Hemitreaokektomija z resekcijo isthmusa (enostranska lobeckomija, ki prečka prenos);
· Cervikalna limfodisction (fascial - exchasion iz materničnih bezgavk.
Vrste materničnega limfodisije(UD-A):
· Radikalna maternična limfodisction (Operacija Kraila) - Odstranitev enega bloka bezgavk in vlakna vratu skupaj z mišično mišico, notranjo vrsto jugularne vene, dodatnim živcem, submandibularnim žlezom slinavke in spodnji polo .
· Spremenjena maternična limfodission - odstranitev bezgavk vseh 5 stopenj, medtem ko ohranja eno ali več naslednjih anatomskih formacij: dodatna živčna, komunalna mišica, notranja jugularna vena.
· Selektivna maternična limfodisction - Odstranitev bezgavkvovodskih vozlišč 1 ali več ravneh, medtem ko ohranja vse naslednje anatomske formacije: dodatni živci, komunalne mišice, notranje jugularne vene.
Indikacija za kirurško zdravljenje raka ščitnice:
· Morfološko preverjen rak ščitnice;
· V odsotnosti kontraindikacij za kirurško zdravljenje.
Kontraindikacija za kirurško zdravljenje raka ščitnice:
· Prisotnost bolnikov z znaki neuporabljivosti in hude sočasne patologije;
· Neznani rak ščitnice, ki se kot alternativa, se lahko predlaga zdravljenje sevanja;
· V prisotnosti metastatskih regionalnih bezgavk z infilrativno naravo, kalitev notranje jugularne vene, skupna karotidna arterija;
· Obsežna hematogena metastaza, razširjamo proces tumorja;
· Sinhrono obstoječi proces tumorja v ščitnični žlezi in pogost ne-oroebile tumorskega procesa druge lokalizacije, kot so pljučni rak, rak dojke;
· Kronične dekompenzirane in / ali akutne funkcionalne motnje dihal, kardiovaskularna, urinski sistem, prebavil trakt;
· Alergije na priprave, ki se uporabljajo s splošno anestezijo.
Kirurški intervencija, opravljena na ambulantnih pogojih:ne.
Kirurški poseg v stacionarnih razmerah:
Glasnost obratovanja (UD-A):
· Skupna tiroidektomija - s papilarnim in folikularnim rakom z razmnoževanjem tumorja T1-4N0M0, v vseh primerih z zdravilom Medullar, nediferencirano in rakom raka ploske celice;
· Skupna lobetomija, hemiteodeckcija z resekcijo ogljika - s solitarnim mikrokarcinom (T1AN0M0), ki se nahaja v frakciji ščitnice in ugodnih prognostičnih znakov (bolniki, mlajši od 45 let, žensk in v odsotnosti zgodovine sevanje na vratu);
· Selektivna, modificirana maternična limfodission (LD) - z enostranskimi ali večkratnimi razmipljivimi metastazami v bezgavskih vozliščih vratu z enim ali obema stranema;
· Radikalni maternični LD (EVRO DELOVANJE) - Z enim ali več omejenimi razmipljivimi metastazami z kalijo yrem Dunaj. in mišične mišice na eni strani ali na obeh straneh.
Zdravljenje ponavljanja raka ščitnice uporablja tudi kirurško zdravljenje.
Druge vrste zdravljenja:
Druge vrste zdravljenja, opravljene na ambulantni ravni: Radiacijska terapija, radio Poderates.
Druge vrste zdravljenja, opravljene na stacionarni ravni: Radiacijska terapija, Radio Poderates.
Zračna terapija - To je ena najučinkovitejših in iskanih metod zdravljenja.
Vrste radiacijskega zdravljenja:
· Oddaljena terapija za sevanje;
· 3D konformacijsko obsevanje;
· Zdravljenje z modulirano intenzivnostjo (IMRT).
Indikacije za radioterapijo (UD-A):
· Predoperativna terapija sevanja je prikazana pri odraslih bolnikih z nediferenciranim (anaplastičnim) in rakom raka, ki je zložen;
· Pospehoperativno obsevanje je primerno pri bolnikih z nediferenciranim rakom Medullar in ranljivih celic, če se sevalna terapija v predoperativnem obdobju ni bila izvedena, kirurško zdravljenje pa ni bilo dovolj.
Za zdravljenje sevanja Po radikalnem programu o primarni tumorski fokusiranju in metastazah v materničnih bezgavskih vozliščih je SOD 70 GR dobavljen, na nespremenjenih regionalnih bezgavskih vozliščih z visoko nadmorskimi tumorji SOD 50 GR.
Enkratni žariščni odmerki so odvisni od stopnje rasti tumorja in njegove stopnje diferenciacije. S počasi rastoče tumorje, rod 1,8 GR, z visoko nadmorsko rastočo - rod 2 GR x 5 frakcij na teden.
Kontraindikacije za sevalno terapijo:
Absolutne kontraindikacije:
· Psihična neustreznost bolnika;
· Računalna bolezen;
· Hypertermia\u003e 38 stopinj;
· Težko stanje bolnika na lestvici Karnovsky je 50% in manj (glej Dodatek 1).
Relativne kontraindikacije:
· Nosečnost;
· Bolezen v fazi dekompenzacije (kardiovaskularni sistem, jetra, ledvice);
· Septiza;
· Aktivna pljučna tuberkuloza;
· Razpad tumorja (grožnja krvavitve);
· Odporne patološke spremembe v kompoziciji krvi (anemijo, levkopenija, trombocitopenija);
· Cachexia;
· Prisotnost zgodovine predhodno izvedenega sevanja.
V primeru anaplatskega raka ščitnice, konkurenčno kemijsko zdravljenje doksorubicina 20mg / m2 v / vsak 1 dan, tedensko v 3 tednih, z radioterapijo je 1,6gr, 2-krat na dan 5 frakcije na teden, na SOD 46 GR. Trenutno, Ko uporabljate tehnologijo IMRT, vam omogoča, da se obsegamo na postelji glavne osredotočenosti na 70gr.
RadioDrereria.(UD-A):
Uporablja se po kirurškem zdravljenju, da bi uničili ostanke tkiva ščitnice (ablacijo), metastaze z jozo-zeilnim, ponovitvami in preostale karcina.
Obvezni pogoji za radioodterepijo: \\ t
· Popolna ali skoraj popolna kirurška odstranitev ščitnice in regionalnih metastaz;
· Preklic hormonske terapije za 3-4 tedne po operaciji;
· Raven TSH v krvi mora biti večja od 30 m / l;
· Vsebnost pred radijem.
Indikacije za radioodtesta:
RadioDadddiagnoza se izvede pri bolnikih s papilarnim in folikularnim rakom ščitnice v naslednjih primerih:
· Pred začetkom delovanja ločenih metastaz v pljučih, kosti, drugih organih in tkivih;
· Pri odraslih v starostni skupini do 50 let, z izjemo samotnega mikrokarcinoma (T1AN0M0);
Pri ljudeh, starejših od 50 let z dokazano ekstraktorirano distribucijo tumorjev karcinoma in več regionalnih metastaz (PT4; PN1).
Hormonski nadzor:
10-12 teden po tiroicaktomiji:
· Tg mora biti manjša od 0,1 m / l;
· T3 - v fizioloških vrednotah;
· T4 - nad normam;
· Tireoglobulin.
RadioDaddiagnoza se uporablja za rak RT2-4N0M0 300-400 MBQ RO OS I131 in nato po 24-48 urah, je scintigrafijo celotnega telesa proizvedena. Če metastaze, kopičenja I131, ni zaznana (M0), se radioodohidrat ne sme izvesti. RadioDterepijo je potrebno, ko rak RT2-4N1M1. Za odrasle je največja aktivnost zdravila 7,5 GBq i131, in za otroke 100 MBQ I131 na kg telesne mase.
Nadzor nad učinkovitostjo radioidata
Vsakih 6 mesecev so v splošnih kliničnih študijah, opredelitev TSH, T3, T4, tiroglobulina, kalcija, splošnega krvnega testa, ultrazvok vratu. Vsakih 24 mesecev poteka radiooddddiagnozo (300-400 MBQ I131) po predhodnem preklicu tiroksina v 4 tednih pljučne radiografije v dveh projekcijah.
Paliativna oskrba:
· Z izrazito bolečinskim sindromom se zdravljenje izvaja v skladu s priporočili Protokola «
Paliativna oskrba za bolnike s kroničnimi progresivnimi boleznimi v napačni fazi, ki jo spremljajo kronični bolečin sindroma, "je odobril zapisnik seje strokovne komisije za razvoj zdravstvenega razvoja Ministrstva za zdravje Kazahstana št. 23 od 12. decembra 2013.
· V prisotnosti krvavitve se zdravljenje izvaja v skladu s priporočili Protokola "paliativna oskrba za bolnike s kroničnimi progresivnimi boleznimi v napačni fazi, ki spremljajo krvavitve", ki jih je odobril zapisnik seje strokovne komisije za razvoj zdravja Mort RK št. 23 od 12. decembra 2013.
Druge vrste zdravljenja, opravljene na stopnji ambulante:ne.
Kazalniki učinkovitosti zdravljenja:
· "Odgovor tumorja" - regresija tumorja po zdravljenju;
· Brez ponavljajočega se preživetja (tri in pet let);
· "Kakovost življenja" vključuje, razen psihološkega, čustvenega in družbenega delovanja osebe, fizično stanje organizma bolnika.
Nadaljnje vzdrževanje:
Opazovanje razprševanja s sušenimi bolniki:
V prvem letu po zaključku zdravljenja - 1 čas vsake 3 mesece;
V drugem letu po zaključku zdravljenja - 1 čas vsakih 6 mesecev;
Od tretjega leta po zaključku zdravljenja - 1 na leto 3 leta.
Metode ankete:
· Palpacija lože ščitnice - z vsakim pregledom;
· Palpacija regionalnih bezgavk - z vsakim izpitom;
· Ultrazvok koče ščitnice in regionalne metastazne cone;
· Radiografska študija na prsih - enkrat na leto;
· Ultrazvočni pregled trebušnih organov - enkrat na 6 mesecev (s primarnimi in skupnimi in metastatskimi tumorjev).
· Tireoglobulin je specifičen zelo občutljiv oznaka ščitnic, pa tudi celice papilarne in folikularnega raka ščitnice. Določite tri mesece po operaciji, vsaka določena raven Thyreoglobulin je navedba za nadaljnjo raziskavo.
· TSH mora biti manjša od 0,1 m / l.
Priprave (aktivne snovi), ki se uporabljajo pri zdravljenju
Hospitalizacija
Indikacije za hospitalizacijo, ki označuje vrsto hospitalizacije:
Indikacije za nujno hospitalizacijo:
· Krvavitev iz tumorja;
· Velika stenoza.
Indikacije za načrtovano hospitalizacijo:
Prisotnost bolnika morfološko preverjenega raka ščitnice.
Preprečevanje
Preventivni ukrepi:
· Predhodno je začel obravnavati njegovo kontinuiteto, kompleksno naravo, upoštevanje individualnosti pacienta;
· Pacient se vrne na aktivno delo.
Informacije
Viri in literatura.
- Protokoli sestankov Strokovnega sveta RCRS MZSR RK, 2015
- Seznam referenc: 1. Tumorji glave in vratu, A.I. Parech.- M., 2000 2. TNM Klasifikacija malignih tumorjev, 6. izdaja, avtor: uredniki: L.H. Sobin, ch. Wittekind, 2002. 3. Tumorji glave in vratu: roke A.I. Parech. - 5. ed., Extra in Rekreacija. -M.: Praktična medicina, 2013. Štiri. Nov pristop Na klasifikacijo materničnega limfadenektomije // uspehe sodobna naravoslovna znanost, Movergoz S.V., Ibrahimov V.R. - 2009; 5. Ščitnični tumorji, M.Schlumberger, F. Pacini, R.Michael Tuttle: 6. Kemoterapija proti raku. Vodnik. R.t. Skila, Gootar-Media, Moskva, 2011. 7. Smernice za kemoterapijo tumorskih bolezni, N.I. Prevajalec, Moskva, 2011 8. Smernice za kemoterapijo tumorskih bolezni, N.I. Prevajalec, V.A. Gorbunova Moskva, 2015; 9. Bolezni žleze ščitnice, E.A. Vintina, St. Petersburg, 2001; 10. Endokrinologija. Urejeno z N. Lavino. Moskva. 1999; 11. Endokrinologija. Glasnost 1. Bolezni hipofize, ščitnice in nadledvične žleze. St. Petersburg. MISTET LIT., 2011.
Informacije
Seznam razvijalcev protokola s kvalificiranimi podatki: \\ t
1. Adilbaev Galym Bashenovich - Zdravstvene vede, profesor, RSP na PCW Kazahh Znanstveni raziskovalni inštitut za onkologijo in radiologijo ", vodja centra;
2. KYDYRBAYEVA GULZHAN ZHANUZAKOVNA - Kiddate of Medical Sciences, RGP na PCB "Kazahh Znanstveno-raziskovalni inštitut za onkologijo in radiologijo", raziskovalec.
3. Kaibarov Murat Encalovich - Kandidat MDICINKY znanosti, RGP na PVV "Kazahški znanstveni raziskovalni inštitut za onkologijo in radiologijo", zdravnik onkolog;
4. Shipulova Victoria Viktorovna - Kandidat medicinske vede RGP na PVV "Kazahh Znanstveni raziskovalni inštitut za onkologijo in radiologijo", raziskovalec Centra za vodje tumorjev in vratu;
5. TUMANOVA ASTEL KADYRBEKOVNA - Kandidat medicinskih znanosti, RSP na PCB "Kazahh Znanstveni raziskovalni inštitut za onkologijo in radiologijo", vodja oddelka za bolnišnico Kemoterapija --1.
6. SAVHATOVA AKMARAL EOPOIL - RGP na PKV "Kazahh Znanstveni raziskovalni inštitut za onkologijo in radiologijo", vodja oddelka za bolnišnico.
7. Makhishova AIDA Tururbekovna - RGP na PFV "Kazahh Znanstveni raziskovalni inštitut za onkologijo in radiologijo", Onkolog.
8. Tabarov ADLET Berikbolovich - Klinični farmakolog, RGP na PVV "Bolnišnica zdravstveni dom Upravljanje Urada Republike Kazahstan, "vodja oddelka za upravljanje inovacij.
Navedba za odsotnost navzkrižja interesov:
Pregledovalci:Kaidarov Bakyt Kasenovich - Doktor medicinskih znanosti, profesor, vodja oddelka za onkologijo, mamološko in sevalno terapijo, RGP "KAZAHH National Medical University, imenovan po s.D. Ashendiyarova. "
OPOMBA Pogoji pregleda protokola:revizija protokola 3 leta po objavi in \u200b\u200bod datuma začetka veljavnosti ali v prisotnost novih metod z ravnijo dokazov.
Priložene datoteke
Pozor!
- S samozdravljenjem lahko nanesite nepopravljivo škodo vašemu zdravju.
- Informacije, objavljene na spletnem mestu Medelement in v aplikacijah Medelement Mobile, "Lekar Pro", "Darige Pro", "Bolezni: Therapedist's Directory", ne more in ne bi smela nadomestiti s polnim delovnim časom zdravnika posvetovanja. Bodite prepričani, da se obrnete na zdravstvene ustanove v prisotnosti kakršnih koli bolezni ali moteče simptome.
- Izbira zdravil in njihovih odmerkov je treba navesti s strokovnjakom. Samo zdravnik lahko predpiše potrebno zdravilo in odmerek, ob upoštevanju bolezni in stanja bolnikovega telesa.
- Spletna stran Medelement in mobilne aplikacije "Medelement (Medlelement)", "Lekar Pro", "Dariger Pro", "Bolezni: imenik terapevta" so izključno informacijske in referenčne vire. Informacije, objavljene na tem spletnem mestu, se ne smejo uporabljati za nepooblaščene spremembe zdravnikovih receptov.
- Uvodnik Medelementa ni odgovoren za škodo na zdravje ali materialni škodi, ki izhaja iz uporabe tega spletnega mesta.
23464 0
Koda ICD-10
C73. Maligni neoplazmo ščitnice.
Epidemiologija
Rak ščitnice v letu 2005 v Ruski federaciji je bil prvič diagnosticiran z 8505 osebami, ki je 5,99 na 100 tisoč prebivalcev. V zadnjih 20 letih se je pojavnost raka te lokalizacije povečala za 2-krat, predvsem zaradi ljudi mlade in srednje starosti, ki večinoma razvijajo različne oblike tumorjev.Bolezen je veliko pogostejša pri ženskah (razmerje med ženskami in moškimi je 4: 1). 69,3% bolnikov s rakom ščitnice se nahaja med starostjo od 40 do 60 let.
V celotni strukturi onkološke obolevnosti je delež ščitnice majhna (2,2%), v starosti 20 do 29 let pa gre na eno od prvih mest.
Etiologija
Med etiološkimi dejavniki, ki vplivajo na razvoj malignih tumorjev ščitnice, je treba posebej dodeliti ionizirajoče sevanje.Tako je prišlo do moznosti obolevnosti, zlasti pri otrocih, po eksploziji atomske bombe na Japonskem in nesreči na Černobilu NPP; Znani so številni primeri razvoja tumorjev ščitnice v posameznikih, ki so obsevani v otroštvu o boleznih vilice in mandlji. Pojav ščitničnih tumorjev prispeva k pomanjkanju joda in pripadajočega hipotiroidizma in visoka stopnja Hipofiza TSG.
Dolga uporaba Thyareostatikov, zlasti tiamazol, lahko povzroči tudi razvoj tumorjev ščitnic. Funkcionalno-morfološko stanje ščitnice je pomembno: tumorji raka se pogosto pojavljajo v tem telesu ob ozadju Gootiterja, Adenoma, tiroiditisa. Za tumorje ščitnice, je značilna več primitivov, kombinacija s tumorji drugih organov (6,9 -23,8%).
Patogeneza
Pri oblikovanju tumorjev v tkiv tkiv ščitnice se pojavljajo številne kompleksne molekularne genetske motnje: aktivnost rastlinskega supresorja (P53) se spremeni, mutacije na oncogenu (MET) pa se aktivirajo, se povečajo proteoglikansko ekspresijo (CD44, MDM2).Razvrstitev
Mednarodna morfološka klasifikacija tumorjev ščitnice- Epitel tumorji:
- rak papirja;
- rak foliklarnega raka (vključno s tako imenovanim gürtle karcinom);
- rak Medullar;
- nediferencirani (anaplastični) rak:
- vernik;
- velikana obroka;
- Petty celica; - cELLECCC CELCE (Epidermoid) Rak.
- Neppelialne tumorje:
- fibrosarka;
- drugi.
- Mešani tumorji:
- karcinosarkomu;
- maligne hemangioendenoma;
- maligni limfom;
- teratom.
- Sekundarnih tumorjev.
- Nerazvrščeni tumorji.
Papillar rak - najpogostejši tumor ščitnice (65-75%); Razmerje med moškimi in ženskami je 1: 6, ljudje mlade dobe prevladujejo (povprečna starost 40,4 leta).
Potek bolezni je dolg, napoved je ugodna. Za ta obrazec je tumor značilen z več primitivi in \u200b\u200bvisoka pogostost regionalne metastaze (35-47%). Oddaljene metastaze so redke. Regionalna metastaza je lahko prva in celo samo klinična manifestacija Papilarni rak, pogosto so pred rastjo primarnega tumorja. Velikost tumorja se razlikuje od mikroskopske (sklerosing mikrokarcinom), da se zelo velika, ko tumor pokriva celotno žlezo.
V mikroskopskem pregledu je lahko struktura tumorja raznolika: tumor je sestavljen iz formacij bradavic, obdanih s kubičnim ali cilindričnim epitelijem; Skupaj s papilarnimi strukturami, folikularni in v nekaterih primerih so pogosto odkrita trdna celična polja; Pogosto najdejo psamomične zgodbe. Prisotnost v papilarnem tumoru folikularnih struktur ne vpliva klinični tok; Videz trdnih struktur s polimorfizmom celic in povečanje števila mitosov je neugoden znak, ki določa bolj maligni klinični potek tumorja.
V imunocitokemični študiji, v 92% primerov v papirnatih celicah karcinoma, je zaznana prisotnost tiroglobulina, kar kaže na ohranjanje visoke diferenciacije in funkcionalne dejavnosti.
Rak folikla Najdemo ga v 9.3-13,6% primerov, povprečna starost bolnikov je 46,6 let, razmerje med moškimi in ženskami je 1: 9. Dolgo, prognoza je ugodna. Za ta tumor, hematogena metastaza (pogosteje v pljučih in kosti), regionalne metastaze so redke.
V mikroskopskem pregledu, folikli, trabekularne strukture, kot tudi trdna polja; Papilarne strukture so odsotne. Tumor pogosto kliče v krvne žile.
Včasih se folikularni rak iz visoko diferenciranega folikularnega epitela imenuje "maligni adenoma", "metastatski tok", "Langyance,", zaradi česar je samo zmede, saj izraz "tok" pomeni pogosto benigno adenom.
Medullar rak (iz parapolnih C-celic) je 2,6-8,2% primerov, povprečna starost bolnikov je 46 let, razmerje med moškimi in ženskami - 1: 1.5. Ta tumor je bolj agresiven kot visoko diferenciran adenokarcinom. Medullar Rak je hormonsko aktiven tumor, je značilna visoka raven tiroulcitonina, ki je desetkrat višja od običajnega. Pri 24-35% bolnikov se ta bolezen pokaže driska, ki poteka po radikalnem odstranjevanju tumorjev. Za medularni rak je označena visoka pogostost regionalne metastaze (65-70%). Samo pri 50% bolnikov s prvim simptomom medularnega raka služi tumorsko vozlišče v ščitnici, pri preostalih bolnikih - metastatskih povečanih maternih limfnih vozlišč.
Mikroskopski pregled v tej obliki raka vam omogoča, da prepoznate polja in žarišča tumorskih celic, obdana z vlaknasto stropoma, ki vsebuje amorfno maso amiloida.
Razlikujejo občasno obliko medularnega raka in maine.
- V sindromu moških-2 je medularni rak ščitnice v kombinaciji z adrenalom peenoochromocimytoma in padajočim lesenim adenom (sindrom slaeple).
- Men-2b sindrom vključuje medularni rak ščitnice, peochromocimytoma, nevromet sluznice in nevrofibrumatoze črevesnega trakta. Za bolnike je značilna manfan podobna postavka.
Nediferenčni rak Klinično poteka zelo agresivno, napoved je neugodna. Bolniki, starejši od 50 let, je razmerje med moškimi in ženskami 1: 1. Regionalne metastaze se pojavljajo v 52,3% bolnikov - v 20,4%.
Metastaza. Najpogostejša lokalizacija oddaljenih metastaz je lahka (19,8%). Z rakom folikularne metastaze v tem organu se na papirju najde 22% bolnikov - v 8,2%, s papilarno-folikularno - v 17,6%, z Medullary - v 35,0%. Metastaze so lahko enkratne in večkratne.
Pogostost raka ščitnice metastaza v kosti je 5,9-13,6%. Metastaze, običajno osteolitični tip, se najpogosteje najdejo v ravnih kostih (lobanja, garecin, rebra, medenične kosti, hrbtenica); V središču razgradnje se pojavi kostni nabrekne, se prikaže komponenta za ekstrasalno. Za metastaze v hrbtenici je značilna za uničenje medvretenčni diski in oblikovanje ene same osredotočenosti uničenja sosednjih vretenc. Metastaze v kosti z rakom ščitnice lahko ostanejo rentgenski žarki od 1,5 meseca do 1 leta, \\ t zgodnje faze Lahko jih identificira scintigrafijo od 131 I ali 99m TCS.
International. klinična klasifikacija TNM. Odraža dimenzije primarnega tumorja (T), metastaze v regionalnih bezgavskih vozliščih (n) in prisotnost daljinskih metastaz (M).
T - Primarni tumor:
- T x - ni dovolj podatkov za oceno primarnega tumorja;
- T 0 - Primarni tumor ni zaznan;
- T 1 - tumor ne več kot 2 cm v največjem meritvi, ne pa izven ščitnice;
- T 2 - tumor od 2 do 4 cm v največji meritvi, ki ne presega ščitnice;
- T 3 je tumor več kot 4 cm v največji dimenziji, ki ne presega ščitnice, ali tumor katere koli velikosti z minimalno porazdelitvijo na tkanino, ki obdaja žleza (na primer, prsi v obliki mišic);
- T 4 je tumor, ki širi kapsulo ščitnice in kalijo okoliško tkivo ali kateri koli anaplastični tumor:
- T 4a - tumor, gem, nežne tkanine, grlo, sapnik, esophagus, vrnjen guttural živec;
- T 4B je tumor, ki kaznik prevertabulske fascije, mediastinalne posode ali okoliške karotidne arterije;
- T 4a * - anaplastični tumor katere koli velikosti v ščitnici;
- T 4B * - Anaplastični tumor vsake velikosti razmnoževanja za kapsulo ščitnice.
- N x ni dovolj podatkov za ocenjevanje regionalnih bezgavk;
- N 0 - Ni znakov metastatske lezije regionalnih bezgavk;
- N 1 - limfna vozlišča se preseneča z metastazo:
- n 1a - je presenečen z metastazami in parahartskimi vozlišči, vključno s predhodnim pogojem;
- n 1b - metastaze na strani lezije, na obeh straneh, od nasprotne strani in / ali v zgornjem mediju.
- X - ni dovolj podatkov za ocenjevanje oddaljenih metastaz;
- M 0 - Ni znakov oddaljenih metastaz;
- M 1 - opredeljene oddaljene metastaze.
Rak raka ščitnice Ugotovite, da upoštevamo starost bolnika, tumorskega razreda v sistemu TNM in njegov histološki tip.
Pri bolnikih, mlajših od 45 let, starih 45 let z rakom papirja in folikularja, se razlikujejo le 2 fazah bolezni:
- JAZ.: vsak t, kateri koli n, m 0;
- II.: Vsak t, kateri koli n, m 1
- JAZ.: T 1, n 0, m 0
- II.: T 2, n 0, m 0;
- Poročilo: T3, N 0, M 0 ali T1-3, N1A, M 0;
- Iva.: T 1-3, n 1b, m 0
- IVB.: T 4, vse n, m 0;
- IVC.: Vsak t, kateri koli n, m 1
- Iva.: T 4a, vse N, M 0;
- IVB.: T 4b, vse n, m 0;
- IVC.: Vsak t, kateri koli n, m 1
Klinična slika
V zgodnjih fazah raka so simptomi malo, niso izraženi in podobni kliničnim znakom benignih tumorjev.Kot se pojavi tumor klinični znakiki vam omogoča, da sumite njen maligni značaj.
Ti simptomi lahko razdelimo na 3 skupine:
1) Povezano z razvojem tumorja v ščitnici
- hitro rast vozlišča;
- gosta ali neenakomerna doslednost;
- jar vozlišča;
- omejitev mobilnosti ščitnice;
- sprememba glasovanja (stiskanje in paraliza vračilnega živca);
- težave z dihanjem in požiranjem (stiskanje trachea);
- Širitev žil na sprednji površini prsi (stiskanje ali kalitev mediastinalnih žil);
- povečanje, tesnjenje in omejevanje mobilnosti regionalnih bezgavk (paratraheal, sprednjega vrtenja vozlišč - tako imenovanih vozlišč vročega vezja; manj pogosto - lateralnih materničnih vozlišč, to je bezgavke vozlišč stranskega trikotnika vratu, Regija Jocess, rezervirana Mediastinum);
- datastazna (hematogena) metastaza:
- metastaze v pljučih (X-ray slikarstvo "MotSP Coin": več okrogle sence v spodnjem delu pljuč, včasih spominja na tuberkulozo pljuč);
- metastaze v kosti (osteolatic fokusi v kosti medenice, lobanja, hrbtenice, prsnega koša, ribs);
- Metastaze v drugih organih - Pleura, jetrih, možganih, ledvicah (manj pogosti).
Maligni tumor ščitnice je bolezen, ki se pojavi z nenormalno rastjo celic znotraj žleze. Ščitnična žleza se nahaja na sprednji strani vratu in ima obliko metulja. Proizvaja hormone, ki urejajo porabo energije, zagotavljajo vitalno življenje normalnega organizma.
Rak ščitnice je eden od nizko dolgotrajnih vrst raka. Napoved žrtev v večini primerov je ugodna, saj se ta vrsta raka običajno razkrije v zgodnjih fazah in je dobro zdravljiva. Zdravilni rak ščitnice se lahko ponovno zaskoči vsaj po zdravljenju.
Papilar (približno 76%).
Folikular (približno 14%).
Medullar (približno 5-6%).
Vrste raka ščitnice:
Papilar (približno 76%).
Folikular (približno 14%).
Medullar (približno 5-6%).
Neznani rak in anaplastičen rak (približno 3,5-4%).
Manj pogosto izpolnjuje Sarkom, limfom, fibrosarkomo, epidermoidni rak, metastatski rak, ki predstavlja 1-2% vseh malignih neoplazmov ščitnice.
Papillar rak ščitnice. Papillar rak ščitnice žleze najdemo v obeh otrocih (manj pogosto) in pri odraslih, ki dosega vrhunec v starosti 30-40 let. Papillar rak ščitnice je zaznan, ko skeniranje kot gosto, enojno "hladno" vozlišče. Skoraj v 30% primerov v papilarnem raku so metastaze. Pri otrocih (pred puberteto) se papillar rak ščitnice ščitnice nadaljuje bolj agresivno v primerjavi z odraslimi, pogosto obstajajo metastaze v materničnih bezgavskih vozliščih in pljučih.
Rak folikularnega ščitnika.
Pojavi se pri odraslih, pogosteje starih 50-60 let. Značilna počasna rast. Pretok raka folikularnega raka je bolj agresiven kot papilarna, pogosto daje metastaze v bezgavke v vratu, manj pogosto - daljinske metastaze v kosti, lahkih in drugih organih.
Medullar rak ščitnice.
Ta vrsta raka lahko spremlja izbrisana klinična slika sindroma Cushing Inycona, "TODE", rdečina obraza, driska. Zdravilo Medullar Rak za tok je bolj agresiven v primerjavi s papilarnim in folikularnim, daje metastaze na bližnje bezgavke in se lahko razširijo na sapnika in mišice. Metastaze v pljučih in različne so relativno redko redko. notranji organi.
Anaplastični rak ščitnice.
Ta rak je tumor, ki sestoji iz tako imenovanih celičnih celic karcinosark in epidermoidni rak. Običajno tak tumor pred Nodal GOITER, ki je bil opažen že več let. Bolezen razvija v obrazih starejših, ko se ščitnična žleza začne hitro povečati, kar vodi do kršitev funkcije mediastinalnih organov (zadušitev, težave pri požiranju, disfonija). Tumor hitro raste, škropi v bližnjih strukturah.
Metastaze so manj pogoste maligni tumor v ščitnici. Takšni tumorji vključujejo melanoma, rak dojke, želodec, pljuča, trebušne slinavke, črevesje, kot tudi limfom.
Preberi več.
27842 0
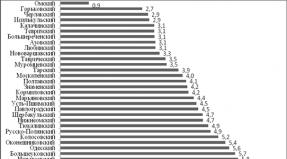
Vozni in multi-nos toksični goldi
Približno 10-15% vozlišč vozlišč, ki so znašale strupene goblice. Vendar pa bodo subklinične oblike tirotoksikoze verjetno pogostejše. Vse zgoraj omenjeno vozlišče euthyroid ZOB velja tudi za toksične nodalne oblike z razliko samo, da je bolezen zapletena s tirotoksikozo.Thayareotoksikoza je sindrom, ki temelji na hiperprodukciji in odpornem dolgotrajnem povečanju ravni ščitničnih hormonov (T3 in T 4) v krvi, ki vodi do izrazite presnovne motnje v telesu.
Etiologija in patogeneza
Thayareotoksikoza v oblikah vozlišča GOITER je posledica funkcionalne avtonomije ščitnice, to je neodvisno od vpliva TSH z zajem joda in izdelkov iz tiroksina.Klinična slika
Tireotoksikoza se ne klinično ne kaže takoj. Dolgo časa se obdobje nadomestila nadaljuje - raven TSH in T 4 ostanejo v normah norm. Vendar pa je s scintigrafijo v ščitnični žlezi, je precej zgodaj, je mogoče razkriti področja presežne absorpcije radiofarmakološke priprave na ozadju še vedno običajnega ujetja okoliškega tkiva. Ker se stopnja avtonomije poveča, se zaseg joda zmanjša za okoliško tkivo, zatiranje izločanja TTG in razvoj subklinične tirotoksikoze (zmanjšano TSH z normalno T 4). Kasneje, kot posledica dekompenzacije, se razvije izrazita tirototoksikoza. V krvi je visoka raven T 4 z nizko vsebnostjo TSH. S scintigrafijo, okoliške "vroče" območja tkivo ščitnice je popolnoma blokirano in ne kopiči radiofarmakološkega zdravila.Tirotoksikoza je narejena za razlikovanje z resnostjo:
subclined. (Easy Trenutni) - Klinična slika ocen, vendar pogostost srčnih okrajšav (srčni utrip) doseže 80-100 na minuto, lahko razkrijete šibko tresenje rok in psiho-emocionalne labilnosti; Diagnoza se določi predvsem na podlagi podatkov hormonske raziskave - raven TST se zmanjša na normalnih ravneh T 3 in T 4;
manifesti. (srednja resnost) - Razporejena klinična slika tirotoksikoze: CSS doseže 100-120 na minuto, se poveča tlak impulza, izrazit tresenje rok in izguba teže je opazno na 20% začetne mase telesa; Raven TSTG se zmanjša, dokler se ne povečajo popolna supresija, raven T3 in T 4;
zapleteno (težko) - CSS presega 120 na minuto, označen z visokim impulznim tlakom, Čiščenje aritmije, srčno popuščanje, tirogena nadledvična insuficienca in distrofične spremembe v parenhimskih organih, telesna teža se močno zmanjša do kaske; TSH ni določen, raven T3 in T 4 sta zelo visoka.
Strupena ščitnična adenoma.
Kode na ICD-10E05.1. Tirotoksikoza s toksičnim kupcem eno-meloy.
Nodalni toksični goldi je izoliran v ločeno nosološko enoto - toksični adenom ščitnice (bolezen plalanča).
Diagnostika
Diagnoza temelji na klinična slika tirotoksikoza v kombinaciji z ustreznimi hormonskimi premikami, palpacijami in ultrazvočnim podatkom (samotno nodalno izobraževanje) in rezultati radionuklide študije, v kateri se "vroče" vozlišče določi v ozadju blokiranega tsside tkanine. Ne smemo pozabiti, da tirototoksikoza ne izključuje prisotnosti malignega tumorja, zato z osumljenim karcinom je prikazana izvedba kartice.Primer formulacije diagnoze
Nodalno strupeno GOITER II Stopnja, tirotoksikoza zmerne resnosti. Diagnoza mora nujno odražati resnost tirotoksikoze.Zdravljenje
Zdravljenje strupenega adena je samo kirurško. Izvedite operacijo v količini hemitioticitektomije z obvezno predoperativno pripravo tiaretacije (tiamazola), da bi dosegli evterhoid stanje. Obseg in trajanje tirotoksikoze je odvisno od resnosti tirototoksikoze. Po operaciji je funkcija ekstraktorskega tkiva popolnoma obnovljena. Kljub temu, po nadaljnjem znižanju obsega tkiva ščitnice, hipotiroidizem se pogosto razvija, potreba po nadomestnem hormonske terapije se pojavi.Po operaciji je potreben dolgoročni nadzor pri endokrinologu in nadzoru hormonskega profila. V prisotnosti resnih kontraindikacij za operacijo, radioodterepijo ali Glover adenoma 96% se lahko uporabijo etilni alkohol. Vendar pa te metode niso namenjene in imajo omejeno uporabo. Po zdravljenju radioaktivni jokom. Poleg tega se ta metoda razvije težak hipotiroidizem. Skleroterapija z etanolom je učinkovita le z majhnim adenom.
Toksični goldi z več nosom
Koda ICD-10E05.2. Tirotoksikoza s toksičnim večbarvnim golšo.
Diagnostika
Tudi, kot v vozliški toksični ZOB, diagnoza temelji na kliničnem vzorcu tirotoksikoze v kombinaciji z ustrezno spremembo hormonskega ozadja, palpacijskih podatkov, ultrazvok (formacije več vozlišč) in rezultate radionuklide skeniranja, v kateri večkrat " Vroče "in ščitninska žleza določata" tople "žarišča. Diagnoza mora odražati tudi resnost tirotoksikoze. V nekaterih primerih, če obstaja sumk raka, je prikazan zavihek NODAL tvorb.Zdravljenje
Prikazana je delovanje v obsegu vmesnega resekcije ščitnice. Priprava za delovanje in pooperativno vzdrževanje so enaka kot v toksičnem ademou ščitnice. V prisotnosti kontraindikacij za delovanje je terapija možna z radioaktivnim jodom.Razpršeno nestrupeno (euticoid) goldi
Koda ICD-10E01.0. Razpršeno (endemično) GOITER, povezan z pomanjkanjem joda.
Vizualna in palpatorska ocena velikosti ščitnice ne omogoča vedno objektivno, da se določi velikost GOITRA. Zato je treba ultrazvok uporabiti za diagnosticiranje razpršenega netoksičnega golšo. Obseg delnic se izračuna s formulo:
V \u003d AXBXCXO, 52,
kjer je a dolžina;
Debelina;
C - širina režnja;
0,52 - Korekcijski koeficient na elipsoidni obliki delnice.
Običajna zmogljivost ščitnice za ženske ne presega 18 ml, in za moške - 25 ml. Operativno zdravljenje je prikazano le v prisotnosti stiskalnega sindroma. V drugih primerih so predpisane zdravila joda.
Cista ščitnika
Cist ščitnice se lahko ogledate kot varianta koloidata. Klinično cista se kaže kot vozliški gol, vendar ga je treba razlikovati od voznega golšo s cistovation. Diagnoza je potrjena z ultrazvokom: cista izgleda kot anohogena tvorba zaokrožene oblike, z debelejšimi konturami, ki daje učinek hrbtnega povečanja ultrazvoka. Majhne ciste ne zagotavljajo negativni vpliv Zdravljenja bolnika in ne zahtevajo zdravljenja. Potrebno je le ponavljajoč ultrazvok. Z velikimi velikosti ciste ali rasti, prej odkrita cista kaže punkcijo pod nadzorom ultrazvoka, aspiracije vsebine in skleroterapije z etilnim alkoholom. Močno obstoječe ciste z debelimi stenskimi stenami in velikimi večkomernimi cisti po skleroterapiji se pogosto ponovijo - v tem primeru, v nevarnosti razvoja stiskalnega sindroma, je potrebna operativna obdelava. Operacija se izvaja na enak način kot z ničelnim zobom. Posebna pozornost si prizadeva ciste z rastjo tkanine na eni od stene, ki je dobro opazna, ko ultrazvok. Da bi izključili karcinom s cistovati, je prikazana punkcija trdnega segmenta cističnega izobraževanja.Folikularni adenoma.
Koda ICD-10D34. Benintna ščitnična neoptična žleza.
Folikularni adenoma je benigni tumor ščitnice. Klinično se je skoraj nerazpoznava od vozliškega eutiroida, diagnoza pa temelji na ultrazvoku in zavihku. Ko se najde ultrazvok, iso-ali hipogena tvorba z jasnimi konturami. Vendar pa je citološko folikularni adenom težko razlikovati od visoko diferenciranega folikularnega raka, zato je diagnoza izdelana v verjetnostni obliki: "folikularni tumor, verjetno adenoma" ali "folikularni tumor verjetno rak". Poleg tega lahko folikularni adenoma rešeni, tako da je operacija vedno prikazana pri vzpostavljanju takšne diagnoze. Najmanjši obseg operativnega posredovanja je hemiTreodeljek. Po operaciji prikazuje nadomestno hormonsko terapijo.
A.M. Slutko, V.I. Semikov.