ICD parlamentaarse nääre haigus 10. Põletik, mis on põhjustatud nakkusohtlike ainete või lähisugulaste toiteallikaga põhjustatud põletikule: haiguse ravi sümptomid ja tunnused. Millised ained toovad kaasa katastroofi
Rcrz (vabariikliku tervishoiu keskus MD RK)
Versioon: kliinilised protokollid Mor RK - 2015
Pahaloomulised kasvajad teiste ja täpsustamata suur süljenäärmete (C08), pahaloomuline kasvaja süljenäärme (C07)
Onkoloogia
Üldine informatsioon
Lühike kirjeldus
Soovitatav
Ekspertnõukogu
RGP PFV "vabariiklaste keskuses
Tervisearendus »
terviseministeerium
ja sotsiaalne areng
Kasahstani Vabariik
Alates 30. oktoobrist 2015
Protokolli nr 14.
ZNO süljäär- pahaloomuline kasvaja, mis mõjutab sülje nääre kude, mis asub paroolis, submandibulaarides, ligikaudu piirkondades ja suuõõnes. Inimese kehas on kaks süljenäärmete rühma: parool, submandibulaarne ja sulard. Esimene asuvad igas põses ühes tasandil kõrvadega, nad sülje nad eraldavad purh õõnsus Põskede sees on ülemise lõualuude taseme tasandil. Teise rühma näärmed paigutatakse suuõõne põhja alla, sülje langeb subblabit ruumi.
Etioloogilised tegurid kuni käesoleva ülejäänud mitte selgitatud. Inimesed on igas vanuses haiged, olenemata soost. Terapeutilise taktika valiku peamine tegur teenindab kasvaja morfoloogilist struktuuri. Pahaloomuliste neoplasmetega kasutatakse valdavalt kombineeritud ravimeetodit. (Ud - A).
Protokolli nimi:Põnenäärmete pahaloomulised kasvavad neoplamid
Protokolli kood:
ICB -10 kood:
C 07 pahaloomulise kasvaja parool sülje nääre;
08 pahaloomulise kasvajaga teiste ja täpsustamata suur sülje näärmed.
Kliinilises kaitses kasutatud lühendid:
|
Alt.alaninotransferaas ASTaspartataminotransferaas Achtvaktiveeritud osaline tromboplastiini aeg v / B.intravenoosselt v / M.intramuskulaarne HivaIDSi viirus G.hall IFAseotud immunosorbent testi Elfüksused ZHKT.seedetrakti Znopahaloomuline kasvaja Igs.tõeline hääl kobar IFAseotud immunosorbent testi Kt.cT-skaneerimine Lt.kiirgusravi N.rahvusvaheline normaliseeritud suhtumine Mrimagnetresonantstomograafia TammeÜldine vereanalüüs OamÜldine uriini analüüs pcsubkutaanne Lindprotombia indeks Paatimapositron-emissioonitomograafia KohtÜhekordne fookuskaugus Sppvärskelt külmutatud plasma Soodatäielik fookuskaugus SCS.kardiovaskulaarse süsteemi Utdultraheli Doppler Ultraheliultraheli protseduur EKGelektrokardiogramm Ehocheechokardiograafia per OS-i kohta.suukaudselt TNM.Kasvaja Nodulus METASTASIS - rahvusvaheline klassifikatsioon Pahaloomuliste neoplasmi etapid |
Protokolli läbivaatamise kuupäev:2015 aasta.
Protokolli kasutajad:onkoloogid, Maxillofacial kirurgid, Otorhinolarüngoloogid, üldarstid, hädaabi arstid ja hädaabihooldus.
Hindamine antud soovituste tõendite aste kohta.
Tõendite taseme ulatus:
| AGA | Kvaliteetne metaanalüüs, süstemaatiline ülevaade RCA-st või suurest RCC-dest, millel on väga väike tõenäosus (++) süstemaatiline viga, mille tulemusi saab jagada vastavale elanikkonnale. |
| Sisse | Kvaliteetne (++) Süstemaatiline ülevaade kohordi või uuringute juhtumiskontrolli või kvaliteetse (++) kohordi või uuringute juhtumite juhtimisega, millel on väga väike risk süstemaatilise vea või RCK-ga, mis ei ole kõrge (+) süstemaatilise vea riskiga, \\ t Tulemused, mille tulemused on võimalik jagada asjakohase elanikkonna. |
| Alates |
Kohordi või uuringu juhtumi seire- või kontrollitud uuring ilma randomiseerimata madala riskiga süstemaatilise veaga (+) risk. Tulemused, mille tulemused on jagatud sobivale elanikkonnale või kivi väga madala või madala riskiga süstemaatilise veaga (++ või +), mille tulemusi ei saa otseselt jaotada vastava elanikkonna. |
| D. | Kirjeldus mitmete juhtumite või kontrollimatu uuringu või ekspertide arvamuse. |
| GPP. | Parim farmaatsiapraktika. |
Klassifitseerimine
Salvaarnäärmete kasvajate klassifikatsioon. (Ud - A).
Süsteemi klassifikatsioonTNM.:
T - Esmane kasvaja:
· TX - mitte piisavalt andmeid primaarse kasvaja hindamiseks;
· Et - primaarne kasvaja ei ole määratud;
· T1 - kasvaja kuni 2 cm suurima mõõtmiseta ilma jaotumiseta kaugemale näärme piire;
· T2 - kasvaja kuni 4 cm suurim mõõtmine ilma jaotumiseta kaugemale nääre piiridest;
· T3 on tuumor, mis jaotub parenhüümi ilma närvi VII kahjustusteta ja / või 4-6 cm-ni suurema mõõtmiseta;
· T4-kasvaja rohkem kui 6 cm suurima mõõtmise koos jaotus Parenhyma, luu alalõug, väline kuulmispass ja / või VII-närvi kahjustustega;
· T4b Kas kasvaja kehtib kolju aluse alusele, staapusse ruumi, sisemise unearteri.
N -piirkondlik lümfisõlmed (Ühine pea- ja kaelakasvajate jaoks):
· NX - mitte piisavalt andmeid piirkondlike lümfisõlmede seisundi hindamiseks;
· N0 - Piirkondlike lümfisõlmede metastaatilise kahjustusteta mingeid märke;
· N1 - metastaasid ühes lümfisõlmes kahjustuse küljel kuni 3 cm ja vähem suurima mõõtmise;
· N2 - metastaasid ühes või mitmes lümfisõlmedes kahjustuse küljel 6 cm-ni suurema mõõtmise või metastaasiga kaela lümfisõlmedes mõlemal küljel või vastasküljelt 6 cm suurima mõõtmiseni;
· N2a - metastaase ühes lümfisõlmes kahjustuse küljel kuni 6 cm suurima mõõtmega;
· N2B - metastaasid mitmetes lümfisõlmedes kahjustuse küljel 6 cm suurima mõõtmega;
· N2C - metastaase lümfisõlmedes mõlemal küljel või vastasküljelt 6 cm-ni suurima mõõtmiseni;
· N3 - METASTASIS lümfisõlmes rohkem kui 6 cm suurim mõõtmine.
M -kaug-metastaas.
MX - mitte piisavalt andmeid kaugmetastaaside määramiseks;
M0 - puuduvad märgid kaugete metastaaside;
M1 - On kauged metastaasid.
pTNM patoloogiline klassifikatsioon
RT, PN-i ja PM-kategooriate määratluse nõuded vastavad T, N ja M. kategooria määratluse nõuetele.
Histopatoloogiline diferentseerimine.
Pahaloomulise kasvaja aste (g) kartsinoom:
GX - diferentseerumise astet ei saa paigaldada;
G1 on suur diferentseerumise tase;
G2 on mõõdukas diferentseerumise tase;
G3 - diferentseerumise madal aste;
G4 - diferentseerumata kartsinoom.
Mõnede süljäärmete kasvajate puhul, mida ülalmainitud gradatsioonisüsteem ei ole kohaldatav, kasutage sõltumatuid süsteeme pahaloomuliste kasvajate määramiseks.
Adenotsüstiaalse vähi pahaloomulise kasvaja (g) aste:
G1 on kasvaja peamiselt torukujuline struktuur, ilma tahke komponendita;
G2 on kasvaja valdavalt critridge struktuur, tahke komponendi kuni 30%;
G3 on tahke komponent kasvaja üle 30%.
Histoloogiline klassifikatsioon.
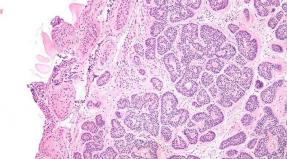
Kõige sagedasemad morfoloogilised süljenäärmete pahaloomuliste kasvajate morfoloogilised vormid on: mukopidermoidi vähk, happerakkude vähk, adenoküstiline vähk ja mittespetsiifiline adenokartsinoom.
Salvaarnäärmete kasvajate histoloogilise klassifikatsiooni järgmine histoloogiline klassifikatsioon (WHO, 2005) on soovitatavad (Limphomas ja Sarcoma ei kuulu):Pahaloomulised epiteeli kasvajad:
· Azinelic vähk (madala kvaliteediga kasvaja);
· Adenokistaalne vähk (pahaloomulise kasvaja aste määrab tahke komponendi arv);
· Mittespetsiifiline adenokartsinoom (madal, vahepealne ja kõrge pahaloomuline kasvaja);
· Basaalrakku adenokartsinoom (madal pahaloomuline kasvaja);
· Kartsinoomi ex-pleomorfne adenom;
· Madala pahaloomulise kasvaja aste;
· Kõrge pahaloomulise kasvaja tase;
· Invasiivne;
· Invasiivsed (intrakapslar);
· Metastaasiv pleomorfne adenom;
· Mukopeidermoidi vähk (madal, vahepealne ja kõrge pahaloomuline kasvaja);
· Polümorfse adenokartsinoom madala pahaloomulise kasvaja (madal pahaloomuline kasvaja);
· Epiteeli ja müoepiteeli kartsinoomi;
· Silent kartsinoom (kõrge pahaloomulise kasvaja aste);
· Poppides tsüstadekartsinoomi;
· Tsüstadekartsinoom;
· Cryburiforgi tsstadekartsinoom madala pahaloomulise kasvaja tasemega;
· Süljenäärmete kanalite vähk (kõrge pahaloomulise kasvaja suur aste);
· Onkotsüütide kartsinoom;
· Muusika adenokartsinoom;
· Mittespetsiifiline kerge kartsinoom;
· Myoepiteeli kartsinoom (madal või suur pahaloomuline);
· Silent lümfadenokartsinoom;
· Spencury vähk (madal, vahepealne ja kõrge pahaloomulise kasvaja);
· Suur rakkude vähk (kõrge kvaliteediga kasvaja);
· Fleetellulaarne vähk (kõrge kvaliteediga kasvaja);
· Kartsinosarkom (metaplastiline vähk);
· Lümfoepiteeli vähk;
· Undfferentsieeritud vähk;
· Sialoblastoom.
Tabel 1. süljenäärmete vähi etappides rühmitamine.
| EtappI. | T1. | N0. | M0. |
| EtappII. | T2. | N0. | M0. |
| EtappIII |
T3. T1. T2. T3. |
N0. N1. N1. N1. |
M0. M0. M0. M0. |
| EtappIVAGA |
T1. T2. T3. T4a. T4b |
N2. N2. N2. N2. (N0, N1) |
M0. M0. M0. M0. M0. |
| EtappIVSisse | T4b | mis tahes N3. | M0. |
| EtappIVAlates | iga T. | mis tahes n. | M1. |
Diagnostika
Põhitegevuse ja täiendavate diagnostiliste meetmete loetelu:
Peamised (kohustuslikud) ambulatoorse tasemega läbi viidud diagnostikavaatlused:
· Koguge kaebusi ja anamneesit;
· Üldine füüsiline läbivaatus;
· Kaela süljennäärme ja lümfisõlme ultraheli;
· Tonfigue aspiratsiooni biopsia kasvajalt;
· tsütoloogiline uuring;
· Histoloogiline uuring.
Täiendavad diagnostilised uuringud, mis viiakse läbi ambulatoorse tasemega:
· PET + CT;
Uuringu minimaalne loetelu, mis tuleb läbi viia kavandatud haiglaravi suunas: vastavalt haigla siseturule, võttes arvesse volitatud asutuse praegust korda tervise valdkonnas.
Peamised (kohustuslikud) diagnostilised uuringud statsionaarses tasemel (hädaolukorras hospitaliseerimine, diagnostilised uuringud viiakse läbi ambulatoorselt):
· Oak;
· OAM;
· Biokeemiline vereanalüüs (kogu valk, uurea, kreatiniin, glükoos, ALOSA, ASAT, üldine bilirubiin);
· Kogulogramm (pH, protrombiini aeg, mna, fibrinogeen, abtv, trombiini aeg, etanooli test, trombotest);
· ABO standardse seerumi vereliigi määramine;
· Verevarude määramine;
· EKG uuring;
· Radiography rinnaelundites kahes prognoosides.
Täiendavad diagnostilised uuringud, mis viiakse läbi statsionaarse taseme juures (hädaolukorras haiglaravi jaoks, on ambulatoorse tasemega inkrediteerinud diagnostilised uuringud)
· KT kaela (protsessi levimus);
· MRI (protsessi levimus);
· CT rinnaelunditega kontrastse (kui on metastaaside kopsudes);
· Kaela suurenenud lümfisõlmede pidev aspiratsiooni biopsia (kui lümfisõlmede suurenenud);
· UZI ORGANID kõhuõõne ja retropertoneaalse ruumi (kõrvaldada patoloogia kõhuõõnde elundite ja retroperitoneaalse ruumi);
· ECHOCG (70-aastased ja vanemad patsiendid);
· UDG (vaskulaarsete kahjustustega).
Hädaolukorra etapis läbiviidud diagnostilised meetmed:
· Ei toimunud.
Diagnostikakriteeriumid diagnoosimiseks:
Kaebused ja ajalugu.
· Üksiku piiratud nihkega kasvaja juuresolekul süljennäärme paksus;
· Suurendada emakakaela, pressitud, sublukrooge, submandibulaarse, lõua lümfisõlmede;
· Näonärvi kahjustused (osaline ja / või täielik paraes);
· Valu sündroom;
· Kiire kasvaja kasv;
· Georce kasvaja nahas, suuõõnes ja rotoglot (vallandamisprotsessides).
Füüsilised eksamid:
· Palpatori uurimine suurte süljenäärmete (kasvaja järjepidevus ja valulikkus, selle suurus ja nihkumine, piiride selguse selguse, pinna olemus, suhtumine ümbritsevatesse kudedesse (nahk, limaskesta, kõrvalamu, marsshide protsess , madalam lõualuu, kõri);
· Mimic lihaste funktsiooni visuaalne hindamine, näo konfiguratsioon (näo närvi nägu);
· Kaela lümfisõlmede palparatiivne uurimine mõlemal poolel (emakakaela, substribulaarsete, surutud, alamklavia piirkondade, kliiniliselt mitte kindlaksmääratud metastaaside esinemine lümfisõlmedesse - kaela ultraheliga);
· OrofingaSoskoopia (suukaudse õõnsuse ja neelu kontrollimisel määrake suu avamise aste, on olemas suukaudne ja neelu õõnsus).
Laboratoorsed uuringud:
· Tsütoloogiline uuring (raku suuruse suurenemine hiiglaslikule, rakusiseste elementide kuju ja arvu muutustele, kerneli suuruse suurenemisele, selle kontuuride suuruse suurenemisele, tuuma ja teiste rakkude elementide erineva taseme astmele; tuuma arvu ja kuju muutmine;
· Histoloogiline uuring (suured hulknurktoonilised või sümbutud rakud hästi väljendunud tsütoplasmaga, ümarate nukleiinidega, paiknevad mitoooside olemasoluga rakud rakkude ja kanade kujul koos keratiini moodustumisega või ilma, kasvajakehade olemasolu , lümfotsüütilise plasmotsüütide infiltratsiooni, mitootrirakkude aktiivsuse raskusaste).
Tööriistad:
· Salvaarse nääre ultraheli (määrata näärme ja kasvaja struktuurid, tsüstiliste õõnsuste olemasolu, kasvaja suurus ja lokaliseerimine (pind, sügav));
· Ultraheli emakakaela, submandibular, pressitud, alamklavia lümfisõlmede (suurenenud lümfisõlmede olemasolu, struktuuri, e -rogeensuse, suuruste);
· CT kaela (määras kasvaja peal, selle suhted ümbritsevate konstruktsioonidega, selle lokaliseerimise ja levimusega FOSSA rekordist, kolju aluse ja kasvaja suhe peamistele laevadele kolju alusesse);
· Kaela MRI (määrab kasvaja ülaosa, selle suhted ümbritsevate struktuuridega, selle lokaliseerimise ja levimusega YAM-i lahustuvuses, kolju aluse ja kasvaja suhe peamistele laevadele kolju);
· Toon-mängu aspiratsiooni biopsia kasvajalt (võimaldab määrata kasvaja ja kasvaja protsesside, healoomulise ja pahaloomulise iseloomu kasvaja, primaarsete ja sekundaarsete (metastaatiliste) kahjustuste sülje näärmete diferentseerida epiteeli ja mitte-epitiraadi kasvajad, lümfoprolifiraatide haigused);
· Kaela suurenenud lümfisõlmede pidev aspiratsiooni biopsia (võimaldab määrata lümfootiliste sõlmede metastaatilise kahjustuse).
Näidustused spetsialistide konsulteerimiseks:
· Konsulteerimine kardioloogiga (50-aastased ja vanemad patsiendid, samuti alla 50-aastased patsiendid SCC-ga samaaegse patoloogia juuresolekul);
· Neuropatoloogiga konsulteerimine (vaskulaarsusega aju rikkumised, sealhulgas löögid, peavigastused ja selgroog, epilepsia, müasthenia, neuroinfektsioonhaigused ja igasuguse teadvuse kadumise juhtumid);
· Konsulteerimine gastroenteroloogi (samaaegse patoloogia juuresolekul seedetrakti elundite ajaloos);
· Neurokirurgeoni konsulteerimine (aju metastaaside, selgroo korral);
· Arutelu rindkere kirurg (metastaaside juuresolekul kopsudes);
· Endokrinoloogiga konsulteerimine (endokriinsete kehade samaaegse patoloogia juuresolekul).
Diferentsiaaldiagnoos
D. iperfrenial diagnoos.
Tabel 1. Diferentsiaaldiagnoos.
Ravi välismaal
Ravida ravi Korea, Iisrael, Saksamaa, USA
Hangi nõu tervisekontrolli kohta
Ravi
Ravi kohtleb:
· Kasvaja fookuse ja metastaaside kõrvaldamine;
· Saavutada täielik või osaline regressioon, kasvaja protsessi stabiliseerimine.
Ravi taktika
Ravi üldpõhimõtted.
Kirurgiline kasvaja eemaldamine on süljenäärmete pahaloomuliste kasvajate radikaalse ravi juhtiv komponent.
I -II etapis madala kvaliteediga kasvajate (madala kvaliteediga mukopidermoidkartsinoom, acinqueloque kartsinoomi) radikaalne kirurgiline sekkumine on sõltumatu ravimeetod.
Vahe- ja kõrge pahaloomuliste kasvajate (mukopidermoidkartsinoomi, adenokartsinoomi, adenotsüstaarse kartsinoomi, pahaloomulise segatud kasvaja, diferentseerumata kartsinoomi ja tasapinna kartsinoomi) ravi korral kombineerituna.
Emakakaela lümfossection kuvatakse ainult siis, kui lümfisõlmedes on metastaase.
Kiirgusravi kasutatakse sõltumatul kujul üksnes mitte-täiustatud kasvajate ravis või patsiendi ebaõnnestumise korral.
Kemoteraapia ja keemia raundic ravi Võib kasutada primaarsete mittejuhtivate kasvajate, madalamate mittejuhtivate kasvajate, keskpärase metastaaside, samuti jääkkasvaja või prognostiliselt ebasoodsate tegurite (vahepealse ja madala diferentseerumise korral, lümfisõlmede metastaaside juuresolekul) patsientide eraldi rühmades. Invasioon näonärvis, perinral / lümfisignaal / veresoonte sissetung).
Väikeste süljenäärmete pahaloomuliste kasvajate standardmeetod on piisav kasvaja kirurgiline eemaldamine, mille maht sõltub protsessi lokaliseerimisest ja levimusest. Postoperatiivse kiirguse ravi kõrge riskiga patsientidel vähendab kohalike korduste sagedust 1,5-2 korda. Ennetav kiiritamine emakakaela lümfisõlmede ei too kaasa paranenud ravitulemusi.
Ravi sõltuvalt etapist.
· I-II etapp (madala kvaliteediga kasvajad) - süljäärme täielik eemaldamine (lähipaisuva süljenduli vaheline resektsioon vastavalt näidustustele).
· I-II etapp (keskmise / kõrge joondatud kasvajad) - radikaalne kirurgiline sekkumine primaarse fookuse + postoperatiivne kaugkiirteraapia ruume kasvaja voodis SOG 60-70 gr (perekond 2 GR) + Piirkondliku lümfilaktiline kiiritamine Süvendatud näärmega sõlmed SOD50 GR-is (perekond 2 g).
Adenoküstilise kartsinoomiga sisaldab kokkupuute tsooni kaugse kasvaja voodi ja lähima aju-aju närvide voodi (piirkondlikke puutumatuid lümfisõlmede ei kiiritata).
· III - IV etapid (vastupanuvõimelised) - kasvaja eemaldamine (vastavalt punktile 33.1.) + Radikaalne emakakaela lümfossection küljel kasvaja (N +) + postoperatiivne kiiritusravi voodi voodi puder kasvaja SOD 60-70 GR ja piirkondlike lümfisõlmede piirkonnas kahjusooda 50-60 gr.
Kasvaja juuresolekul serva ääres, mõõdukalt ja madal diferentseerumise, mitte-ülim / perouraalne invasioon, ekstrakapsalaarse levikuga metastaase, lümfisüsteemi / co-usaldus invasiooni saab läbi viia samaaegse kemoteraapia ja kiiritusravi:
Tsisplatiin 100 mg / m2 Intravenoosne infusioonil mitte rohkem kui 1 mg / min eelregulatsiooni ajal 1., 22. ja 43 päeva jooksul taustal radioteraapia taustal voodis puder kasvaja Soda 70 gr (perekond 2 c) ja piirkond Piirkondlikud lümfisõlmed kahjustuse küljel SOD 50-60 gr.
Ravi tõhususe kriteeriumid
Täielik mõju - kaovad kõik fookuskaugused vähemalt 4 nädala jooksul.
Osaline mõju - suurem või võrdne 50% vähendamisega kõikides või üksikutes kasvajates teiste fookuse progresseerumise puudumisel.
Stabiliseerimine - (muutusteta) väheneb vähem kui 50% või suurenenud vähem kui 25% uute kahjustuste puudumisel.
Progresseerumine - suurenenud suurus ühe või mitme kasvaja rohkem kui 25% või välimus uute kahjustuste. .
Non-narkomaaniaravi:
Patsiendi režiimi läbiviimisel konservatiivne ravi - ühine. Varajase operatsioonijärgse perioodi - voodi või semistsarves (sõltuvalt töömahust ja samaaegse patoloogia). Poseperatiivses perioodil - lõpetamine.
Dieet tabel - №1 operatiivse sekkumisega, kusjuures edasine üleminek tabeli number15.
Ravi:
On mitmeid kemoteraapiatüüpi, mis erinevad sihtkoha eesmärgil:
· Neadduvat kasvajate kemoteraapiat on ette nähtud operatsioonile, et vähendada kasutuskõlbmatut kasvajat operatsiooni läbiviimiseks, samuti tuvastada vähirakkude tundlikkust ravimitele edasiseks ülesandeks pärast operatsiooni.
· Adjuvant kemoteraapia on ette nähtud pärast kirurgilist ravi, et vältida metastaaside ja vähendada ohtu relicels.
· Meditsiinilise kemoteraapia on ette nähtud metastaatiliste vähi kasvajate vähendamiseks.
Sõltuvalt lokaliseerimisest ja kasvaja tüübile määratakse kemoteraapia erinevate skeemide poolt ja omab oma omadusi.
Näidustused kemoteraapia jaoks:
· Kasvaja kordumine;
· Patsiendi rahuldav verepilt: normaalne hemoglobiin ja hemokriit, granulotsüütide absoluutne arv - rohkem kui 200, trombotsüütide - üle 100 x 10E 9 / l;
· Maksa, neerude, hingamisteede ja CCC konserveeritud funktsioon;
· Tõlge tõlkimine mitte-tankimine kasvaja protsessi toimivaks;
· Ravi kaugtulemuste parandamine kahjulike kasvajapistepadega (madala diferentseeritud, diferentseerimata).
Kemoteraapia vastunäidustused:
Kemoteraapia vastunäidustused võib jagada kaheks rühmaks: absoluutne ja suhteline.
Absoluutsed vastunäidustused:
· Hüpertermia\u003e 38 kraadi;
· Haigus dekompensatsiooni etapis (südame-veresoonkonna süsteem, maks, neeru hingamisteede);
· Ägeda nakkushaiguste olemasolu;
· vaimuhaigused;
· Sellise ravi liiki ravi ebaefektiivsust kinnitas ühe või mitme spetsialisti poolt kinnitatud;
· Raske seisund patsiendi skaalal Karnovsky 50% ja vähem (vt 1. liide).
· Rasedus;
· Keha korvamine;
· Kahheksia.
Allpool on kõige sagedamini kasutatavate polühhimuteraapia režiimide skeemid, millel on pea- ja kaela lokaalsete lokaalsete vähiga lamedamalt hambaniiti vähiga. Neid saab kasutada nii Neoadjuvandi (induktsiooni) kemoteraapia kui ka adjuvandi polükimoteraapia läbiviimisel, millele järgneb kirurgiline sekkumine või kiiritusravi, samuti korduvate või metastaatiliste kasvajate ajal.
Peamised kombinatsioonid, mida kasutatakse induktsiooniprotsessoravi läbiviimisel, on Tsisplatiin 5-fluorouratsiili (PF) ja dotsetakseeliga tsisplatiini ja 5fruurcyliga (DFT). Praeguseks on see kemoteraapia kombinatsioon muutunud erinevate keemiaravi ettevalmistuste kasutamise tõhususe tõhususe võrdlemisel pea ja kaela peahaiguse vähi raviks kõigi peamiste mitmekülgsete uuringute raviks. Viimane skeem on kõige tõhusam, kuid kõige mürgisem, aga tagab rohkem kõrged hinnad Survival ja lukustatud juhtimine võrreldes traditsioonilise PF-skeemi kasutamisega induktsioonipolüchimoteraapiana.
Praegu sihitud ravimite põhjal kliiniline praktika Ühendatud Zetuximabiga.
Vastavalt viimastele andmetele, ainus kombinatsioon kemoteraapiatoodete mitte ainult suurendada arvu täieliku ja osalise regressors, vaid ka eluiga patsientide korduste ja kaugmetastaasid pearakku pea ja kaela, on diagramm Cetuximaba, tsisplatiin ja 5-fluorouratsiil.
Tabel # 2. Narkootikumide aktiivsus monodemiidis koos pea ja kaela korduva / metastaatilise lamedamalt hambaniidi vähiga (modifitseeritud V.A. (Murphy).
|
Ravim |
Vastuse sagedus,% |
| Metotrexat | 10-50 |
| Tsisplatiin | 9-40 |
| Karboplatiin | 22 |
| Paklitaxel | 40 |
| Dotsetakseel | 34 |
| Formaratsüül | 17 |
| Bleomütsiin | 21 |
| Doksorubitsiin | 23 |
| Zetuximab | 12 |
| Kapetsabiin | 23 |
| Vinorlebin | 20 |
| Tsüklofosfamiid | 23 |
Nii Neoadjuvante kui ka adjuvandi ja adjuvandi polükimoteraapia läbiviimisel on võimalik süljenäärmete vähki järgmised skeemid ja keemiaravi toodete kombinatsioonid:
Kemoteraapia toodete skeemid ja kombinatsioonid:
· Doxorubitsiin 60 mg / m 2 v / 1 päev;
· Tsisplatiin 100 mg / m2 v / 1 päev;
· Dakarbasiin 200 mg / m2 v / 1-3 päeva jooksul;
· Epirubicin 25 mg / m2 v / 1-3 päeva jooksul;
· Fluoruratsüül 250 mg / m2 v / 1-3 päeva jooksul;
Korduv kursus 3 nädala pärast.
· Bleomütsiin 15 mg / m2 v / in 1 kuni 5 päeva;
Korduv kursus 3 nädala pärast.
· Vincristian 1,4 mg / m2 v / 1 päev;
· Doxorubitsiin 60 mg / m2 v / 1 päev;
· Tsüklofosfaat 1000 mg / m2 v / 1 päev;
Korduv kursus 3 nädala pärast.
Kemoteraapia skeemid:
Kõige aktiivsem antumor tähendab Lennuki karistati vähi korral peetakse pea ja kaela plaatina derivaatide (tsisplatiini, karboplatiini) derivaatide (fluorouratsiili), antratsükliini, taksana - paklitakseeli, dotsetakseeli fluoropürimidiini
Aktiivne pea ja kaelavähi ka doksorubitsiin, kapetsitabiin, bleomütsiin, vinkristiin, tsüklofosphaan nagu keemiaravi teine \u200b\u200brida
Juhtimisel nii Neoadjuvante kui ka adjuvandi polükimoteraapia juhtimisel peavähi ja kaelaga on võimalik kasutada järgmisi kemoteraapia kombinatsioone.
Pf
· Formaracyl 1000 mg / m2 24-tunnine v / infusioonis (96-tunnine pidev infusioon)
1-4 päeva;
Pf
· Cisplatiin 75-100 mg / m2 v / in, 1. päev;
· Fluoruratsüül 1000mg / m2 24-tunnine infusioonis (120-tunnine pidev infusioon)
1-5 päeva;
Vajadusel kolooniate positiivsete tegurite esmase ennetamise taustal.
CPF.
· Karboplatiin (AUC 5.0-6.0) in / in, 1. päeval;
· Formaracyl 1000mg / m2 24-tunnine v / infusioonis (96-tunnine pidev infusioon) 1-4 päeva;
Muidugi kordus iga 21 päeva järel.
· Cisplatiin 75 mg / m2 v / 1. päeval;
· Kapetsitabiin 1000 mg / m2 suukaudselt kaks korda päevas, 1-14.
· Tsisplatiin 75 mg / m2, in / in, 2. päev;
Korrake kursusi iga 21 päeva järel.
· Paklitaxel 175 mg / m2 in / in, 1. päev;
· Karboplatiin (AUC 6.0), in / in, 1. päeval;
Korrake kursusi iga 21 päeva järel.
Tr.
· Docetaxel 75mg / m2, in / in, 1. päev;
Tsisplatiin-75 mg / m2, in / in, 1. päev;
Korrake kursusi iga 21 päeva järel.
TPF.
· Docetaxel 75 mg / m2, 1. päeval / in / in;
Tsisplatiin 75-100 mg / 2, in / in, 1. päev;
Formaracyl 1000mg / m2 24-tunnine intravenoosne infusioon (96-tunnine pidev infusioon) 1-4.
Korrake kursusi iga 21 päeva järel.
· Paklitaxel 175 mg / m2, in / in, 1. päev 3-tunnine infusioon;
· Cisplatiin 75 mg / 2, sisse / in, 2. päev;
· Fluoruratsüül 500 mg / m2 24-tunnine intravenoosne infusioon (120-tunnine pidev infusioon) 1-5 päeva;
Korrake kursusi iga 21 päeva järel.
· Zetuximab 400 mg / m2 v / in (infusioon 2 h jooksul), 1. päeva esimene päev, Cetuximab 250 mg / m2, sisse / in (infusioon 1 h), 8,15. päeva ja 1, 8 ja 15 järgnevate kursuste päeva;
· Tsisplatiin 75-100 mg / m2, 1. päev / in / in;
· Fluoratsüül 1000 mg / m2 24-tunnine intravenoosne infusioon (96-tunnine pidev infusioon) 1-4 päeva;
Korduvad kursused iga 21 päeva järel sõltuvalt hematoloogiliste näitajate taastamisest.
Kork (a)
· Tsisplatiin 100 mg / m2, 1 päev / in / in;
· Tsüklofosfamiid 400-500 mg / m2, v / 1 päev;
· Doxorubitsiini 40-50 mg / m2, 1 päev / in / in;
Korrake kursusi iga 21 päeva järel.
PBF.
· Formaracyl 1000mg / m2, v / 1,2,3,5 päeva jooksul;
· Bleomütsiin 15 mg 1,2,33 päeva;
· Tsisplatiin 120 mg 4 päev;
Muidugi kordus iga 21 päeva järel.
CPP
· Karboplatiin 300 mg / m2, v / b, 1 päev;
· Tsisplatiin 100 mg / m2 v / b, 3 päeva;
Muidugi kordus iga 21 päeva järel.
MRF.
· Metotreksaat 20mg / m2, 2.8 päev;
· Fluoruratsüül 375 mg / m2, 2 ja 3 päeva;
· Tsisplatiin 100 mg / m2, 4 päev;
Muidugi kordus iga 21 päeva järel
*Märge: Primaarse kasvaja või korduva korduva ravimise korral võib kirurgilise ravi teostada mitte varem 3 nädalat pärast keemiaravi viimast kasutuselevõttu.
* PCR pea ja kaela ravi on peamiselt problemaatiline, kuna haiguse arengu kõigis etappides nõuavad haiguse arengu etappidel põhjalikku multidistsiplinaarset lähenemisviisi, et valida patsientidele olemasolevad ravivõimalused.
Kemoteraapia monodemesis on soovitatav läbi viia:
· Vanaduse nõrgenenud patsientidel;
· Madalate vereproomiga;
· Pärast eelnevate kemoteraapia kursusi väljendunud toksilise toimega;
· Palliatiivse kemoteraapia kursuste läbiviimisel;
· Samaaegse patoloogia juuresolekul, millel on suur tüsistuste oht.
Monokimoteraapia läbiviimisel soovitatakse järgmisi skeeme:
· Docetaxel 75 mg / m2, 1.-päeval;
Muidugi kordus iga 21 päeva järel.
· Paklitaxel 175 mg / m2 in / in, 1. päev;
Kordamine iga 21 päeva järel.
· Metotreksaat 40mg / m2, / in / in või / m 1 päev;
· Kapetsitabiin 1500 mg / m2 suukaudselt iga päev 1-14 päeva;
Muidugi kordus iga 21 päeva järel.
· Vinorelbine 30 mg / m2, W / 1 päev;
Muidugi kordus iga nädal.
· Zetuximab 400 mg / m2, b / b (infusioon 2 tundi), 1. sissejuhatus, seejärel zetuximab 250 mg / m2, in (infusioon 1 h) nädalas;
Muidugi kordus iga nädal.
* Metotreksaat, vinorelbiin, kapetsitabiini monodemimil kasutatakse kõige sagedamini teise ravijoonena.
Sihitud ravi.
Eesmärkide tegemise peamised näidustused on järgmised:
· Kohalikult tavaline lamedate rakkude pea ja kaelavähk koos kiiritusraviga;
· Eelmise keemiaravi ebaefektiivsuse korral korduv või metastaatiline lamehübimpea ja kaelavähk;
· Korduva või metastaatilise tasapinna monoteraapia karvasevähi ja kaela monoteraapia eelmise keemiaravi ebatõhususega;
Zetuximab tutvustatakse 1 kord nädalas annuses 400 mg / m2 (esimene infusioon) 120-minutilise infusiooni vormis, seejärel annuses 250 mg / m2 60-minutilise infusioonina.
Zetuximabi rakendamisel kombinatsioonis kiiritusraviga on ravi tsetuksimabi soovitatav alustada 7 päeva enne kiirguse ravi algust ja jätkata ravimi iganädalast kasutuselevõttu kiirguse lõpuni.
Patsiendid S. korduv või metastaatiline Pea- ja kaela flatflatiline vähk plaatinapreparaatidel põhineva kemoteraapiaga (kuni 6 tsüklit) Zetuximabi kasutati enne haiguse progresseerumise tunnuste väljanägemist. Kemoteraapia algab mitte varem kui 1 tund pärast zetuximabi infusiooni lõppu.
Nahareaktsioonide arendamise korral Zetuxima paberi manustamise korral võib ravi jätkata ravimi abil vähendatud annustes (200 mg / m2 pärast teist reaktsiooni ja 150 mg / m2 pärast kolmandat).
Kirurgiline sekkumine:
Ambulatoorse taseme kirurgiline sekkumine: mitte.
Statsionaarse taseme kirurgiline sekkumine:
Kirurgiliste sekkumiste liigid:
· Paradandektoomia;
· Saldencomy;
· Parool sülje nääre resektsioon;
· Fasciali - emakakaela lümfisõlmede ekstsisioon.
Kirurgilise ravi näidustused:
· Tsütoloogiliselt või histoloogiliselt kontrollitud ZNO süljenäärmed;
· Kirurgilise ravi vastunäidustuste puudumisel.
Kõik süljenäärmete pahaloomuliste kasvajate kirurgilised sekkumised viiakse läbi üldise anesteesia all.
Parotiide süljenäärmete pahaloomuliste kasvajate peamine tüüpi operatiivse sekkumise tüüp on parmotsidektoomia koos näo närvi säilitamiseta.
Madala kvaliteediga kasvajatega parool sülivannusega T1-T2 (madala kvaliteediga mukopepidmoidi kartsinoom, acinoxi rakukartsinoom) on lubatud sooritava resektsiooni läbiviimiseks. Sellisel juhul on vajalik kirurgilise sekkumise radikaalsuse intraoperatiivne kontroll. Subvandibulaarsete ja sub-kõneliste sülje näärmete kasvajad eemaldatakse ühe plokiga submandibulaarse kolmnurga sisuga.
Ühised tuumorid vajavad kõigi asjaomaste struktuuride (naha, lihaseid, närve, mandilau- ja ajalise luu) resektsiooni.
Kliiniliselt negatiivsete lümfisõlmede korral uuritakse aurudektoomia aurudekoodide täitmise käigus või eemaldamist submandibulaarse süllandi eemaldamist, esimest lümfitaset uuritakse. Suurenenud või kahtlased lümfisõlmed on suunatud kiireloomulisele histoloogilisele uurimisele. Vajadus teha lümfossection ja selle tüübi määratakse põhjal tegevus leiab. Üksikute metastaaside ja ekstranodaalse leviku puudumise korral antakse eelistus modifitseeritud emakakaela lümfossection'ile.
Näo närvi säästmine.
Enne operatsiooni tuleb närvi funktsionaalne seisund selgelt selgitada, sest osaline või täielik halvatus võib olla tingitud kasvaja sissetungi tõttu. Närviloperatsiooni korral tuleks läbi närvi või tegelikult ületatud närvi haru kasvaja servade kiireloomulist histoloogilist uuringut. Seetõttu lõplik otsus närvisüsteemi või selle filiaalide säilitamise kohta aktsepteeritakse operatsiooni ajal. Kui kasvaja ei ümbritse närvi ümmarguselt ja puudub periserial invasioon. On võimalik teha närvisoperatsioone järgneva kiirguse ravi käigus.
Vastunäidustused K.kirurgiline ravi ZNO parotooni süljenäärmetega:
· Patsientide olemasolu, millel on tunnused ja tõsine samaaegne patoloogia;
· Salvaarnäärmete eemaldamata kasvajad, mida saab kiirguse ravi alternatiivina pakkuda;
· Kui protsess on levinud kolju alusele kolju luude hävimisega, kasvaja intiimsetes suhetes sisemise unerate arteriga kolju alusega.
· Sünkroonselt olemasolev kasvajaprotsess süljääris ja teise lokaliseerimise, näiteks kopsuvähi, rinnavähi, süljevastase kasvaja protsessi;
· Kroonilised dekompenseeritud ja / või ägedad funktsionaalsed hingamisteede häired, \\ t kardiovaskulaarne, kuseteede süsteem, seedetrakti trakt;
· Allergia üldise anesteesiaga kasutatavate preparaatide suhtes.
Vastunäidustused K.kirurgiline ravi alamriba tõsteseadmete väärikusega:
· Suukaudse õõnsuse põhja kudede kasvaja sissetungimine, presidendipiirkond, kaela ülemine osa
· Siin peetavate peamiste laevade infiltratsioon (sisemine unearteri);
· Infiltratiivse iseloomuga metastaatiliste piirkondlike lümfisõlmede juuresolekul, sisemise jurulaarse veeni idanemise, ühise unearteri idanemisega;
· Ulatuslik hematogeenne metastaas, levitatud kasvajaprotsess;
Muud tüüpi ravi:
MUUD AMEPATIATIIVITATUD TASANDIDE TÖÖTLEMISE liiki: mitte.
Muud tüüpi ravi sulatatud statsionaarse taseme:
· Kiirgusravi;
· Keemiline ravi.
Kiirgusravi - See on üks tõhusamaid ja ihaldavaid ravimeetodeid.
Kiirguse tüübid:
· Kaugkiirteravi;
· 3D-konformaalne kiirgus;
· Moduleeritud intensiivsusega kiiritusravi (IMRT).
Näidustused kiiritusravi jaoks:
·
madala diferentseeritud kasvajad levimus T1 - T3;
· Mitte-täiustatud kasvajate ravis;
· Patsientide ebaõnnestumine operatsioonist;
· Järelejäänud kasvaja olemasolu;
· Periineuraalne või perilimfhaatiline sissetung;
· Ekstrakapslar kasvaja paljundamine;
· Metastaasid näärmetes või piirkondlikes lümfisõlmedes;
· Recurney kasvaja.
Kiirguse ravi vastunäidustused:
Absoluutsed vastunäidustused:
· Patsiendi psüühiline ebapiisavus;
· Kiirgushaigus;
· Hüpertermia\u003e 38 kraadi;
· Karnovski ulatuse raske seisund on 50% ja vähem (vt 1. liide).
Suhtelised vastunäidustused:
· Rasedus;
· Haigus dekompensatsiooni etapis (südame-veresoonkonna süsteem, maks, neerud);
· Septy;
· Aktiivne kopsu tuberkuloos;
· Kasvaja lagunemine (verejooksu oht);
· Resistentsed patoloogilised muutused vere koostises (aneemia, leukopeenia, trombotsütopeenia);
· Kahheksia;
· Varem läbi viidud kiirguse ravi ajaloo olemasolu.
Kemoratiivne ravi.
Peanaha ja kaelavähi metsavormidega on ühe ravi tõhususe parandamise võimalus järjestikuse või kombineeritud keemilise ravi meetodite kasutamine. Järgmise keemilise kiirguse ravi esimeses etapis viiakse läbi mitmeid induktsiooni kemoteraapia kursusi järgneva kiirguse ravi läbiviimisega, mis tagab patsientide asukoha parandamise keha säilitamisega ning parandades elukvaliteeti ja patsientide ellujäämine.
Samaaegse keemilise raviga kasutatakse plaatina valmistisi tavaliselt võime tugevdada kiirguse ravi (tsisplatiini või karboplatiini) toimet ning sihitud ravimit zetuximabi toimet. (UD - B).
Somanormaalselt keemilise ravi sooritamisel on soovitatav järgmised kemoteraapia kursuste skeemid.
· Tsisplatiin 20-40 mg / m2 v / iga nädal, kiiritusravi läbiviimisel;
· Karboplatiin (AUC1,5-2,0) IN / Weeklis, kiiritusravi läbiviimisel;
Kiirgusravi kogukeskuses 66-70gr. Ühekordne fookuskaugus - 2 grammi x 5 fraktsiooni nädalas.
· Zetuximab 400 mg / m2 v / in caps (infusioon 2 tundi) nädalas enne kiirguse ravi algust, seejärel zetuximab 250 mg / m2 v / in (infusioon 1 h) iganädalase kiirguse ajal.
Paliatiivne hooldus:
· Välisvalu sündroomiga töödeldakse ravi vastavalt protokolli soovitustele «
Palliatiivne hooldus krooniliste järkjärguliste haigustega patsientide puhul, kellel on vale etapis koos kroonilise valu sündroomiga, mis on heaks kiidetud Kasahstani tervishoiuministeeriumi tervishoiuteenuste ekspertkomisjoni koosoleku protokolliga, 12. detsembril 2013.
· Verejoogi juuresolekul viiakse ravi läbi vastavalt protokolli soovitustele "Palliatiivhooldus patsientide krooniliste progressiivse haigusega patsientide puhul verejooksule", mis on heaks kiidetud tervishoiuteenuste ekspertkomisjoni koosoleku protokolliga Mort RK nr 23 alates 12. detsembrist 2013.
MUUD Kiirabi faasis osutatud ravi liikimitte
Ravi tõhususe näitajad:
· "Kasvaja vastus" - kasvaja regressioon pärast ravi;
· Ilma korduva ellujäämiseta (kolm ja viis aastat vanad);
· "Elukvaliteet" hõlmab muid kui inimese psühholoogilist, emotsionaalset ja sotsiaalset toimimist, patsiendi organismi füüsilist seisundit.
Edasine hooldus.
Havetud patsientide avarii jälgimine:
Esimese aasta jooksul pärast ravi lõpetamist - 1 kord iga kolme kuu järel;
Teise aasta jooksul pärast ravi lõpetamist - 1 kord iga 6 kuu järel;
Kolmandast aastast pärast ravi lõpetamist - 1 kord aastas 3 aastat.
Uuringu meetodid:
· Sülje palpeerimine -
Iga uurimisega;
-
Iga uurimisega;
· Ultraheli parotooni või subtraatide piirkonna ja piirkondliku metastaaside tsooni - kaks korda aastas;
-
kord aastas;
Ettevalmistused (toimeained) kasutatakse ravis
Haiglaravi
Haiglaravi näidustused
Näidustused hädaolukorra haiglaravi:
· Kasvaja verejooks;
· Väljendatud valu sündroom.
Planeeritud haiglaravi tähised:
Spetsialiseerumise morfoloogiliselt kontrollitud ZNO sülje näärmete patsiendil esinemine.
Ärahoidmine
Ennetavad meetmed
· Sülje palpeerimine -
Iga uurimisega;
· Piirkondlike lümfisõlmede palpeerimine -
Iga uurimisega;
· Ultraheli parool või substraatide ja piirkondliku metastaaside tsooni - kaks korda aastas;
· Radiograafia uuring rinnaelundite -
kord aastas;
· Ultraheli uurimine kõhuorganite - kord iga 6 kuu järel (esmaste ja ühiste ja metastaatiliste kasvajatega).
Teave
Allikad ja kirjandus
- Ekspertnõukogu kohtumiste protokollid RCRS MZSR RK, 2015
- Viitete loetelu: 1. NCCN kliiniliste tavade juhised onkoloogias: pea ja kael. Saadaval 2011. aasta märtsis; 2. A.I. Pach. Pea ja kaela kasvajad. Kliiniline juhend. Viies väljaanne. Moskva, 2013 244-274. 3. A.I. Parechay., Tabolinovskaya jne. Süljenäärmete kasvajad. M.: Praktiline meditsiin, 2009. 4. Lastovka A.S. Suure süljenäärmete organiseeritud mikrokirurgia. Minsk, 2007. 5. American ühiskomitee vähktõve (AJCC). AJCC vähi lavastusjuhend, 7. ed. EDGE S.B., Byrd D.R., Carducci M.A. et al., EDS. New York: Springer; 2009. 6. Murphy B.A pea ja kaela kartsinoom. In: Cancer kemoteraapia käsiraamat. Skeel R.T., Khleif S.N. (EDS). 8 tk. Lippincott Williams & Wilkins.2011: 69-63. 7. Kasvajahaiguste keemiaravi suunised. Redigeeritud n.i. Tõlkija, V.A. Gorbunova. 4. väljaanne, laiendatud ja täiendatud. Praktiline meditsiin. Moskva 2015 8. Forahar A.a., GoePfert H., Maor M. et al. Samaaegne kemoteraapia ja radioteraapia elundi prezervationin arenenud kõri vähktõve. N ENGL J MED.2003; 349: 2091-2098 9. Posner M.r., Hershor D.M. Blajman C.R. et al. Tsisplatiin ja fluorouratsiil üksi või dotsetakseeli pea- ja kaelavähiga. N engl j med. 2007; 357 (17): 1705-1715. 10. Blanchard P., Bourhis J., Lacas B. et al. Taxani-fluorocil induktsiooni kemoteraapiana kohapeal arenenud pea- ja kaelavähk: üksikute patsientide andmete meta-analüüs kemoteraapia meta-analüüsi pea- ja kaelavähi rühma meta-analüüsiga. J Clining Oncol. 2013; 31 (23): 2854-2860. 11. Vermorken J.B., Mesia., Rivera F. et al. Platinum-põhine kemoteraapia pluss tsetuksimabi pea- ja kaelavähi. N engl j med. 2008; 359 (11): 1116-1127. 12. Forstiere A.a., Goepferi H., Maor M. et al. Samaaegne kemoteraapia ja radioteraapia elundi säilitamiseks Advanced Laryngeal vähk. N engl j med. 2003; 349: 2091-2098. 13. Bonner J.A., Harari P.M. Giralt J. et al. Radioteraapia pluss tsetuksimabi pea ja kaela laamilise kartsinoomi jaoks. N. Engl. J. Med. 2006; 354 (6): 567-578. 14. Kiirgusravi. Õpik. G.e. Trufanova "Goeotar-meditsiin" 2012 15. kiiritusravi põhitõdesid. Venemaa, runnid neile N. Blokhin, Moskva 2012. 16. Euroopa kiirguskatterapeutide ühiskonna kliinilised soovitused // Estro. - 2012, 2013 (http://www.estro.org) 17. Ameerika kiirguskontrolli ühiskonna kliinilised soovitused // Astro. - 2011, 2012. (https://www.astro.org) 18. Kiirgusohutuse standardid (NRB-99) // kiirgusohutuse tagamine meditsiinilistes radioloogilistes institutsioonides. - 9. detsember 1999 nr 10. (lõiked 2, 6, 11, 15). 19. IMRETi kohaletoimetamise, ravi planeerimise ja kliinilise rakendamise juhend: AAPMi kiirgusteraapia komitee IMRT-allkomisjoni aruanne. 20. Nurgazeiev K.Sh., Siluszina G.D., et al. Kasahstani Vabariigi onkoloogilise teenistuse näitajad 2014. aastaks (statistilised materjalid). - Almatõ, 2015. 21. Matyakin E.g. Süljenäärmete korduvate kasvajate kliinilised aspektid. Vest. RONS RAMN, 2009, T.20 № 2, (AF.1), lk.37 22. Matyakin nt Azizyan R.i., Mattyakin G.GG diagnostika ja segatud kasvajate telje kordumise rekorrentide ravi. Kreml Meditsiin, 2009, nr 4, lk.37-41 23. Drobyshev A. Yu., Shipkova T. P., Bykov A. A., Mattyakin E. süljenäärmete healoomuliste kasvajate diagnoos ja ravi. SAT Süljenäärmete diagnoosimise ja ravi tegelikud küsimused. M., 2009. lk. Lk. 55-56. 24. Avdeenko M. Kombineeritud ravi postoperatiivse neutroniteraapiaga patsientidel [Text] / E. Choinzonov, L. Musabaeva, O. Gribova, M. Avdeenkologologie Foniatrie. -Prague. - ISSN 1210-7867, 2006. - 55 SUP. 1 kuni n iune. - Lk 117. 25. Avdeenko M. V. Hindamine funktsionaalsed häired Ja elukvaliteet patsientidel pahaloomuliste kasvajate parotiid süljenäärme pärast kombineeritud ravi [Text] / M. V. Avdeenko, E. L. Choinsonov, L. N. Balatsskaya jne // Siberi onkoloogia Magazine: teaduslik ja praktiline väljaanne. - Tomsk. - ISSN 1814 - 4861, 2007. - N 2. - Lk 32 - 36. 26. Euroopa meditsiinitöötajate ühiskonna meditsiinilised kliinilised soovitused (ESMO. Moskva 2014) 27. De Graeff A, De Leeuw Jr, Ros WJ, Et al. Eeltöötlustegurid Elukvaliteedi prognoosimine pärast pea- ja kaelavähi ravi. Peakael 2000; 22: 398-407 28. Horiot JC. . Bull Acad Natl Med 1998; 182: 1247-1260; Arutelu 1261.]. 29. Tehn BS, Mai Wy, Grant Wh 3., et al. Intensiivsus moduleeritud radioteraapia (IMRT) vähendab raviga seotud morbidyoli ja potentsiaalselt suurendab kasvaja kontrolli. Cancer Invest 2002; 20: 437-451. 30. De Neve W, DUTHOY W, BOTERBERG T, et al. Intensiivsuse moduleeritud kiiritusravi: tulemused pea ja kaelavähi ja parandusi meie ees. Int J Radiat OnCol Biol Phys 2003; 55: 460. 31. Bernier J, Dompenge C, Ozsahin M jt. Postoperatiivne kiiritus ja ilma samaaegse pea ja kaelavähi samaaegse kemoteraapiaga või ilma. N ENGL J MED 2004; 350: 1945-1952. 32. Cooper JS, Pajak TF, Forustiere AA, et al. Postoperatiivne samaaegne kiiritusravi ja kemoteraapia pea ja kaela kõrge riskitasemega kartsinoomi jaoks. N ENGL J MED 2004; 350: 1937-1944. 33. Bernier J, Cooper JS, Pajak TF jt. Riskitaseme määratlemine kohapeal arenenud pea- ja kaelavähktõvedes: samaaegse operatsioonijärgse kiirguse võrdlev analüüs EOURTC (# 22931) ja RTOG (# 9501) kemoteraapia uuringute võrdlev analüüs (# 9501). Peakael 2005; 27: 843-850. 34. Vokes EE, Stenson K, Rosen Fr, et al. Iganädalane karboplatiin ja paklitakseel, millele järgneb samaaegne paklitakseeli, fluorouratsiili ja hüdroksüurea kemoradioteraapia: kõrghariduse ja kaelavähi ravi ja elundi säilitava ravi. J Clin Oncol 2003; 21: 320-326. 35. Hitt R, Grau J, Lopez-Pousa a, et al. II etapp induktsiooni kemoteraapia (IKT) katse tsisplatiin / 5-fluorouratsiiliga (PF) vs. Docetaxel (T) Plus PF (TPF), millele järgneb kemoradioteraapia (CRT) VS. CRT Underechable Local Advanced Head ja kaelavähi (Lahnc). ASCO Aastakoosolek (kohtumisjärgne väljaanne) .j Clin Oncol 2005; 23: 5578. 36. Schrijvers D, Van Herpen C, Kerger J, et al. Docetaxel, tsisplatiin ja 5-fluorouratsiil patsientidel, kellel on kohalik Advancil Vabatahtlik pea ja kaelavähk: I-II faasi teostatavusuuring. Ann Oncol 2004; 15: 638-645. 37. Podolsky v.n., Shinkarev S.A., Pripaccina A.P. Kliiniku diagnostika, öökulli salaaturite ravi. // Metoodiline juhend arstide // Lipetski jaoks. - 2005. - 32 s. 38. Scott A. Laurie, Lisa Licitra. Ravi kõrghariduse vähi / onkoloogia palliatiivse juhtimise ravi. 2000. 39. Sebastien J. Hotte, Eric W. Winquist, Elizabeth Lamont. Imatinib mesülaat patsientidel adenoidi cysstiliste vähkidega süljenäärmetega.
Teave
Arendajate nimekiri:
1.
Adilbaev Galym Bashenovitš - Arst Medical Sciences, Professor, "RSA PVV Kasakh Teaduslik - uurimisinstituut Onkoloogia ja radioloogia, "keskuse juht.
2.
Appazov Sattar Adilovich - RGP kohta PFV "Kasakh Teaduslik uurimisinstituut onkoloogia ja radioloogia", onkoloog arst.
3.
TUMANOVA ASSEL KADYRBECKOVNA - Meditsiiniteenuste kandidaat, RGP PCB-lt PCB-lt "Kasahhi teaduslik uurimisinstituut Onkoloogia ja radioloogia juhtkonna juhataja Day haiglate kemoteraapia osakonna juhataja -1.
4.
SAVHATOVA AKMARAL DOSPAIL - RGP PKV "Kasahingu teaduslik uurimisinstituudis onkoloogia ja radioloogia juhtkonna juhataja haigla osakonna juhataja.
5.
Kydyrbayeva Gulzhan Zhanuzakne on meditsiiniteaduste Kiddate, RGP PVV-st "Kasakh Teadusliku uurimisinstituudis onkoloogia ja radioloogia", teadlane.
6.
Tabarov Adlet Berikbolovich - kliiniline farmakoloog, RGP PVV "Haigla meditsiinikeskuse juhtimise eest Presidendi Vabariigi President Kasahstani juht Innovatsiooni juhtimise osakonna juhataja.
Huvide konflikti märkimine:mitte.
Ülevaatajad:Yendaeva Suri Yertugyrovna - arstiteaduste arst, muidugi juht, mammunoloogia Nuo "Kasahstan - Vene Medical University
Kliinilise protokolli läbivaatamise tingimuste täpsustamine:Protokolli läbivaatamine 3 aastat pärast selle avaldamist ja selle jõustumise kuupäevast või uute meetodite juuresolekul tõendite taset.
Lisatud failid
Tähelepanu!
- Eneseravimite abil saate oma tervisele korvamatut kahju rakendada.
- Medellementi veebilehel ja medellementide mobiilside rakendustes postitatud teave, "Lekar Pro", "Dariger Pro", "Haigused: terapeutide kataloog", ei saa ja ei tohiks asendada täistööajaga arsti konsultatsiooni. Kindlasti ühendust B. meditsiiniasutused Kui esineb haigusi või häirivaid sümptomeid.
- Valik ravimid Ja nende annused tuleks kokku leppida spetsialistiga. Ainult arst võib määrata vajaliku meditsiini ja selle annuse, võttes arvesse haigust ja patsiendi keha seisundit.
- Veebisaidi medellement ja mobiilsed rakendused "Medellement (MedleyLyment)", "Lekar Pro", "Dariger Pro", "Haigused: terapeutide kataloog" on eranditult teave ja võrdlusressursid. Sellel saidil postitatud teavet ei tohiks kasutada arsti ettekirjutuste volitamata muudatuste eest.
- Medellementi toimetuse büroo ei vastuta selle saidi kasutamisest tulenevate tervise- või materiaalse kahjustuste kahjustamise eest.
Tänu soolaprotsessi protsessile on keha kergem toime tulla selle sülje eeltöötlemise tõttu toidu seedimise tõttu. Ka sülje aitab kaitsta viiruste ja bakterite vastu keha suuõõne läbi, teostades seega kaitsefunktsiooni. Sünteesida sülje 3 paari süljenäärmete: subhocels, Sublard, kaldus.
Salüdenaat lähi-kuiv näärmete - põletik, mis on põhjustatud nakkuslike ainete sissetungi põhjustatud (tavaliselt viirused, bakterid), mille tulemusena on süljendi protsess häiritud. Haiguskood vastavalt ICD 10 - K11.2. Statistika kohaselt moodustab Salyadeni osakaal umbes 50% kõigist süljenäärmete kahjustuste juhtudest. Parteidnäärmete Siadeni kõige tavalisem vorm on epideemiline vapotiit, mis on sagedamini diagnoositud lastel. Põletiku töötlemise korralikult määrata, on vaja teada patogeeni määramise põhjuseid. Unimaginaarne diagnoosimine ja liit arstiabi Võib kaasa tuua kogu organismi tüsistuste ja infektsiooni arendamise.
Klassifitseerimine

Lähis-kuiv sülje näärmete põletik klassifitseeritakse, tuginedes patoloogilise protsessi omadustele, põhjustele, nakkuse mehhanismile.
Salogeniidi ägedate ja krooniliste kujude eraldada. Äge SiadenAte tulu mitu etappi:
- serous vorm;
- mädane;
- nekroos.
Sõltuvalt patogeeni olemusest juhtub terav võimsus kaunistus:
- viiruslik (põhjustatud gripiviirused, koksi, epideemilisest vapotiit);
- bakteriaalsed (nakatunud infektsioonide tõttu pärast operatsiooni tõttu süljenäärme takistamise tõttu).
Krooniline põletik võib olla:
- parenhüümi;
- õrnalt;
- protookovy (SIAIAODHIT).
Esinemise põhjused
Lähis-kuiv sülje näärmete põletik võib olla epideemia ja mitteepideemia, mis põhineb selle põhjusel. Epideemia Power Adorniit arendab tagajärgi nakatumise levikule ühest inimesest teise. Selle näide on epideemiline vapotit (siga).
Eelnevate tegurite mõju all võib tekkida napudeemiline põletik:
- parolite mehaanilised kahjustused ja vigastused;
- kivide olemasolu näärmete suhtes;
- suuõõne hügieeni mittevastavus;
- võõrkehade sisseminek;
- operatsioonijärgne nakkus;
- entsefaliit, tihane ja muud peamised infektsioonid.
Peel paakusi organismidesse paroles võib olla mitu võimalust:
- hematogeenne (vere kaudu);
- lümfogeenne (lümfototokoku);
- kontakt (lähimast elunditest);
- kasvavalt (suuõõnes):
Kliiniline pilt

Akuutse patoloogia kujul iseloomulik:
- soojus;
- mõjutatud näärede valulikkus;
- naha punetus patsiendi saidi ümber;
- isegi.
Üksikasjaliku kontrolli, kõrva kesta ees, saate paljastada turse, mis kasvab pidevalt. Valu sündroomi saab indureerida ajalises piirkonnas, alumise lõualuu all.
Parotiidnäärme funktsiooni rikutakse põletiku ajal, mis toob kaasa lisafunktsioonide välimuse:
- toidu söömise ja neelamise raskused;
- hammustada häireid;
- kuivaks suuõõnes;
- välimus sülje lima, pus.
Märkmel! Haiguse ilmingud sõltuvad selle kujust ja patogeeni tüübist. Ägeda siaalset adniitit iseloomustab järsk ja väljendunud algus. Kroonilise Sialogeniidi puhul iseloomustavad perioodilised ägenemine, mille sümptomid on sarnased ägeda põletikuga. Temperatuuri hoitakse subprile'i tasemel. Patsient tunneb rasket suu avamisel, kui närimine.
Diagnostika

Patsiendi vanusel põhinevate parooliväärmete põletik, samaaegse haiguste esinemine, protsessi etioloogia olemasolu nõuab konsulteerimist erinevate spetsialistide (lastearst, hambaarst, kirurg, nakkusohtlik eksamineerija). Arst uurib patsienti vastavalt iseloomulikule välised märgid Võib panna esialgse diagnoosi.
Eristada erinevad vormid Salyagenit, see on vaja läbi viia täiendav diagnoosmis võivad hõlmata järgmist:
- tsütoloogia, biokeemia, mikrobioloogia saladuse analüüs.
Anatoomia ja peaaegu kuiva näärmete funktsionaalsust uuritakse:
- sialograafia;
- sallotomograafia;
- termograafia;
- sieeliaomeetria.
Diagnoosi ajal on vaja kõrvaldada sialodenoosi, näärmete kasvajate, lümfadeniidi, nakkushaiguse mononukleoosi olemasolu.
Leheküljel teada saada, mida epiteeli munasarjavähk naistel ja kuidas ravida oncopatoloogia.
Meditsiinilised sündmused
Põletik sülje näärmed peavad hakkama kohelda võimalikult kiiresti. Haiguse mõju võib patsiendi tervisele olla väga ohtlik. Haigus võib olla keeruline meningiit, orhiibi, reuma ja muud patoloogiad. Salogeniidi ravi taktika valitakse individuaalselt, võttes arvesse põletiku vormi, nakkuse olemust, samaaegsete haiguste olemasolu.
1-2 nädala jooksul peab patsient voodirežiimi jälgima. Kui viirusliku võimsuse tekitamine, on soovitatav suuõõne loputada, et tugevdada immuunsüsteemi vitaminoteraapia abil, immunostimulantide tarbimist.
Haiguse bakteriaalsetes vormides kasutatakse antibiootikumide ja proteolüütiliste ensüümide kasutuselevõttu kahjustatud nääre kanali. Infiltratsite juuresolekul ummistuvad umnocaina ummistustega Vishnevskys, dimetüülsulfoksiidi lahuse surumine patsiendi piirkonnas.

Tõhusalt kroonilise põletikuga, lisaks ravimile lisaks ravimile spetsiaalse massaaži ja füsioterapeutide:
- elektroforeesi;
- galvaniseerimine;
Taaskasutamise kiirendamiseks peaks sülje dieet kinni jääma. Ärge sööge rasvaseid roogasid, suurendage köögivilju, puuvilju, piimatooteid dieedis.
Kui haiguse arengu ajal moodustub mädane fookus, pöörduge kirurgilise sekkumise kuurort. Arst teeb sisselõike PUSi kogunemise valdkonnas, annab talle võimaluse väljavoolu. Ilmutes befections nääre teil on vaja eemaldada need kirurgiliselt. Kõige tavalisemad viisid kivide eemaldamiseks on lithotripsy, sianoskoopia.
Ennustus ja ennetamine
Enamikul juhtudel on parooli soolatud näärmete Siadeeni tulemus soodne. Haiguse teravat vormi võib ravida kahe nädala jooksul. Tõstetud põletikujuhud võivad põhjustada armide moodustumist näärmekanalites, nekroosi ja krooniline rikkumine Salvation.
Salyagenit'i arengu vältimiseks on soovitatav:
- jälgida hoolikalt suu hügieeni;
- tugevdada immuunsust;
- õigeaegselt peatada keha infektsiooni fookuseisu;
- regulaarselt teostada inspekteerimisi hambaarstilt;
- teha vaktsineerimist epideemilisest parotiitist.
Salyagoniit lähedal kuiv näärmed saab hoiatada, kui te täidate kõik ennetamise soovitused. Kui nakkus on juba juhtunud, on vaja teada põhjuseid põletikulise protsessi võimalikult kiiresti ja alustada ravi. See võimaldab teil kiiresti taastada tervist ja vältida soovimatuid tagajärgi.
Salvaarse vähi ravi hõlmab tavaliselt kirurgiat, kiirgusraviga või ilma selleta. Teie raviplaan peaks olema koostatud kindlasti teile arstide grupp, sealhulgas kirurgid, vähk (onkoloogid) ja arstid, kes on spetsialiseerunud vähi raviks (kiirgusogiste).
Kirurgia.
Kui vähk ei levinud väljaspool süljet ja kui kasvaja on väike ja "madal sort", on kasvaja vabanemiseks vajalik ainult operatsioon.
Kasvaja eemaldamine näärmetest võib olla keeruline, sest nende näärmete ümber asuvad mitmed olulised närvid. Näiteks närv, mis kontrollib näo liikumist (VII kraniaalnärvi) läbi paroolo. Kasvaja eemaldamise tüsistused paroolist võivad sisaldada närvikahjustusi, mis võivad mõjutada näo näo. Närgid alamriba lähedal ja tõste näärmed hõlmavad keele liikumist ja kontrolli, tundlikkust ja maitset. Kui vähk levitavad süljäärist välja, võivad mõned neist närvidest eemaldada.
Kirurg võib eemaldada lümfisõlmede kaela ("kaela avamine"), et näha, kas vähk levis. Lisaks lümfisõlmede eemaldamisele võib "kaela avamine" hõlmata teiste lihaste ja närvide eemaldamist kaelas. Tüsistused pärast kaela avamist võib hõlmata kõrva tundlikkuse puudumist, alumise huule nõrkust ja nõrkust, kui pea tõstetakse pea kohal.
Füsioteraapia.
Tõenäoliselt vajate füsioteraapiat, et ületada selliseid komplikatsioone pärast operatsiooni, kuna vestluse, närimise või neelamise raskused. Doctor - toitumisspetsialist aitab valida teile sobivaid tooteid, kui olete kaotanud mõned võime närida ja neelata. Te saate ka juhiseid selle kohta, kuidas uuesti alla neelata.
Taastava ravi.
Kui operatsiooni ajal lõigati suur hulk luu või kude, siis on vaja taastada operatsiooni. Operatsiooni vähendamise eesmärk on parandada välimust ja aitate teil kohaneda raskustega, mis võivad tekkida närimise, neelamisega, vestluse või hingamisega. See võib osutuda vajalikuks siirdamiseks naha või kangast teistest kehaosadest, et taastada kootud kaas suus, kurgus või lõualuu. Teil võib vajada ka lammi asendamist operatsiooni ajal eemaldatud lõualuu osa asendamiseks.
Kiirgusravi.
Kasutatava kiirguse raviga röntgenkiirteTappa vähirakke. Vähktõve vähi kiiritus toimub tavaliselt masina abil, mis asub väljaspool keha (välise kiirguse ravi).
Kui kasvaja on üsna suur ja keeruline, kui vähk levitab süljenäärmetest välja või kui arst tunneb muret, et teised piirkonnad võivad olla tekitatud kiiritamine pärast operatsiooni võib olla ravi osa. Kui kasvaja ei saa kirurgia poolt eemaldada, võib süljenäärmevähi vähi vabanemiseks kasutada ainult kiiritamist.
Kõrvalmõjud Pea ja kaela kiirgusest võib sisaldada muutusi nahavärvis ja struktuuris (sarnased taan), suukuivus või sülje, punetus, ärritus ja haavad suus, stenokardias, kähar, probleeme allaneelamisel, jäikus, kadumis- või maitse muutustes , Valu kõrvavalu, luud, iiveldus või väsimus.
Kemoteraapia.
Kemoteraapiat ei kasutata süljevähi standardravi, kuigi teadlased uurivad selle tõhusust selle haiguse ravis.
ICD-10 kood: D11,0 on parooli süljenduri healoomuline kasvaja.
ICD-10: D11,7 kood - süljenäärmete healoomuline kasvaja, välja arvatud parool.
Nende kasvajate lokaliseerimine ja nende pahaloomulise potentsiaal on esitatud allpool toodud tabelites.
Kliinilised ilmingud Adenom erinevad tüübid Umbes sama. Pikaajaline ajalugu, aeglane kasvaja kasv, metastaaside puudumine, infiltratsiooni ja haavandite puudumine ning näo närvi funktsiooni ohutus näitavad süljäärme kasvaja healoomulist iseloomu. Lõpliku diagnoosi tehakse pärast eristatud kasvaja histoloogilist uurimist. Kõik süljenäärmete adenoom sõltub kirurgilisest eemaldamisest. Loe edasi ravi arutatakse allpool.

- Sümptomid ja kliinikud. Pleomorfsed adenoomid moodustatakse peamiselt paroolis (selle lokaliseerimise kohta on 80% pleomorfsete adenomeenide kohta). Nad on peaaegu alati ühepoolsed. Pleomorfne adenoom kasvab aeglaselt aastaid aeglaselt. Ajaloo kestus käitlemisel on umbes 5-7 aastat, kuid mõned patsiendid, kes jõuavad 20 aastat. Naised on haige sagedamini. Kasvajal on tihe konstruktsioon, ebaefektiivne struktuur ja valutu. Näo närvi funktsiooni ei häirita isegi kasvaja märkimisväärse suurusega, kui seda ei allu pahaloomulise transformatsiooni suhtes.
Neelamise raskused on seotud kasvaja märkimisväärse suurusega ja selle paljundamisega kurgus või väikese süljenäärme või neelu adeenoomide kahjustustega.
Suured adenoomid kasvavad sügavale mitte-toonitud mandlite suunas, nimetatakse jäämägi kasvajatele.
- Arengupõhjused ja mehhanismid. Pleomorfsete adenomeenide epiteeli päritolu on tõestatud. Ligikaudu kaks kolmandikku nendest kasvajatest pärinevad parooli pinnaosast. Nende kasvajate histoloogilist pilti iseloomustab märkimisväärne varieeruvus. Kogemuste kogunemine võimaldas rõhutada alatüüpi haruldase stromaga, mis on kaldu pahaloomulise transformatsiooni.
Ligikaudu 50% Adenil on kapsel. Juhtudel, kus kapsli puudub, adenoomi piirid süljäärmega lapiga on fuzzy. Pleomoritoodete adenomesi tegelikku raku struktuuri on harva täheldatud harva. Kordumine "Multicenter" pleomorfse adenomes tavaliselt tulemus vigade tehnikat operatsiooni.
 Paroolide ja erinevate kaela- ja neelu struktuuride topograafilised analüütomaatilised suhted:
Paroolide ja erinevate kaela- ja neelu struktuuride topograafilised analüütomaatilised suhted: 1 - Penette lihas; 2 - võrgu mandli; 3 - närimislihaste;
4 ja 10 - alumise lõualuu haru; 6 - Sisemine jugulaarne; 7 - CN IX, X ja XII;
8 - Karotiidi arter; 9 - maatüki maatüki osakaal; 11 - näo närv;
12 - Paroolide pinnaosa.
- Diagnostika. Palpatsioon mängis peamist rolli pleomorfse diagnoosimisel Adeni diagnoosimisel. Sitseograafia ja aspiratsioonibiopsia õhuke nõel võimaldab teil diagnoosida kasvaja enne operatsiooni ainult oma varja. Intraoperatiivse diagnoosi võib tarnida külmutatud kärpete histoloogilise uurimise teel, kuid lõpliku diagnoosi puhul on vaja kaugravimi histoloogiliseks uurimiseks.
- Ravi. Paroolide kasvajaid töödeldakse pinnaosa või kogu aurutotidektoomia eemaldamisega (kui adenom on lokaliseeritud sügavale osale või levitamisele sügavale osale), säilitades samal ajal nägunärvi. Subbaendravi kasvajates koosneb ekstsisiooninäärmetest koos kasvaja ja külgnevate kudedega. Väikese süljenäärmete kasvajad on sülje nääre tervisliku koe piires lõigatud.
- Prognoos Väga soodne. Pleomorfsete adenomendite pahaloomuline ümberkujundamine toimub 3-5% juhtudest. Korduvate adenoomidega, mittetäieliku ekstsisiooniga ja pika ajalooga, see näitaja on suurem.
 Patsiendi kasvaja-jäämäge patsiendil 47 aastat:
Patsiendi kasvaja-jäämäge patsiendil 47 aastat:
ja kasvaja lokaliseeritakse presidendi YAMis.
b Kasvaja on nähtav ja saab paigutada tonsillar yam.
kasvaja pärast ekstsisiooni. Tüüpiline vaade pleomorfse adenoomi kohta:
tõmmates pindala pindala, millel on sile pind.
b) Tsüstadenolimfoom (kasvajasaare):
- Sümptomid ja kliinikud. Tsüstadeümptomid on tavaliselt ühepoolsed, kuid 10% patsientidest on kahepoolne lokaliseerimine. Kasvaja on tihe või tihedalt valutu valutu ja mobiilne ruumiline haridus. Enamikul juhtudel kannatab tsüstademftoom eakate meeste all.
- Arengupõhjused ja mehhanismid. Tsüstademfoomi on tsüstiline kasvaja, mis tavaliselt areneb parooli allosas. Tundub, et see pärineb süljekanalite segmentidest, mis embrüonaalsetes perioodides sisalduvad intra- või estraglandilampide lümfisõlmedes, seetõttu kasvaja on rikas lümfikakujulise stroma ja sisaldab lümfisümbetilisi folliikulid epiteeli silmadega järkjärguliste segmentide vahel. See andis põhjust kutsuda tuumori sellistel juhtudel papillaarse lümfoomitoruga tsüstadenomi poolt.
 ja kasvaja on patsiendil 15 aastat kujutatud.
ja kasvaja on patsiendil 15 aastat kujutatud. b MRI, T2-kaalutud pilt.
- Diagnostika. Diagnoosi tehakse tulemuste põhjaliku palpatsiooni ja ultraheli. Scintigraphy 99M TC Isotoopi kasvaja koe imendumisega. Assirkuste biopsia diagnostiline väärtus tsiladaidilimfoomis ei ole nii suur kui tahkete kasvajatega. Lõplik diagnoos tehakse pärast kaugarvude histoloogilist uurimist.
- Ravi. Sõltuvalt kasvaja lokaliseerimisest viiakse paroootse resektsioon läbi näonärvi säilitamisega või alamribavahetuse säilitamisega.
- Prognoos Väga soodne, pahaloomuline ümberkujundamine täheldatakse äärmiselt harva.
Kõige tavalisemad healoomulised kasvajad: emaka mioom - arendab emaka lihasmassi: keha, emakakaela. Seda tüüpi kasvaja areneb 15-17% naistest üle 30-aastastest naistest. See avaldub peamistes emaka verejooksudes, emaka suuruse suurenemine, valu kõhuvalu. Papilloomi papilloom (lat. Papilloom; PAPILLA - Nibu + -_ma - kasvaja) - viiruse päritolu healoomulise epiteeli tüüp. Papilloomil on erineva suurusega tuberkul või tüükad. See võib tekkida nii nahal kui ka limaskestade pinnal (nina, sooled, hingetoru, bronhide). Kliiniline pilt Sõltub asukohast. Näo ja kaela naha lokaliseerimise korral tuvastatakse kosmeetiline defekt. Lokaliseerimine B. hingamisteede Võib põhjustada hingamisteede häireid, kuseteede lüüasaamist - viia urineerimise raskuseni. Adeenoom - arendab mitmesuguste organismi näärmete hõõguva epiteeli (kilpnäärme, eesnäärme, süljenõudega). Kõige sagedamini on melbid kuju või sõlme kuju. Sageli säilitab võime toota selle keha salajase iseloomuliku iseloomuga (lima, kolloid). Võib tekkida asümptomaatiline. Adenoma eesnäärmeOluliste suuruste saavutamine põhjustab urineerimishäireid. Adenoma hüpofüüsi nääre on healoomuline hüpofüüsi kasvaja. Kasvajarakud Enamikul juhtudel eristavad ajuripatsi hormoonid, mille tõttu lisaks kasvaja kasvule iseloomulikele sümptomitele erinevad erinevad endokriinsed haigused (Kushingi tõbi, hiiglasse, akromegaalia jne)