Kako se kaže pomanjkanje mitralne zaklopke? Kako se kaže pomanjkanje mitralne zaklopke? Glavni simptomi bolezni
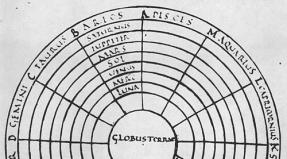
Mitralni ventil je ventil, ki se nahaja med levim atrijem in levim prekatom srca, ki med sistolo preprečuje regurgitacijo krvi v levi atrij.
Nezadostnost mitralne zaklopke ali mitralna regurgitacija je nezmožnost zaklopke preprečiti regurgitacijo krvi iz levega prekata v levi atrij.
Regurgitacija je hiter pretok krvi v nasprotni smeri od običajnega gibanja, ki se pojavi med sistolo.
Mitralna insuficienca se redko pojavi samostojno (približno 2% celotne bolezni srca). Spremljajo ga okvare aortne zaklopke, mitralna stenoza.
Ločite med funkcionalno (relativno) in organsko mitralno insuficienco.
Funkcionalno mitralno insuficienco povzroča pospešen pretok krvi pri distoniji, spremembe tona papilarnih mišičnih vlaken, dilatacija (ekspanzija) levega prekata, ki zagotavlja hemodinamsko preobremenitev srca.
Organska mitralna insuficienca se razvije kot posledica anatomskih poškodb plošč vezivnega tkiva samega ventila, pa tudi kitnih niti, ki pritrdijo ventil.
Hemodinamične motnje teh vrst mitralne insuficience so iste narave.
Kršitev hemodinamike pri različnih oblikah mitralne insuficience
Sistola - vrsta zaporednih kontrakcij miokarda prekatov in preddvorov določene faze srčnega cikla.
Aortni tlak je bistveno višji od tlaka v levem atriju, kar spodbuja regurgitacijo. Med sistolo pride do povratnega pretoka krvi v levem atriju zaradi nepopolnega prekritja atrioventrikularne odprtine z zaklopkami ventila. Posledično dodaten del krvi teče v diastolo. Med diastolo prekata se iz atrija v levi prekat pretaka precejšnja količina krvi. Kot rezultat te kršitve pride do preobremenitve levega srca, kar prispeva k povečanju moči krčenja srčne mišice. Opazimo hiperfunkcijo miokarda. V začetnih fazah razvoja mitralne insuficience pride do dobre kompenzacije.
Mitralna insuficienca vodi do hipertrofije levega prekata in levega atrija, kar ima za posledico povečan tlak v pljučnih žilah. Spazem arteriol v pljučih povzroča pljučno hipertenzijo, zaradi česar se razvije hipertrofija desnega prekata, insuficienca trikuspidalnega ventila.
Nezadostnost mitralne zaklopke: simptomi, diagnoza
Z dobro kompenzacijo mitralne insuficience se simptomi ne pojavijo. Za hudo mitralno regurgitacijo so značilni naslednji simptomi:
- Kratka sapa in nepravilen srčni ritem med telesno aktivnostjo (nato v mirovanju);
- Kardialgija;
- Povečana utrujenost;
- Srčna astma (napadi hude zasoplosti);
- Bolečina, oteklina v desnem hipohondriju, ki jo povzroči povečanje jeter;
- Otekanje spodnjih okončin;
- Suh kašelj z malo nastajanja sputuma, v redkih primerih z nečistočami krvi;
- Bolečina v srcu vboda, stiskanja, bolečine, ki ni povezana s telesno aktivnostjo.
Pri kompenzirani mitralni insuficienci se simptomi morda ne pojavijo več let. Resnost simptomov je posledica moči regurgitacije.
Za diagnosticiranje mitralne regurgitacije se uporabljajo naslednje metode:
- EKG razkrije znake preobremenitve in hipertrofije levega prekata in atrija, v tretji fazi - desnega srca;
- EchoCG - določitev hipertrofije in dilatacije levega srca;
- Rentgenski pregled prsnih organov - določanje stopnje pljučne venske hipertenzije, stopnje štrlenja atrijskih lokov;
- Ventrikulografija - ugotavljanje prisotnosti in stopnje regurgitacije;
- Ventrikularna kateterizacija - določanje dinamike tlaka v prekata srca.
Trenutno obstaja prevelika diagnoza mitralne regurgitacije. Sodobne raziskovalne metode so pokazale, da je v zdravem telesu lahko prisotna minimalna stopnja regurgitacije.
Stopnja insuficience mitralne zaklopke 1: klinična predstavitev
Za insuficienco mitralne zaklopke 1. stopnje je značilna kompenzacija hemodinamike in nezmožnost zaklopke, da prepreči povratni pretok krvi, kar dosežemo s hiperfunkcijo levega prekata in atrija. Za to stopnjo bolezni je značilna odsotnost simptomov odpovedi krvnega obtoka, pacientovega počutja med fizičnim naporom. Pri diagnosticiranju insuficience mitralne zaklopke 1 stopinje, ugotovimo rahlo razširitev meja srca v levo in sistolični šum. Na elektrokardiogramu ni znakov okvare ventila.
Nezadostnost mitralne zaklopke 2. stopnja: klinična predstavitev
 Za insuficienco mitralne zaklopke 2. stopnje je značilen razvoj pasivne oblike venske pljučna hipertenzija... Za to stopnjo so značilni številni simptomi motenj krvnega obtoka: težko dihanje in razbijanje srca med telesno aktivnostjo in v mirovanju, kašelj, napadi srčne astme, hemoptiza. Pri diagnosticiranju insuficience mitralne zaklopke 2. stopnje, širjenju meja srca v levo (1 - 2 cm), v desno (do 0,5 cm) in navzgor najdemo sistolični šum. Elektrokardiogram prikazuje spremembe v atrijski komponenti.
Za insuficienco mitralne zaklopke 2. stopnje je značilen razvoj pasivne oblike venske pljučna hipertenzija... Za to stopnjo so značilni številni simptomi motenj krvnega obtoka: težko dihanje in razbijanje srca med telesno aktivnostjo in v mirovanju, kašelj, napadi srčne astme, hemoptiza. Pri diagnosticiranju insuficience mitralne zaklopke 2. stopnje, širjenju meja srca v levo (1 - 2 cm), v desno (do 0,5 cm) in navzgor najdemo sistolični šum. Elektrokardiogram prikazuje spremembe v atrijski komponenti.
Nezadostnost mitralne zaklopke stopnja 3: klinična slika
Z insuficienco mitralne zaklopke stopnje 3 se razvije hipertrofija desnega prekata, ki jo spremljajo značilni simptomi: povečana jetra, razvoj edema, povečan venski tlak.
Diagnoza stopnje insuficience mitralne zaklopke stopnje 3 razkrije znatno razširitev meja srčne mišice, intenzivne sistolične šume. Elektrokardiogram prikazuje prisotnost mitralnega zoba, znake hipertrofije levega prekata.
Zdravljenje insuficience mitralne zaklopke, napoved
Zdravljenje insuficience mitralne zaklopke ureja eno pravilo: bolnik z diagnosticirano mitralno insuficienco je kirurški bolnik. Ta patologija ni predmet korekcije zdravil. Naloga kardiologa je pravilna priprava bolnik za operacijo.
Cilj konzervativnega zdravljenja insuficience mitralne zaklopke je nadzor srčnega utripa, preprečevanje trombemboličnih zapletov in zmanjšanje stopnje regurgitacije. Uporablja se tudi simptomatsko zdravljenje.
Med operacijo se vsadi mitralna zaklopka.
Napoved mitralne regurgitacije je v celoti odvisna od stopnje regurgitacije, resnosti okvare zaklopke in dinamike bolezni.
YouTube video, povezan s člankom:
Prirojene in pridobljene anomalije pri razvoju srčnih struktur veljajo za pogoste krivce zgodnjega nastopa invalidnosti pri pacientih vseh starosti. Verjeten izid je tudi kratkoročna smrt bolnika (3-5 let).
Okrevanje je malo verjetno, vendar razlogi za to niso v morebitni neozdravljivosti patoloških procesov. Vse je veliko bolj preprosto.
Po eni strani bolniki ne spremljajo pozorno lastnega zdravja, to je posledica nizke zdravstvene kulture in slabe izobrazbe.
Po drugi strani pa v večini držav ni programa zgodnjega presejanja za težave s srcem. To je nenavadno, saj so srčne patologije praktično prve po številu smrtnih primerov.
Mitralna insuficienca je stanje, v katerem se ventil ne more popolnoma zapreti. Zato regurgitacija ali povratni pretok krvi iz prekatov v preddvor.
Delovne količine tekočine vezivnega tkiva padec, ne da bi dosegli ustrezne vrednosti. Slabost izmeta povzroča nezadostno funkcionalno aktivnost struktur.
Hemodinamika je motena, tkiva dobijo manj kisika in hranil, hipoksija se konča z degenerativnimi in distrofičnimi spremembami. To je splošen proces, ki moti vse telesne sisteme.
Klinična tipizacija bolezni, ki povzroča bolezen, se izvaja iz različnih razlogov. Torej, odvisno od izvora, je izolirana ishemična oblika, ki je povezana s kršitvijo hemodinamike. To je klasična sorta.
Drugi je neishemičen, to pomeni, da ni povezan z odstopanji v oskrbi tkiv s kisikom. Je manj pogost in le v zgodnjih fazah.
Drug način za razvrstitev stanja temelji na resnosti klinične slike.
- Akutna sorta nastane kot posledica pretrganja tetivnih tetiv ventila, ki jo določajo hudi simptomi, pa tudi velika verjetnost zapletov in celo smrti.
- Kronična in nastane kot posledica dolgega poteka glavnega procesa, brez zdravljenja in gre skozi 3 faze. Okrevanje zahteva veliko truda, pogosteje je hitro, kar samo po sebi lahko privede do usodnih posledic (razmeroma redek pojav).
Glavna klinična klasifikacija za katero je značilna resnost patološkega procesa:
- JAZ. Faza popolne kompenzacije. Organ je še vedno sposoben uresničiti svoje funkcije, količina vračajoče se krvi ni večja od 15-20% celotne (hemodinamsko nepomembna). To je klasična različica, ki ustreza samemu začetku bolezni. V tem trenutku bolnik težave še ne čuti ali pa so manifestacije tako redke, da ne povzročajo suma. To je najboljši čas za terapijo.
- II. Delno nadomestilo. Telo se ne more več spoprijeti. Količina odtoka krvi v atrij je več kot 30% celotne količine. Okrevanje je možno s kirurškimi metodami, dinamično opazovanje se ne izvaja več, težavo je treba odpraviti. Atriji in prekati so preobremenjeni, prvi se razteza, drugi pa hipertrofira, da kompenzira raztezanje. Možno je ustaviti delo mišičnega organa.
- III. Dekompenzacija. Popolna motnja aktivnosti srčnih struktur. Regurgitacija je enakovredna stopnji 3 in je več kot 50%, kar vodi do izrazite klinične slike z zasoplostjo, zadušitvijo, pljučnim edemom, akutno aritmijo. Možnosti za ozdravitev so nejasne, nemogoče je natančno reči, kako verjetna je vrnitev v normalno življenje. Tudi s kompleksnim učinkom obstaja veliko tveganje za trajno okvaro in invalidnost.
Nekoliko redkeje ločimo 5 kliničnih stopenj, kar ni velikega pomena. To so vse iste različice 3. faze patologije, vendar so bolj diferencirane glede prognoze in simptomov. V skladu s tem govorijo tudi o distrofični in terminalni fazi.
Za razvijanje možnosti zdravljenja je potrebna razvrstitev.
Značilnosti hemodinamike
Nezadostnost mitralne zaklopke katere koli stopnje se določi zaradi motenega krvnega obtoka (hemodinamike) v tkivih in organih.
Postopek je posplošen, ker so verjetna odstopanja pri delu vseh struktur, kar pogosto vodi v sekundarne procese in hudo invalidnost.
Klinične možnosti so ledvična odpoved, jetrna disfunkcija, encefalopatija. Možna je vaskularna demenca.
Bistvo postopka je šibkost mitralne zaklopke. Običajno se njegove stene tesno zaprejo, kar preprečuje, da bi se kri iz prekatov vrnila v preddvore.
V ozadju obravnavanega pojava je značilna bolezen regurgitacija (povratni pretok krvi iz prekatov v preddvor).

Količina iztisnjenega tekočega vezivnega tkiva ni zadostna za zadostno oskrbo organov. Delovna količina krvi je odvisno od stopnje od 75 do 30 odstotkov ali manj. Izkazalo se je, da so funkcionalne količine majhne.
V zgodnjih fazah srce nadomešča pomanjkanje bikuspidalne zaklopke s povečanjem krčenja in povečanjem pogostosti kapi. A to še dolgo ni dovolj.
Po drugi strani pa prilagodljivi mehanizmi sami vodijo do okvar srčnih struktur: hipertrofija levega prekata, povečan tlak v pljučni arteriji, raztezanje levega atrija in posledično nastanek kroničnega srčnega popuščanja.

Posledično bo morda potrebna presaditev srca, kar je v večini primerov enako smrtni kazni.
Najbolj izrazita klinična slika na 3. stopnji patološkega procesa. Končno fazo spremlja popolna odpoved več organov.
Možnosti za ozdravitev so nadvse razočarajoče. Od tod zaključek: ob prvih sumih na težave s srcem se morate obrniti na kardiologa.
Tipični simptomi
Kot smo že omenili, obstajajo skupno 3 faze patološkega procesa. Nekoliko manj pogosto 5 je to natančnejša klinična možnost, vendar so v večji meri znanstvenega pomena kot praktične.
Približna slika je naslednja:
- Dispneja. Prvič, v trenutku močnih mehanskih obremenitev. V tem primeru je težko razumeti, kje se konča normalna fiziologija in začne bolezen. Ker so v okviru nizke ravni telesnega treninga možne enake manifestacije. Kasneje se v subkompenzirani in popolnoma nenadzorovani fazi simptom pojavi v mirovanju, tudi kadar bolnik leži. To bistveno zmanjša kakovost življenja in povzroči težave s pljuči, kompenzacijski mehanizmi uničijo celoten dihalni sistem in povzročijo zvišanje tlaka v istoimenski arteriji. To je dejavnik, ki poslabša osnovno bolezen in poslabša prognozo.
- Aritmija. V različnih različicah. Od tahikardije do oz. V okviru mitralne insuficience se izjemno redko pojavljajo tako imenovane nenevarne oblike patološkega procesa. Veliko pogosteje gre za nevarne pojave, ki vodijo do srčnega zastoja ali srčnega napada. Prekinitve je mogoče določiti sam, vendar ne vedno. Najbolj natančna diagnostična metoda je elektrokardiografija.
- Padec krvnega tlaka. Včasih do kritičnih ravni, zlasti v akutnem procesu. Možen je razvoj kardiogenega šoka. To je smrtonosno stanje, v približno 95% primerov vodi do smrti bolnika tudi ob pravočasnem oživljanju in kompleksni izpostavljenosti. Okrevanje je nemogoče, napovedi so skrajno neugodne.
- Pljučni edem.
- Tudi šibkost, zaspanost, letargija... V akutnem obdobju se napad panike pojavi z neprimernim vedenjem, povečano motorično aktivnostjo.
- Ascites. Ali kopičenje tekočine v trebuhu.
- Otekanje spodnjih okončin. Diuretiki so učinkoviti le v prvem trenutku, potem ne prinesejo želenega učinka.
Faze NMC
Stopnja patološkega procesa ima skupaj s stopnjo pomembno vlogo v klinični sliki.
Dodeliti:
- Faza 1 okvare MK ustreza popolni odsotnosti manifestacij. Ali pa so tako nepomembni, da niso pozorni nase.
- 2. stopnjo (zmerno) določa izrazitejša klinika. Pacient trpi zaradi kratkega dihanja v mirovanju in ob minimalni telesni aktivnosti se pojavijo bolečine v prsih nejasna geneza, težave z ritmom. Toda kakovost življenja je še vedno sprejemljiva, zato mnogi ne hodijo k zdravniku. Še posebej kadilci, ki svoje stanje pripisujejo posledicam uživanja tobačnih izdelkov.
- Fazo 3 (izrazito) določajo hudi simptomi, znatno zmanjšanje pomembnih kazalcev.
- 4 končna stopnja se skoraj vedno konča s smrtjo, okrevanje je nemogoče. Za lajšanje bolezni in dostojno smrt je zagotovljena paliativna oskrba.
Mitralna insuficienca 1. stopnje je najugodnejši trenutek za začetek zdravljenja. Kasneje, ko se klinična slika zaplete, je okrevanje manj verjetno.
Razlogi za razvoj patologije
Dejavniki nastanka problema so različni. Vedno imajo izvor bolezni.
Prirojene in pridobljene srčne napake
Paradoksalno je, da lahko težava nastane v okviru drugih srčnih sprememb in genetskih nepravilnosti (več o tem spodaj).
Torej je v ozadju aortne insuficience možno oslabitev mišic in tetivnih filamentov mitralne zaklopke.

Vsi tovrstni patološki procesi se pojavijo precej pozno. Nekateri jim niti ne dajo vedeti o sebi do smrtnega rezultata. Včasih se diagnoza postavi med postopkom obdukcije.
Prolaps ventila
Klinična različica organskih sprememb v srčni strukturi. Zanj je značilen umik vrhov formacije v preddvor.

Koronarna bolezen srca
Tipični starostni patološki proces. Pojavi se tudi pri bolnikih z miokardnim infarktom. Spremlja jo kronična podhranjenost srčnih struktur, katastrofalnih pojavov pa še ni.

Najverjetnejša posledica dolgotrajnega trenutnega stanja je nekroza srčnih tvorb... Kot posledica majhnega trofizma pride do distrofije ali oslabitve mitralne zaklopke. Zato njegova nezmožnost tesnega zapiranja.
Tudi operacija ni zagotovilo za okrevanje. Treba se je boriti z osnovnim vzrokom pojava.
Vnetne patologije srčnih struktur
Endokarditis kot možnost. Spremlja jo izrazita lezija kardiomiocitov, običajno nalezljivega izvora (70% primerov), manj pogosto avtoimunskega izvora (preostalih 30%).

Tako eno kot drugo pomeni postopno uničenje anatomskih struktur. Kombinirano zdravljenje z odpravo vnetnega procesa in po potrebi protetiko uničenega atrija.
Simptomi so izraziti, zato je skoraj nemogoče zamuditi trenutek začetka procesa. Zdravljenje je bolnišnično, pod stalnim objektivnim nadzorom.
Srčni napad
Akutna podhranjenost miokarda. Spremlja jo splošna nekroza oranskih tkiv. Obseg je odvisen od tega, katera žila je bila podvržena stenozi (zožitev) ali okluziji (blokada).

V vseh primerih je to običajen proces, pri katerem odmirajo pomembna področja srčnih struktur. Tudi s pravočasnim in kompetentnim zdravljenjem v bolnišnici je možnost popolnega okrevanja skoraj nič.
V vsakem primeru ostane groba rumena napaka, tako imenovana kardioskleroza, ko funkcionalna tkiva nadomestijo vezivna tkiva, ki se ne morejo krčiti in vzbujati.
Genetski sindromi
Povzročajo jih obremenjena dednost, redkeje drugi pojavi. Klasične možnosti so Marfan, Ehlers-Danlosova bolezen.
Vsi procesi se tako ali drugače kažejo s skupino simptomov, mnogi imajo zunanje znake. Nesorazmerje okončin, deformacije maksilofacialno območje, disfunkcionalne motnje jeter, ledvic in drugih organov.
Okrevanje je zapleteno. Običajno lahko diagnozo postavimo že v dojenčku, simptomi so izraziti, obstaja veliko objektivnih znakov. Obvezen je posvet z genetikom.
Avtoimunske bolezni
Klasičen proces s srčnimi nepravilnostmi je sistemski eritematozni lupus. Privede do uničenja mišičnega in vezivnega tkiva telesa. Vključno s srcem. Mitralna insuficienca se razvije razmeroma pozno, brez zdravljenja.
Revmatizem
Druga različica avtoimunske bolezni. Spremlja ga uničenje kaodiomiocitov. Teče v valovih, v krčih. Vsaka epizoda poslabša stanje srčnih struktur. Od tod tudi potreba po stalnem zdravljenju, da bi preprečili ponovitve bolezni in ohranili srce.
Subjektivni dejavniki
Glede na klinične študije so glavni kontingent bolnikov s kardiologi s sumom na mitralno insuficienco ljudje, starejši od 60 let.
Mladi trpijo manj pogosto in za to obstajajo dobri patološki razlogi. Pri starejših opažamo naravno staranje in degeneracijo tkiv. Kadilci, alkoholiki, ljudje s kroničnimi in zlasti kroničnimi boleznimi so v večji nevarnosti.
Moški zbolijo pogosteje kot ženske, razmerje je približno dva proti ena. S čim je to povezano, ni zagotovo znano. Predpostavljen s trdim delom in nagnjenostjo k slabim navadam.
Diagnostika
Kardiologi se ukvarjajo z zdravljenjem bolnikov z mitralno insuficienco in sumom na to. Načrtovanje radikalnega zdravljenja leži na plečih specializiranih kirurgov.
Približna shema raziskovanja:
- Ustna anketa. Vklopljeno zgodnje faze pritožb sploh ne bo, kasneje je prisoten simptomatski kompleks.
- Jemanje anamneze. Družinska anamneza, genetski dejavniki, razjasnitev slabih navad in življenjskega sloga.
- Poslušanje srčnega zvoka (avskultacija), ocena pogostosti krčenja. Omogoča odkrivanje aritmije v zgodnji fazi. Veliko odstopanj pa ni rutinsko ugotovljeno.
- Vsakodnevno Holterjevo spremljanje. Krvni tlak se zazna v 24 urah v kratkih intervalih. Takšne prireditve je bolje izvajati doma. Rezultat bo tako bolj natančen.

- Elektrokardiografija. Raziskovanje ritma s posebnim aparatom. Opazi najmanjša odstopanja pri delu organa.
- Ehokardiografija. Ultrazvočna tehnika. Namenjen prepoznavanju sprememb v miokardu. Klasične ugotovitve so hipertrofija levega prekata, dilatacija atrijskih komor.
- Angiografija.
- Po potrebi - MRI ali CT.
Prireditve potekajo postopoma. Če obstaja akutno stanje, je potreben minimalni seznam.
Simptomi mitralne regurgitacije so lahko nespecifični, zato mora biti bolnik v primeru sumljivih pritožb vsaj nekaj dni hospitaliziran zaradi nujne ocene narave stanja.
Zdravljenje
Kombinirani terapevtski učinek, uporaba kirurške tehnike in konzervativne načine. Odvisno od odra. Prevlada tako ali drugače. Glavna značilnost nadzora je smotrnost.
Zdravila
Mitralno insuficienco 1. stopnje odpravimo z zdravili, medtem ko posebna izbira zdravil pade na zdravnikova ramena.
Približna shema:
- Uporaba antihipertenzivnih zdravil. Od zaviralcev ACP do antagonistov kalcija in zaviralcev beta. To je klasično zdravljenje hipertenzija in simptomatsko zvišanje arterijskega tlaka.
- Sredstva proti trombocitom. Za normalizacijo reoloških lastnosti krvi. Fluidnost je ena glavnih lastnosti tekočega vezivnega tkiva. Predpisan je Aspirin Cardio.
- Statini. Glede na holesterolemijo in aterosklerozo v zvezi s tem.
Drugi patološki procesi, zunaj srca, ki pa povzročijo zelo neuspeh, se ustrezno odpravijo.
S sistemskim eritematoznim lupusom so predpisani kortikosteroidi in imunosupresivi, hepatoprotektorji za okrevanje pri odpovedi jeter itd.
Operativni
Kirurške metode so prikazane nekoliko manj pogosto, to je skrajni ukrep. Pravzaprav tudi pomanjkanje mitralne zaklopke 2. stopnje še ni razlog za poseg.
Vitalni kazalniki veljajo za osnovo radikalnega nadzora, odvisno od stopnje njihovega upada. Možno je dolgoročno dinamično opazovanje in uporaba zdravil kot del podporne oskrbe.
Kadar je konzervativno okrevanje nemogoče, kardiokirurgija ni več potrebna.
Imenovan:
- protetika (zamenjava) mitralne zaklopke z biološko ali mehansko;
- izrezovanje adhezij za stenozo;
- stentiranje koronarnih arterij, druge metode.

Posebno hudi primeri zahtevajo presaditev organov. To je podobno smrtni kazni, saj je verjetnost, da bi darovalca našli, zelo majhna tudi v razvitih državah, zlasti v zaostalih državah.
Spremembe življenjskega sloga so neučinkovite. Razen če se ne morete odpovedati kajenju in alkoholu. Ljudska zdravila so strogo kontraindicirana. Nezadostnost MC se odpravi le s klasičnimi metodami.
Napoved in verjetni zapleti
Možne posledice:
- Miokardni infarkt.
- Odpoved srca.
- Odpoved več organov.
- Kap.
- Kardiogeni šok.
- Pljučni edem.
To so potencialno smrtonosni pojavi. Napoved zdravljenja je ugodna le v zgodnjih fazah. Stopnja preživetja je 85%. Z dolgim \u200b\u200bpotekom patološkega procesa umrljivost v petletnem obdobju doseže 60%. Ko so povezani zapleti - 90%. Najslabšo prognozo daje ishemična oblika mitralne regurgitacije.
Degenerativne spremembe v mitralni zaklopki, na primer insuficienca, so pogosta bolezen srca. Pogostnost je določena pri 15% vseh prirojenih in pridobljenih stanj.
Zdravljenje je konzervativno v začetni fazi ali kirurško v poznejših fazah pod nadzorom kardiologa. Verjetnost popolne odprave patologije je v poznejših fazah majhna. Na začetku je postopek težko zaznati, vendar je to najboljši čas za terapijo.
12. oktober 2016Za nespecifično odpornost organizma je značilen koncept „ status interferona", Služi kot sestavni kriterij funkcionalno stanje IFN sistemi.
Izraz "interferonski status" je predlagal FI Ershov leta 1986. Hkrati je bila razvita metodologija za določanje statusa IFN in predstavljeni znanstveni dokazi o spremembah različnih povezav sistema IFN pri različnih oblikah patologije. V naslednjih letih se je ta tehnika pogosto uporabljala za določanje parametrov sistema IFN pri bolnikih z virusni hepatitis, gripe in akutnih respiratornih virusnih okužb, herpesa z avtoimunskimi, rakastimi in alergijskimi boleznimi ter drugimi oblikami patologije in posledično dokazan učinek eksogenih zdravil IFN-a, -b, -g in IFN na induktorje IFN. Kot se je izkazalo, zmanjšana interferonogeneza kaže na kroničnost bolezni, napredovanje virusne okužbe. Sindromi pomanjkanja IFN s popolno ali delno izgubo različnih povezav sistema IFN (alfa- ali gama-IFN) so vzrok ali posledica akutnih in kronično ponavljajočih se virusnih okužb, njihovih prirojenih ali pridobljenih napak, ki spremljajo stres, avtoimunske, alergijske, onkološke bolezni in aids. Upoštevati je treba, da v 10 - 20% primerov, tudi pri praktično zdravih ljudeh, različne vrste motnje nastajanja interferona. Na splošno " status interferona ", kot indikator funkcionalne aktivnosti sistema interferonov omogoča presoditev imunske reaktivnosti telesa in situ.
Trenutno se metoda za določanje "interferonskega statusa" izvaja z mikro metodo v skladu s tehniko v virološki škatli, pri čemer se upoštevajo sterilni pogoji. Za raziskave se uporablja celotna heparinizirana kri zdravih in bolnih ljudi. Status IFN je treba določiti na dan odvzema krvi. Metoda za določanje stanja IFN vam omogoča določitev naslednjih osnovnih kvantitativnih parametrov (U / ml):
- cirkulirajoči (serumski) IFN v krvi;
- raven IFN - tvorba levkocitov, kadar jo stimulirajo virus atipične kokošje kuge (NDV), sev Kansas in poznejša inaktivacija induktorja virusa in vitro;
- raven tvorbe IFN-g v levkocitih med njihovo indukcijo z mitogenom - fitohemaglutininom (PHA R, Difco) v odmerku 10 μg / ml in vitro.
- raven spontanega IFN in vitro.
Izjava o statusu IFN v več kot 500 vzorcih polne krvi praktično zdravih posameznikov je omogočila določitev povprečne kvantitativne vrednosti fiziološke norme kazalnikov stanja IFN... Torej, za kazalnike IFN-a normalno za odrasle vzemite vrednosti 640 U / ml, IFN-g - 128 U / ml, serumski IFN< 2-8 Ед/мл, спонтанно продуцируемого ИФН < 2 Ед/мл. При недостаточности интерфероногенеза 1, 2, 3, 4 степени продукция a-ИФН лейкоцитами соответственно составляла 320, 160-80, 40 и менее 40 Ед/мл, продукция g-ИФН лейкоцитами – 64, 32-16, 8, 4 и менее Ед/мл. За показатели ИФН-a в норме za otrokedo 14. leta starosti imajo vrednosti 320 U / ml, IFN-g - 64 U / ml, serumski IFN< 2-8 Ед/мл, спонтанно продуцируемого ИФН < 2 Ед/мл. При дефиците интерфероногенеза 1, 2, 3, 4 степени продукция a-ИФН лейкоцитами соответственно составляла 160, 80-40, 20 и менее 20 Ед/мл, продукция g-ИФН лейкоцитами – 32, 8-16, 4 и менее Ед/мл. Следует подчеркнуть, что у пожилых людей старше 60 лет в 70% случаев обнаруживается физиологическая недостаточность системы ИФН по 2 или 3 показателям, причём у каждого второго доминирует дефицит продукции g-ИФН (иммунного ИФН), что коррелирует со снижением у них показателей врожденного и адаптивного иммунитета.
Treba je opozoriti, da so bile zgornje fiziološke norme določene pred skoraj 20 leti. Trenutno se ekološke razmere nenehno slabšajo. Na primer, obstojna okužba s herpesvirusom je določena skoraj pri vsakem posamezniku, v družbi se povečujejo socialno-psihološke napetosti in stresne situacije, kar postopoma vodi v dejstvo, da se kazalniki fizioloških norm statusa IFN zmanjšujejo.
Pomemben dodatek k opredelitvi statusa IFN je kasneje razvit prepoznavanje individualne občutljivosti določenega bolnika na pripravke induktorjev IFN in imunomodulatorjev, kar ocenjujejo z zvišanjem titrov IFN-a in -g po učinku teh zdravil na levkocite v periferni krvi in \u200b\u200bvitro. Občutljivost levkocitov na zdravila se oceni glede na večkratnost povečanja titra:
- Pri več kot 4-kratni povečavi, močno izrazit;
- Pri 3-4-kratni povečavi, izrazito;
- Z dvakratnim povečanjem titrov alfa-, gama-IFN pod vplivom zdravila šibka občutljivost;
- Če se vrednost IFN-alfa, -gama pod vplivom zdravila ne spremeni, ni občutljivosti.
Pred začetkom zdravljenja je treba predpisati študijo stanja IFN z določitvijo občutljivosti na zdravila, da se določi optimalna občutljivost krvnih levkocitov na določena zdravila pri določenem bolniku, kar nam omogoča, da priporočamo uporabo najbolj aktivnih zdravil za zdravljenje.
Vrednotenje odkritih sprememb je lahko vodilo pri diagnozi, zdravljenju in prognozi bolezni virusne in nevirusne etiologije. Upoštevamo naslednje indikacije, za katere je potrebna študija statusa IFN:
- virusne okužbe: akutne in kronične oblike;
- alergijske in avtoimunske bolezni;
- ponavljajoče se oportunistične okužbe;
- pogosto bolni otroci, starejši ljudje;
- prirojene in pridobljene napake sistema IFN;
- klinična preskušanja zdravil IFN, induktorjev IFN in imunomodulatorjev;
- klinična uporaba zgornjih zdravil in ocena učinkovitosti terapije;
- razvoj individualnih režimov zdravljenja z zdravili IFN, njegovimi induktorji in drugimi imunoaktivnimi zdravili.
Opaziti je mogoče naslednje: stres, akutne virusne okužbe, alergijska stanja spremlja povišanje ravni krožečega interferona in zmanjšanje ravni inducibilne proizvodnje a- in g-IFN v levkocitih. Z bronhialno astmo, alergijski rinitis, atopijski dermatitisPri urtikariji so ravni interferona v obtoku pogosto povezane z resnostjo bolezni. Kronične virusne okužbe (gripa, herpes, hepatitis) spremlja zatiranje vseh kazalcev statusa interferona. Enako je značilno za avtoimunske bolezni (sistemski eritematozni lupus, revmatoidni artritis, multipla skleroza, ulcerozni kolitis, luskavica). Akutno limfocitno levkemijo, maligne formacije spremlja pomanjkanje inducibilne proizvodnje, zlasti gama-interferona.
Upoštevati je treba, da je treba rezultate študije statusa interferona obravnavati skupaj z ostalimi laboratorijskimi in klinično-anamnestičnimi podatki. Zmanjšanje proizvodnje alfa in gama interferona, ki je lahko vzrok in posledica akutnih in kroničnih virusnih bolezni, kaže na prirojeno ali pridobljeno pomanjkljivost interferonskega sistema in se lahko šteje kot indikacija za terapijo, ki stimulira interferon.
Študija parametrov statusa interferona se uporablja za izbiro in oceno učinkovitosti terapije pri uporabi zdravil eksogenega interferona, induktorjev interferona in imunomodulatorjev.
V kliničnih preskušanjih pripravkov IFN in njihovih induktorjev in / ali med naslednjimi klinična uporaba treba je preučiti spremljanje kazalnikov stanja IFN kot merilo za učinkovitost predlagane terapije.
Glede na izrazito protitumorogeno aktivnost IFN g, njegovo neposredno in obratno povezavo z interlevkinom in sistemom naravnih morilcev lahko pomanjkanje proizvodnje IFN g pri starejših, če ni drugih vzrokov zanjo, obravnavamo kot predklinični znak onkogenih bolezni. V skupino tveganja so lahko vključeni tudi pogosto bolni otroci in ženske v rodni dobi, zlasti ob prisotnosti različnih ginekoloških bolezni, povezanih s papiloma, herpesom, citomegalovirusom in klamidijskimi okužbami, saj imajo te okužbe praviloma latentno obstojno naravo.
Vse našteto kaže na smiselnost rednega testiranja sistema IFN pri ljudeh. Če je ugotovljena funkcionalna manjvrednost sistema IFN v različnih starostnih skupinah s povečanim tveganjem in v različnih patoloških stanjih, je treba sistem IFN popraviti. Znanstveno utemeljena taktika preventivne in terapevtske korekcije napak v sistemu IFN z uporabo pripravkov IFN in njegovih induktorjev ter imunomodulatorjev omogoča povečanje nespecifične odpornosti organizma v različnih patoloških stanjih in praviloma pokaže korelacijo s kliničnimi rezultati. Normalizacija kazalnikov stanja interferona običajno sovpada s časom s procesi zdravljenja.
Kot smo že omenili, se je eksogeni IFN (naravni in zlasti njegove rekombinantne oblike) razširil v medicinski praksi. Treba je opozoriti, da dolgotrajna uporaba interferonska terapija z onkološkimi boleznimi, hepatitisom B in C, multipla skleroza, papilomatoza, vodi do tvorbe protiteles, ki lahko delno nevtralizirajo učinek zdravila (protitelesa, ki nevtralizirajo HAT). Testiranje (odkrivanje in določanje količine) NAT je bistvena sestavina oskrbe pri teh bolnikih, saj zagotavlja informacije o enem najpomembnejših dejavnikov kliničnega odziva na zdravljenje z IFN.
Možnost razširjene klinične uporabe induktorjev IFN in imunomodulatorjev kot profilaksa in zdravljenje zahteva določitev občutljivosti njihovih levkocitov na ta zdravila pri zdravih posameznikih in bolnikih z različnimi oblikami patologije in znanstveno utemeljen nadzor nad učinkovitostjo njihovega delovanja. Določitev kazalnikov stanja IFN in njihova ocena omogočata tako nadzor kot tudi izbiro ustreznih (profilaktičnih in terapevtskih) shem za uporabo teh in drugih biološko aktivnih zdravil.
Ocenjevanje informativnost kazalnikov stanja IFN, lahko storite zaključki:
- indikatorji statusa IFN kot celote omogočajo presoditev imunske reaktivnosti organizma in situ;
- povišanje titra IFN v serumu lahko kaže na akutno stopnjo bolezni;
- obstaja neposredna povezava med indeksoma IFN 1. in 2. vrste in resnostjo bolezni ter obratna povezava s količino serumskega IFN;
- zmanjšanje proizvodnje IFN-a in IFN-g kaže na okvaro sistema IFN (prirojeno ali pridobljeno) in je indikacija za terapijo, ki stimulira IFN;
- nizka produkcija IFN-g ali njegova odsotnost pri osebah, starejših od 60 let, je lahko brez drugih razlogov predklinični znak onkoloških bolezni;
- obnova (normalizacija) kazalnikov stanja IFN običajno sovpada s procesi obnovitve;
- določanje stanja IFN v dinamiki pri uporabi zdravil eksogenega IFN, induktorjev IFN ali imunomodulatorjev lahko služi kot merilo za učinkovitost terapije pri bolnikih.
Pomembnost kazalniki stanja IFN so visoki, zlasti pri ocenjevanju kliničnega stanja tako zdravega kot bolnega človeka. Po celotnem številu kazalcev stanja IFN je mogoče oceniti eno ali drugo stopnjo okvare sistema s sposobnostjo tvorbe IFN iz krvnih levkocitov ali razlagati povišane ravni kroženja IFN v krvi in \u200b\u200bnjegove spontano proizvedene sinteze.
Upoštevati je treba pomembno dejstvo, da bo pravočasno predpisano, individualno izbrano zdravljenje s predhodnim testom za določitev občutljivosti levkocitov določene osebe na pripravke induktorjev IFN in / ali imunomodulatorjev privedlo do popravka stanja IFN tega posameznika in hitrejše klinične stabilizacije / okrevanja. ...
Glede na zgoraj navedeno je treba opozoriti, da so spremembe statusa IFN pri različnih oblikah patologije s potrebnim naknadnim odpravljanjem teh motenj povezane z uporabo korektivnih zdravil, ki vključujejo zdravila IFN, induktorje IFN, imunomodulatorje.
Literatura
- Grigoryan S.S., Mayorov I.A., Ivanova A.M., Ershov F.I. Ocena stanja interferona pri ljudeh, ki uporabljajo vzorce polne krvi. Vprašanja o virusologiji. 1988; 4: 433-436.
- Grigoryan S.S., Ospelnikova T.P., Ershov F.I. Določanje individualne občutljivosti ljudi na induktorje interferona in druga zdravila (po vplivu na status interferona). Smernice. Moskva. 2000; 14c.
- Ershov F.I. Interferonski sistem je normalen in patološki. M., Medicina. 1996, 239s.
Mitralna zaklopka obstaja v vsaki osebi in se nahaja med atrijem in prekatom srca. Stanje, ko ostane reža med ventili ventilov, se imenuje pomanjkanje mitralne zaklopke. Ta bolezen je nevarna zaradi napredovanja in povezave z drugimi okvarami srčnega sistema.
Vzroki za to patologijo so lahko prirojene bolezni srca in nepečene okužbe. Skoraj vedno to bolezen spremljajo tudi druge bolezni srca.
Na žalost so vsi, tudi majhni otroci, dovzetni za mitralno insuficienco. Oglejmo si podrobneje, kaj je insuficienca mitralne zaklopke, etiologija in patogeneza bolezni, glavni simptomi, metode zdravljenja in preprečevanja.
Nezadostnost mitralne zaklopke - opis
Nezadostnost mitralne zaklopkeMitralna insuficienca je srčna napaka, pri kateri pride do povratnega gibanja krvi iz levega prekata v levi atrij med krčenjem prekatov srca zaradi nepopolnega zapiranja njegovih ventilov. Mitralna insuficienca je najpogostejša vrsta bolezni srčnih zaklopk.
Odkrijemo ga pri polovici bolnikov s srčnimi napakami, predvsem v kombinaciji z mitralno stenozo (zožitev desne atrioventrikularne odprtine) in z aortnimi napakami - stenozami (zožitev aorte na nivoju zaklopke) ali insuficienco aortnih zaklopk (ohlapno zapiranje aortnih zaklopk v času sprostitve prekatov) ).
Nezadostnost mitralne zaklopke se redko pojavi samostojno (torej brez drugih srčnih napak) - le pri vsakem petdesetem bolniku s srčno napako.
Bistvo te napake je kršitev funkcije zapiranja ventila zaradi vlaknaste deformacije lističev, subvalvularnih struktur, dilatacije obročastoga vlakna ali kršitve celovitosti elementov mitralne zaklopke, kar povzroči vrnitev dela krvi iz levega prekata v atrij.
Te motnje znotrajsrčne hemodinamike spremlja zmanjšanje minutnega volumna krvnega obtoka, razvoj sindroma pljučne hipertenzije.

Glavni pokazatelj insuficience mitralne zaklopke je, da pride do regurgitacije krvi nazaj v levi atrij. V skladu s tem se razlikujejo stopnje insuficience.
- I stopnja - regurgitacija je šibka. V atrij pride do rahlega pretoka krvi, ki ga določimo na zaklopki.
- II stopnja - pretok regurgitantne krvi doseže sredino atrija.
- III stopnja - krvni obtok doseže zadnjo steno atrija. Dekompenzacija napake nastopi.
To vodi v dejstvo, da se v atriju nabere več krvi, kot bi moralo biti (tisto, ki je v normi + zapuščeno). Ta kri vstopi v prekat in povzroči krčenje z večjo silo, kot bi morala.
To vodi do hipertrofije prekatov (levo). Tako je napaka kompenzirana.
Več krvi vržemo nazaj. Zdaj atrij ne more pregnati vse krvi brez znatnega nihanja tlaka. V levem atriju se poveča tlak. V skladu s tem se poveča tudi tlak v pljučnih žilah.
Razširi se levi atrij, saj mišica ne more več iztisniti vse krvi. V posebej naprednih primerih se lahko poveča tudi desni prekat (težko je črpati kri v pljuča, kjer je stagnacija). Vendar je to precej redko.

Vso insuficienco mitralne zaklopke lahko razdelimo v tri skupine, odvisno od tega, kaj je glavni vzrok okvare.
- Organska odpoved. V teh primerih je razlog za okvaro sam ventil, na katerega vpliva nek dejavnik.
Pri približno 75% ljudi je vzrok revmatizem. Obstajajo številni drugi vzroki za organske motnje:
- sistemski eritematozni lupus - ventil vsebuje veliko vezivnega tkiva, ki je prizadeto pri avtoimunski bolezni;
- skleroderma - ta bolezen se nanaša tudi na bolezni vezivnega tkiva;
- miksomatozna degeneracija mitralne zaklopke - prizadeti so njeni lističi, ki izgubijo sposobnost tesnega zapiranja atrioventrikularne odprtine;
- infekcijski endokarditis - pogosto mikroorganizmi okužijo zaklopke ventila;
- kalcifikacija obroča mitralne zaklopke;
- omeniti velja tudi številne pogoje, v katerih se lopute ali tetive ventila lomijo, kar mu daje obliko.
Nezadostnost mitralne zaklopke je po resnosti razdeljena na štiri stopnje. Prolaps 1. stopnje je najlažja oblika. V tem primeru povratni pretok krvi ni večji od 20% in celotna količina ostane v atrijski meji. Zelo pogosto se ta bolezen diagnosticira skupaj z drugimi težavami s srcem.
Pomanjkanje stopnje 1 je težko diagnosticirati, saj skoraj ne povzroča vidnih simptomov in človeku omogoča tudi normalno življenje. Bolezen ne preprečuje nosečnosti. Vsi razlogi, ki so privedli do pojava 1. stopnje bolezni, so razdeljeni na prirojene in pridobljene.
V prvem primeru so bolezni srca lahko dedne, pojavijo se med intrauterinim razvojem. Toda najpogosteje se bolezen pridobi (v 99,4% primerov). Razlogi, ki so privedli do razvoja bolezni 1. stopnje, so:
- Revmatizem. Ta poraz je izražen kot neuspeh imunski sistem boj proti nekaterim vrstam streptokokov. Hkrati se razvije revmatizem sklepov, poškodbe drugih ventilov.
- Koronarna bolezen srca. Tetive in papilarne mišice, ki so odgovorne za zapiranje ventila, oslabijo ali počijo.
- Travmatske poškodbe. Najpogosteje vodijo do izrazitejšega poteka bolezni.
- Sistemski eritematozni lupus. Pacient razvije poškodbe vezivnega tkiva. Nezadostnost mitralne zaklopke je lahko prirojena in pridobljena, vključno s tistimi, ki sestavljajo zaklopke.
- Infektivni endokarditis. Škoda na patogenih listih mitralne zaklopke.
- Sklerodermija. Druga bolezen, ki prizadene celice vezivnega tkiva.
- Miksomatozna degeneracija mitralne zaklopke. Ventili, ki ločujejo atrij, izgubijo sposobnost tesnega zapiranja in puščajo režo.
- Relativna insuficienca. Ventil je normalen, vendar zaradi deformacije levega prekata in razširitve odprtine izgubi sposobnost tesnega zapiranja.
- Funkcionalna okvara. Patologije, povezane s papilarnimi mišicami in miokardom.
Bolezen se kaže pri moških in ženskah, zlasti med nosečnostjo. Najpogostejši vzrok (75% primerov) je nalezljiva bolezen, patogeni. Pravočasno zdravljenje bolezni bo najboljše preprečevanje pomanjkanja stopnje 1.
Nezadostnost mitralne zaklopke pri otrocih
Ta bolezen je pogosta pri majhnih otrocih in je prirojena ali pridobljena. Bolezen se lahko začne razvijati pri dojenčku tudi v maternici mater, kar se lahko zgodi iz naslednjih razlogov:
- ko bodoča mati prejme odmerek izpostavljenosti sevanju;
- pod vplivom maminih rentgenskih žarkov;
- v primeru, da mati prihodnjega otroka prenaša različne okužbe;
- dednost;
- genetske malformacije otroka v maternici, vključno s tistimi, povezanimi s težavami vezivnega tkiva (sindroma Marfan in Ehlers-Danlos).
Registracija te bolezni pri otroku veliko kasneje od njegovega rojstva je povezana z vplivom naslednjih dejavnikov na njegovo telo:
- predhodni kirurški posegi na srcu;
- endokarditis;
- valvulitis;
- srčne poškodbe.
Obstajajo takšne zdravstvene težave otrok, pri katerih bikusalni ventil doživi funkcionalno okvaro, zlasti:
- tumorske formacije;
- smrt ali delna deformacija nekaterih delov srca, ki se nahajajo v bližini ventila in so odgovorni za njegovo gibanje;
- ruptura vezivnega tkiva, skozi katero se srčna mišica dotika papilarnih mišic;
- divergenca izboklin ventila zaradi povečanja meja obročastega vlakna.
Drugi vzroki bolezni pri otrocih so lahko:
- revmatizem;
- razširjena kardiomiopatija;
- sistemski eritematozni lupus;
- miokarditis;
- prolaps mitralne zaklopke;
- koronarna bolezen srca;
- arterijska hipertenzija;
- aortne srčne napake.
Prirojena varianta bolezni se zelo hitro razvije in pri otroku povzroči srčno popuščanje. Za splošne simptome so značilni:
- nezmožnost otroka za dolgotrajno telesno aktivnost ali aktivnost;
- izguba teže, zastoj v rasti;
- oslabljen apetit;
- bolečine v srcu in prsnem košu;
- težko dihanje;
- prisotnost suhega kašlja;
- letargija;
- sledenje šumenju srca;
- nastanek srčne grbe.
Začetna stopnja mitralne insuficience v otroštvu lahko poteka brez vidnih manifestacij, kar se pozna šele med prehodom v težjo obliko. Pogosto to bolezen spremljajo različne težave s srcem - stenoza, prolaps itd.
Klinična slika bolezni se spreminja glede na njeno stopnjo:
- Najprej so manifestacije insuficience minimalne zaradi dvojnega dela otrokovega levega srca.
- Drugi je volumen krvi, ki teče v nasprotni smeri, enak 20-40% sistoličnega. Kri se lahko kopiči v pljučih in tvori zastoje.
- Tretja je težja oblika bolezni. Približno 40-60% krvi se premika v napačno smer, kar povzroči razvoj srčnega popuščanja;
- Četrti - regurgitacija je več kot 60%, pretok krvi popolnoma zapolni celoten levi atrij, kar povzroči hemodinamske motnje.
Regurgitacija (potek, ki je v nasprotju z normalno) znaša do 20% volumna sistolične krvi (to je ime količine krvi, ki jo v enem krčenju oddajajo srčni prekati).
Posledično se otrokovo zdravje poslabša, čuti hitro utrujenost, težko sapo, trpi zaradi napadov suhega kašlja, včasih s krvavimi pikami v izpljunku.
Diagnostika bolezni v otroštvu se izvaja z neinvazivnimi srčnimi posegi:
- ultrazvočni pregled;
- elektrokardiogram;
- ehokardiografija;
- spiralna računalniška tomografija;
- slikanje z magnetno resonanco;
- radiografija.
V zasebnih okoliščinah so potrebni dodatni diagnostični postopki - koronarna kardiografija in kateterizacija srčnih votlin.
Zdravnik otroka natančno pregleda, oceni njegov fizični razvoj, tonus in elastičnost kože, izmeri pulz in pritisk. Pomemben del pregleda je poslušanje srčnega ritma, tonov in zvokov ter iskanje tujih zvokov, ko pljuča delujejo.
Tolkala prsnega koša vam omogočajo razjasnitev velikosti srca, njegovega položaja in meja. Zbiranje in analiza anamneze bolezni in življenja vključuje razjasnitev pritožb, simptomov bolezni in vzročne bolezni. Poleg tega so predpisani tudi testi urina in krvi.
Pomanjkanje zdravljenja vodi do nepopravljivih zapletov in poškodb notranjih organov otroka, vključno s smrtjo. Ker otrokovo telo nenehno raste, se tudi srce poveča, zato je treba operacijo na srcu večkrat ponoviti. Otrok je vse življenje pod nadzorom kardiologa in srčnega kirurga.
Ker je mitralna regurgitacija pogosto zaplet vzročne bolezni, je pomembno, da to bolezen odpravimo, da obnovimo delovanje zaklopk.
Asimptomatski potek kronične faze te bolezni ne zahteva imenovanja posebnih terapevtskih ukrepov. Preostale faze bolezni vključujejo jemanje posebnih zdravil, katerih naloge vključujejo:
- vzdrževanje / stabilizacija srčnega ritma;
- preprečevanje / zdravljenje odpovedi krvnega obtoka.
Konzervativna terapija v poznih fazah insuficience ne daje želenega učinka, kar pojasnjuje potrebo po operativnih posegih (plastika ali uporaba proteze).

Glavni razlog za razvoj insuficience mitralne zaklopke je revmatične narave. Poleg tega se lahko organska mitralna insuficienca pojavi pri infektivnem endokarditisu, Liebman-Sachsovem bradavičastem endokarditisu in pri sistemskih boleznih vezivnega tkiva.
Funkcionalna (relativna) mitralna regurgitacija se lahko pojavi z ostro dilatacijo levega prekata z aortnimi napakami ("mitralizacija" aortnih napak, razširjena kardiomiopatija, anevrizma levega prekata, prolaps mitralnih zaklopk, kalcifikacija ventilnega obroča), ki moti mehanizem njegove zožitve med želodčno sistolo.
Možnost razvoja mitralne insuficience po mitralni komisurotomiji ni izključena. Običajno je na poti izolirati akutno in kronično mitralno insuficienco.
Akutna mitralna regurgitacija:
- ruptura tetivnih akordov kot posledica infekcijskega endokarditisa, miokardnega infarkta, travme;
- poškodbe papilarnih mišic;
- valvularna lezija kot zaplet pri kardiokirurgiji, perforacija pri infektivnem endokarditisu.
Kronična mitralna regurgitacija:
- revmatična naklonjenost;
- sistemske bolezni;
- prirojene ali dedne bolezni;
- hipertrofična kardiomiopatija;
- kalcifikacija mitralne zaklopke;
- tumorji.
Nepopolno zapiranje lističev mitralne zaklopke zagotavlja povratni pretok krvi (regurgitacija) iz prekata v atrij med sistolo. Presežna količina krvi v levem atriju razteza njegove stene, hkrati pa povečan pretok krvi v levi prekat povzroči njegovo dilatacijo in nato hipertrofijo.
Kasneje z oslabitvijo levega atrija in pod vplivom regurgitacijskih valov atrijski miokard izgubi tonus, poveča se tlak v votlini levega atrija, ki se retrogradno prenese v pljučne vene, - obstaja venska pljučna hipertenzija, ki se konča s progresivno dekompenzacijo desnega prekata.
Značilnosti hemodinamike pri mitralni insuficienci:
- regurgitacija do 5 ml nima praktične vrednosti;
- klinične manifestacije - z regurgitacijo v levem atriju najmanj 10 ml;
- dolgoročna kompenzacija napake (zagotovljena s hipertrofiranim levim prekatom po Frank-Starlingovem mehanizmu);
- hitro napredovanje z dekompenzacijo.
Povečanje kapi in srčnega volumna, zmanjšanje končnega sistoličnega volumna in odsotnost pljučne hipertenzije so kazalci kompenziranega stanja hemodinamike.

To napako dokaj uspešno nadomestimo z notranjimi zalogami telesa (predvsem srca). Zato bolniki dolgo časa doživljajo kakršno koli nelagodje in se po pomoč ne obračajo na zdravnike. Lahko pa opazimo številne bolj ali manj specifične simptome.
- Kašelj, najprej suh, nato z dodatkom izpljunka s prameni krvi, se pojavi s povečanjem resnosti stagnacije krvi v pljučnih žilah.
- Zasoplost - nastane kot posledica stagnacije krvi v pljučnih žilah.
- Hiter srčni utrip, občutek nepravilnega srčnega utripa, palpitacije, zdrsi na levi strani prsnega koša - se pojavijo, ko se aritmije (motnje srčnega ritma) razvijejo zaradi poškodbe srčne mišice po istem postopku, ki je povzročil insuficienco mitralne zaklopke (na primer srčna poškodba ali miokarditis - vnetje srčne mišice ) in s spremembo strukture atrija.
- Splošna šibkost in zmanjšana zmogljivost - povezana s kršitvijo porazdelitve krvi v telesu.
Vsi ti simptomi pa se lahko kažejo pri drugih srčnih napakah in boleznih, zato klinična slika ne more biti osnova za diagnozo, izvajajo se številne študije.
Klinično se na stopnji kompenzacije napak bolniki počutijo zadovoljivo, lahko izvajajo pomembno telesno aktivnost, patologijo odkrijejo naključno.
Nadalje, z zmanjšanjem kontraktilne funkcije levice. prekatov in zvišan tlak v pljučnem obtoku, se bolniki pritožujejo zaradi kratkega dihanja med vadbo in palpitacij. Lahko se pridružijo napadi srčne astme, dispneje v mirovanju.
Možen je kašelj, redkeje hemoptiza. Opažene so srčne bolezni - šivi, bolečine, pritiski, brez jasne povezave s telesno aktivnostjo. Odpovedi levega prekata se lahko pridruži še odpoved desnega prekata (edem, bolečina v desnem hipohondriju zaradi povečanja jeter in raztezanja kapsule), kasneje - popolna dekompenzacija.
Pri fizičnem pregledu je pozornost usmerjena na akrocianozo in zbledi mitralis, včasih tudi "srčno grbino". Pri palpaciji najdemo okrepljen difuzni apikalni impulz, ki ga povzroča hipertrofija in dilatacija levega prekata, lokaliziran v petem medrebrnem prostoru navzven od srednje klavikularne črte ali v šestem medrebrnem prostoru (pogosteje pri mladih bolnikih).
Meje relativne srčne otopelosti so razširjene v levo, navzgor in v desno. Avskultacija srca: prvi ton je na vrhu oslabljen (do popolne odsotnosti) - ker ni "obdobja zaprtih zaklopk", lahko nihanja, ki jih povzroči val regurgitacije, plastna.
Zaradi nihanja sten levega prekata se pogosto sliši povečan patološki zvok tretjega srca. Ton ima glavne razlike: moten v tonu, slišen na omejenem območju.
Odločilni znak okvare je sistolični šum - mehak, pihajoč, padajoč se konča, preden se pojavi drugi ton, se razširi na aksilarno regijo, kolikor je mogoče sliši ob globokem vdihu v položaju bolnika, ki leži na levi strani. Bolj ko je glasen in daljši sistolični šum, močnejša je mitralna regurgitacija.
Nad pljučno arterijo - naglas drugega tona, izražen zmerno in povezan z razvojem zastojev v majhnem krogu. Pogosto je slišati cepljenje drugega tona, povezano z zakasnitvijo komponente aortnega tona, saj se obdobje izgona povečane količine krvi iz levega prekata podaljša.
Pri pregledu pljuč najdemo znake, ki kažejo na stagnacijo v pljučnem obtoku (oslabitev dihanja, skrajšanje tolkalnega zvoka, krepitus ali majhni mehurčki nezvočni vlažni hrbti v zadnjih spodnjih delih pljuč).
V prihodnosti oslabitev desnega prekata vodi do stagnacije krvi in \u200b\u200bv sistemskem obtoku, kar se klinično kaže s povečanjem jeter, edemom spodnjih okončin. V kasnejših fazah se razvije kongestivna ciroza jeter, ascites.
Puls in krvni tlak s kompenzirano okvaro ostajata normalna, z dekompenzacijo - utrip se pospeši, krvni tlak se lahko nekoliko zmanjša. Atrijska fibrilacija je pogosta v naprednih fazah.

Že med rutinskim pregledom lahko sumimo na spremembo mitralne zaklopke:
- značilne pritožbe pacienta omogočajo oceno stopnje srčnega popuščanja;
- avskultacija razkrije zvoke;
- pri tolkalih se meje srčne otopelosti premaknejo v levo.
Glavna diagnostično pomembna metoda za mitralno regurgitacijo je ultrazvok srca, ki ga lahko dopolnimo z Dopplerjevim ultrazvokom, ki omogoča jasnejšo oceno stopnje regurgitacije.
Z ECHO-KG je mogoče ugotoviti vzrok za pojav bolezni srca in zaplete tega stanja. Na podlagi dobljenih meritev lahko presodimo stopnjo insuficience.
Opozoriti je treba, da je izolirana bolezen mitralne zaklopke precej redka in jo v večini primerov povzročajo revmatične spremembe.
Veliko pogosteje ultrazvok srca razkrije kombinirano insuficienco mitralne in trikuspidalne zaklopke. Takšne spremembe vodijo do hitrejše dekompenzacije srčnega popuščanja in zahtevajo takojšnjo zdravniško pomoč.
Pomožne diagnostične metode so:
- EKG, ki se spremeni le s sekundarno preobrazbo srčne mišice.
- Rentgen prsnega koša, pri katerem lahko sumimo na splošno povečanje velikosti srca.
- Trans-ezofagealni EKG lahko pomaga diagnosticirati atrijske aritmije.
- Vsakodnevno se izvajajo paroksizmi aritmije.
- Fonokardiografija lahko zazna hrup.
- Z ventrikulografijo s posebnim kontrastom je mogoče natančneje določiti stopnjo regurgitacije.
- Koronarografija se izvaja kot predoperativni pripravek ali ob sumu na ishemično naravo okvare.
- Pojavila se je analiza anamneze bolezni in pritožb - kako dolgo se pojavi zasoplost, palpitacije, kašelj (najprej suh, nato z izpljunkom z primesjo krvi), s čimer bolnik povezuje njihov pojav.
- Analiza življenjske zgodovine. Izkazalo se je, s čim je zbolel bolnik in njegovi bližnji sorodniki, kdo je bil bolnik po poklicu (ali je imel stik z nalezljivci), ali je šlo za nalezljive bolezni.
- Zdravniški pregled. Pri pregledu opazimo cianozo (cianozo) kože, "mitralno rdečico" (svetlo rdeča obarvanost pacientovih lic zaradi oslabljene oksigenacije krvi), "srčna grba" je utripajoč štrleč del leve strani prsnice (osrednja kost prsnega koša, na katero so pritrjena rebra) zaradi pomembnega povečanja levega prekata srca.
- Analiza krvi in \u200b\u200burina. Izvaja se za prepoznavanje vnetnega procesa in z njim povezanih bolezni.
- Kemija krvi. Raven holesterola (maščobam podobna snov), sladkorja in celotne beljakovine v krvi, kreatinin (produkt razgradnje beljakovin), sečna kislina (produkt razgradnje purinov - snovi iz celičnega jedra) je določena za prepoznavanje sočasnih poškodb organov.
- Imunološki test krvi. Določena bo vsebnost protiteles proti različnim mikroorganizmom in srčni mišici (posebne beljakovine, ki jih telo proizvaja, ki lahko uničijo tujke ali celice lastnega telesa) in raven C-reaktivnega proteina (beljakovine, katere raven v krvi naraste ob kakršnem koli vnetju).
- Elektrokardiografska študija (EKG) - omogoča oceno ritma srčnega utripa, prisotnost srčnih aritmij (na primer prezgodnje srčne kontrakcije), velikost srca in njegovo preobremenitev.
- Fonokardiogram (metoda za analizo srčnega šumenja) v primeru insuficience mitralne zaklopke dokazuje prisotnost sistoličnega (to je med krčenjem prekatov srca) hrupa v projekciji bikuspidalne zaklopke.
- Ehokardiografija (ehokardiografija - ultrazvočni pregled (ultrazvok) srca) je glavna metoda za določanje stanja mitralne zaklopke.
- Rentgen prsnega koša - ovrednoti velikost in lokacijo srca, spremembe v konfiguraciji srca (štrlenje sence srca v projekciji levega atrija in levega prekata), pojav zastoja krvi v pljučnih žilah.
- Kateterizacija srčnih votlin je diagnostična metoda, ki temelji na uvajanju katetrov (medicinskih instrumentov v obliki cevi) v srčno votlino in merjenju tlaka v levem atriju in levem prekatu.
- Spiralna računalniška tomografija (SCT) - metoda, ki temelji na snemanju serije rentgenskih žarkov na različnih globinah, in slikanje z magnetno resonanco (MRI) - metoda, ki temelji na poravnavi verig vode, kadar je telo izpostavljeno močnim magnetom, zagotavljata natančno sliko srca.
- Koronarna kardiografija (CKG) je metoda, pri kateri se v lastne žile srca in srčno votlino vbrizga kontrast (barvilo), kar omogoča njihovo natančno sliko, pa tudi oceno gibanja krvnega pretoka.
Anamneza lahko vključuje indikacije revmatičnega procesa, vnetnih bolezni, poškodb prsnega koša, tumorjev.
S tolkali (tapkanjem) se določi širitev srca v levo. Avskultacija (poslušanje) srca razkrije šum v sistoli (obdobje krčenja prekatov srca) v srčnem vrhu.
Za insuficienco mitralne zaklopke je najbolj značilno odkrivanje EKG povečanje levega atrija in levega prekata.
Izmeri se površina leve atrioventrikularne odprtine, pregledajo se lističi mitralne zaklopke glede sprememb njihove oblike (na primer gubanje lističev ali prisotnost razpok v njih), ohlapno zapiranje med krčenjem prekatov srca, prisotnost vegetacij (dodatne strukture na lističih ventilov).
Z ehokardiografijo se oceni tudi velikost votlin srca in debelina njegovih sten, stanje drugih srčnih zaklopk, zadebelitev endokarda (notranja obloga srca), prisotnost tekočine v perikardu (perikardialna vrečka).
Dopplerjeva ehokardiografija (ultrazvočni pregled gibanja krvi skozi žile in komore srca) razkrije povratni pretok krvi iz levega prekata v levi preddvor med krčenjem prekatov, pa tudi povišanje tlaka v pljučnih arterijah (posode, ki prinašajo kri v pljuča).
Z insuficienco mitralne zaklopke postane tlak v levem atriju praktično enak kot v levem prekatu.
Izvedeno pri načrtovanju kirurško zdravljenje okvara ali sum na sočasno koronarno srčno bolezen.
Zdravljenje mitralne regurgitacije
Blaga stopnja bolezni, ki je ne spremljajo nastopi simptomov, ne zahteva posebnega zdravljenja.
Zmerna insuficienca mitralne zaklopke ni indikacija za operacijo. V tem primeru zdravljenje poteka s pomočjo zdravil:
- zaviralci ACE preprečujejo sekundarno preobrazbo srčnega miokarda in zmanjšujejo simptome srčnega popuščanja;
- beta-blokatorji zmanjšajo stopnjo kontrakcij levega prekata in s tem povečajo iztisno frakcijo;
- diuretiki pospešujejo izločanje tekočine iz telesa in odpravljajo simptome stagnacije;
- vazodilatatorji zmanjšujejo stres na srcu z odlaganjem krvi in \u200b\u200btekočine v perifernih arterijah;
- srčni glikozidi spodbujajo krčenje srca in pomagajo v boju proti aritmijam;
- smiselno je uporabljati antikoagulante s stalno obliko atrijske fibrilacije;
- antibiotiki so predpisani za infektivni endokarditis;
- hormonska zdravila lahko vplivajo na potek revme.
V primeru akutnega razvoja regurgitacije lahko uporabimo intraaortno balonsko kontrapulsacijo. Med tem postopkom se v pacientovo aorto vstavi poseben ovalni balon za napihovanje, ki se protifazno odpre krčenju srca.
Posledično se poveča koronarni pretok krvi in \u200b\u200bpoveča tudi izmetna frakcija. Ta ukrep je začasen in je primeren predvsem za ishemijo papilarnih mišic ali kot predoperativni pripravek.
- Treba je zdraviti osnovno bolezen - vzroke za insuficienco mitralne zaklopke.
- Zdravljenje z zdravili je indicirano za zaplete mitralne insuficience (na primer zdravljenje srčnega popuščanja, motenj srčnega ritma itd.)
- Blaga do zmerna mitralna insuficienca ne zahteva posebnega zdravljenja.
Pri hudi in hudi mitralni insuficienci se izvaja kirurško zdravljenje: zamenjava plastike ali mitralne zaklopke.
- Kirurško zdravljenje insuficience trikuspidalne zaklopke se izvaja izključno v pogojih umetne cirkulacije (med operacijo kri po vsem telesu ne črpa srce, temveč električna črpalka).
Vrste operacij:
- Plastična kirurgija (to je normalizacija pretoka krvi skozi levo atrioventrikularno odprtino ob ohranjanju lastne mitralne zaklopke) se izvaja v primeru pomanjkanja mitralne zaklopke 2-3 stopinje in odsotnosti izrazitih sprememb na njenih izboklinah.
- Anuloplastika (plastika ventila) s šivanjem nosilnega obroča na dnu lističev mitralnega ventila. Obroč je sestavljen iz kovinske podlage, prekrite s sintetično tkanino;
- Skrajšanje akordov (tetivne niti, ki pritrdijo papilarne mišice na srčno mišico - notranje mišice srca, ki zagotavljajo gibanje ventilov);
- Odstranitev dela podolgovatega zadnjega mitralnega lističa.
- biološke proteze (izdelane iz aorte (to je največje žile) živali) - uporabljajo se pri otrocih in ženskah, ki načrtujejo nosečnost;
- v vseh drugih primerih se uporabljajo mehanski ventili (izdelani iz posebnih kovinskih zlitin).
- Po implantaciji (implantaciji) mehanske proteze bolniki potrebujejo stalen vnos zdravil iz skupine posrednih antikoagulantov (zdravil, ki zmanjšujejo strjevanje krvi z zaviranjem sinteze jeter snovi, ki so potrebne za strjevanje).
- Po implantaciji biološke proteze se antikoagulantna terapija izvaja kratek čas (1-3 mesece).
- Antikoagulantne terapije po popravilu ventila ne izvajamo.

Skupaj z zdravljenjem osnovne bolezni na 1. in 2. stopnji insuficience obstaja podporni in korektivni simptom zdravljenje z mamili:
- Uporaba vazodilatatorjev za uravnavanje sistoličnega tlaka v aorti, delovanje zaviralcev ACE v tem primeru velja za najbolj preučevano;
- Adrenergični zaviralci;
- Uporaba antikoagulantov za preprečevanje nastajanja krvnih strdkov;
- Diuretiki in antioksidanti;
- Antibiotiki kot preventiva, zlasti pri prolapsu.
Opozoriti je treba na nesmiselnost zdravljenja z zdravili in preprečiti poslabšanje bolnikovega stanja do te mere, da bodo nepopravljive posledice v srcu znižale napoved uspešnega posega ali onemogočile operacijo, saj težja kot je operacija, večja je smrtnost.
S pomočjo zdravil je mogoče bolnikovo stanje stabilizirati, a tudi z zdravili bolezen pogosto napreduje.
Operacija bolezni

Nemogoče je popolnoma ozdraviti okvare mitralne zaklopke z zdravili, zlasti na meji 2, na 3 in 4 stopnjah.
Če bolezen napreduje ali pride do akutne odpovedi in ni nobenega utemeljenega razloga za odpoved operacije, je operacija edina učinkovita metoda zdravljenja.
Med operacijo se izvaja plastika ali protetika potrebnih predelov, bolnik je med operacijo povezan s sistemom kardiopulmonalnega obvoda.
Plastična kirurgija se uporablja, kadar ni izrazitih sprememb v strukturi mitralnih zaklopk. Glede na patologijo (prolaps, loputo za mlačenje itd.) Izvedite:
- Popravek velikosti lopute ventila;
- Skrajšanje tetivnih filamentov (uravnavanje gibanja ventila);
- Popravek velikosti mitralnega obroča, na dnu njegovih ventilov je prišit poseben obroč (annuloplasty).
Komisurotomijo (razširitev lumna mitralne zaklopke) lahko izvedemo transtorakalno, ne da bi bili povezani s srčno-pljučnim aparatom. V primeru poapnenja in nizke gibljivosti zaklopk se opravi polnopravna operacija s povezavo umetne cirkulacije.
Komisurotomija vam omogoča, da odpravite resne napake, vendar se po takem posegu lahko kasneje razvije stenoza.
Cilj valvuloplastike je obnoviti zoženi ventil.
Balonska valvuloplastika ne zahteva odklopa srca od krvnega obtoka; operacija se opravi z rezom na arteriji ali veni stegna. To je najvarnejša operacija z najmanj zapleti.
Rekonstruktivne operacije, ki varčujejo z zaklopkami, pri otrocih, kot sta dekalcifikacija letakov in komisuroplastika, imajo ugodno prognozo. Toda v treh od desetih primerov morate opraviti drugo operacijo, da zamenjate mitralni ventil.
Da bi se temu izognili, v predoperativnem obdobju izmerijo stopnjo regurgitacije, določijo natančne parametre mitralne zaklopke in mitralnega obroča, primerjajo kazalnike s parametri otrokovega telesa in izračunajo domnevno prognozo, v skladu s katero je priporočljivo opraviti rekonstrukcijsko operacijo ali takoj opraviti zamenjavo mitralne zaklopke.
Zamenjava mitralnega ventila se uporablja pri izrazitih spremembah na ventilu ali kadar je bila plastika neučinkovita. Za otroke se uporabljajo biološke proteze iz aorte živali, ki se praviloma dobro ukoreninijo.
Operacija vam omogoča, da odpravite skoraj vse napake, pozneje ne povzroči razvoja stenoze, po šestmesečnem pooperativnem obdobju pa bo otrok lahko vodil polnopravni življenjski slog.

Za preprečevanje bolezni se izvajajo letni pregledi, če je bolezen asimptomatska, je edini preventivni ukrep letni ultrazvok srca. To je potrebno, da se vnaprej preprečijo in odkrijejo kakršne koli spremembe v delovanju srca.
V primeru so predpisani tudi preventivni ukrepi sekundarni pojav podpredsednik. V tem primeru so vsi ukrepi namenjeni odpravi žarišč kronične okužbe, ki je privedla do odpovedi. Poleg tega odpravijo znake hiperholesterolemije. Pacient mora redno opravljati diagnostiko in obiskati zdravnika.
Ob upoštevanju vseh priporočil zdravnika, pa tudi če se držite zdravega načina življenja, se težave mitralne zaklopke morda ne bodo pokazale skozi vse življenje. Ta bolezen ne vpliva močno na človekovo delovanje in nima kontraindikacij.
Nezadostnost mitralne zaklopke 1. stopnje je manjša oblika bolezni. Razlikuje se v kompleksni diagnostiki. Ne zahteva kirurških operacij.
Zdravljenje kakršnega koli srčnega popuščanja je obvezno, brez pravočasno zdravljenje zastoji v organih in nepopravljivi zapleti različne stopnje, vendar tudi pri odvračilnem zdravljenju z drogami smrtnost ostaja visoka.
Seveda je vsaka operacija na srcu nevarna, smrtnost po operaciji na odprtem srcu je pri otrocih 1 - 3% in se povečuje s številom sočasnih bolezni.
Valvuloplastika in kamisurotomija sta začasna ukrepa, zdravljenje insuficience s temi metodami je nemogoče in sčasoma bo treba postopke periodično ponavljati. Po protetiki se bolnik pooperativno zdravi in \u200b\u200bje vse življenje pod nadzorom zdravnika.
Med imenovanjem se opravi obvezna avskultacija otrokovega srca, ostale študije se predpišejo po potrebi.
Vir »hospital-israel.ru; lookmedbook.ru; pirogov-center.ru; iserdce.ru; mirbodrosti.com; detstrana.ru; bone-surgery.ru; lecheniedetej.ru "
serdtse1.ru
Opis bolezni
MIT (insuficienca mitralne zaklopke) je najpogostejša srčna nepravilnost. Od vseh bolnih 70% jih trpi zaradi izolirane oblike NCD... Običajno je revmatični endokarditis glavni vzrok za razvoj bolezni. Pogosto leto dni po prvem napadu povzroči bolezen srca kronična insuficienca, katerega zdravljenje je precej težko.
Skupina z največjim tveganjem vključuje ljudi z valvulitisom.... Ta bolezen poškoduje zaklopke zaklopk, zaradi česar so podvrženi procesom gubanja, uničenja in postopoma postajajo krajši od prvotne dolžine. Če je valvulitis v pozni fazi, se razvije kalcifikacija.
Septični endokarditis vodi do uničenja številnih srčnih struktur, zato ima IUD najhujše manifestacije. Listi ventila se ne prilegajo dovolj tesno med seboj. Ko so skozi ventil nepopolno zaprti, preveč odvajanja krvi, kar izzove njegov ponovni zagon in nastanek stagnirajočih procesov, povečanje pritiska. Vsi znaki vodijo do vedno večje okvare MK.
Vzroki in dejavniki tveganja
CMD prizadene ljudi z eno ali več naslednjimi patologijami:

- Prirojena nagnjenost.
- Sindrom displazije vezivnega tkiva.
- Prolaps mitralne zaklopke, za katero je značilna regurgitacija 2 in 3 stopinje.
- Uničenje in lomljenje akordov, ruptura ventilov SN zaradi poškodb v predelu prsnega koša.
- Raztrganje ventilov in akordov med razvojem endokarditisa nalezljive narave.
- Uničenje aparata, ki združuje zaklopke pri endokarditisu zaradi bolezni vezivnega tkiva.
- Infarkt dela mitralne zaklopke, čemur sledi nastanek brazgotin v subvalvularnem predelu.
- Spremembe oblike izboklin in tkiv pod zaklopkami, ko revmatizem.
- Povečanje mitralnega obroča z dilatacijo kardiomiopatija.
- Pomanjkanje funkcije zaklopke pri razvoju hipertrofične kardiomiopatije.
- Nezadostnost MC zaradi operacije.
Mitralno insuficienco pogosto spremlja še ena napaka - mitralna stenoza.
Vrste, oblike, stopnje
Z NMC oceni se celotni udarni volumen levega prekata... Glede na količino je bolezen razdeljena na 4 stopnje resnosti (naveden je odstotek krvi, ki se nerazdeli nepravilno):
- I (najmehkejši) - do 20%.
- II (zmerno) - 20-40%.
- III (srednja oblika) - 40-60%.
- IV (najhujša) - več kot 60%.
Glede na oblike poteka bolezni lahko razdelimo na akutno in kronično:

Pri določanju značilnosti gibanja mitralnih zaklopk 3 vrste klasifikacije patologije:
- 1 - standardna raven gibljivosti letaka (medtem ko boleče manifestacije vključujejo dilatacijo obročasto fibrosusa, perforacijo letaka).
- 2 - uničenje zaklopk (akordi imajo največjo škodo, saj so raztegnjeni ali pretrgani, kršena pa je tudi celovitost papilarnih mišic.
- 3 - zmanjšanje gibljivosti ventilov (prisilna povezava komisur, zmanjšanje dolžine akordov in njihova fuzija).
Nevarnosti in zapleti
S postopnim napredovanjem CCD se pojavijo naslednje motnje:
- Razvoj trombembolije zaradi stalne stagnacije velikega dela krvi.
- Tromboza ventila.
- Kap. Obstoječa tromboza ventila je zelo pomembna pri dejavnikih tveganja za možgansko kap.
- Atrijska fibrilacija.
- Kronični simptomi srčnega popuščanja.
- Mitralna regurgitacija (delna zavrnitev opravljanja funkcij mitralne zaklopke).
Simptomi in znaki
Resnost in resnost MCT je odvisna od stopnje njegovega razvoja v telesu:
- 1. stopnja bolezen nima posebnih simptomov.
- 2. stopnjane omogoča pacientom, da vadijo v pospešenem načinu, saj težko dihanje, tahikardija, bolečina v prsni koš, utrip srčnega ritma, nelagodje. Avskultacija pri mitralni insuficienci določa povečano intenzivnost tona in prisotnost hrupa v ozadju.
- 3. stopnja za katero je značilna odpoved levega prekata, hemodinamske patologije. Bolniki trpijo zaradi stalne kratke sape, ortopneje, pospešenega srčnega utripa, nelagodja v prsih, njihova koža je bolj bleda kot v zdravem stanju.
Več o mitralni regurgitaciji in hemodinamiki z njo iz video posnetka:
Kdaj k zdravniku in pri katerem
Pri prepoznavanju simptomov, značilnih za MCT, je to potrebno takoj se posvetujte s kardiologom, za zaustavitev bolezni v zgodnjih fazah. V tem primeru se je mogoče izogniti posvetovanju z drugimi zdravniki.
Včasih obstaja sum na revmatoidno etiologijo bolezni. Potem obiščite revmatologa za diagnozo in pravilno zdravljenje. Če je potrebna operacija, zdravljenje in nadaljnje zdravljenje težavo odpravi kardiokirurg.
Skupne metode za zaznavanje CCD:

Več o simptomih in diagnostiki iz videoposnetka:
CMC je treba ločiti od drugih srčnih patologij:
- Huda miokarditis.
- Prirojene in pridobljene srčne napake sorodne etiologije.
- Kardiomiopatija.
- MK prolaps.
Terapije
S hudimi simptomi CCD je bolnik indiciran za kirurški poseg. Operacija se nujno izvede iz naslednjih razlogov:

- V drugi in poznejših fazah je prostornina izliva krvi 40% celotne količine.
- Brez učinka od antibakterijska terapija in poslabšanje infekcijskega endokarditisa.
- Povečane deformacije, skleroza ventilov in tkiv, ki se nahajajo v subvalvularnem prostoru.
- V prisotnosti znakov progresivne disfunkcije levega prekata, skupaj s splošnim srčnim popuščanjem, pri 3-4 stopinjah.
- Srčno popuščanje v zgodnjih fazah lahko postane tudi razlog za operacijo, vendar je treba za oblikovanje indikacij razkriti trombembolijo velikih žil, ki se nahajajo v sistemskem obtoku.
Izvajajo se naslednje operacije:
- Rekonstruktivne operacije, ki varčujejo z zaklopkami, so potrebne za korekcijo NCD v otroštvu.
- Pri hudi pomanjkljivosti MV sta indicirana komisuroplastika in dekalcifikacija ventilov.
- Kordoplastika je namenjena normalizaciji gibljivosti letakov.
- Prenos vrvic je prikazan, ko odpadejo.
- Deli papilarne mišice so pritrjeni s pomočjo teflonskih blazinic. To je potrebno pri ločevanju mišične glave od preostale mišice.
- Ekordna protetika je potrebna v primeru popolnega uničenja.
- Valvuloplastika vam omogoča, da se izognete togosti ventilov.
- Anuloplastika je namenjena razbremenitvi pacienta pred regurgitacijo.
- Zamenjava ventila se izvede, kadar je močno deformiran ali kadar je fibroskleroza nepopravljiva in moti normalno življenje. Uporabljajo se mehanske in biološke proteze.
O minimalno invazivnih operacijah te bolezni iz video posnetka:
Kaj pričakovati in preventivni ukrepi
Z razvojem NMC napoved določa resnost poteka bolezni, to je stopnjo regurgitacije, pojav zapletov in nepopravljive spremembe v srčnih strukturah. Preživetje 10 let po diagnozi je večje kot pri podobnih hudih patologijah.
Če je insuficienca zaklopk blaga do zmerna, jo imajo ženske sposobnost rojevanja in rojstva otrok... Ko bolezen postane kronična, bi morali vsi bolniki opraviti ultrazvočni pregled in letno obiskati kardiologa. Če se poslabša, je treba pogosteje obiskovati bolnišnico.
Preprečevanje CMD je pri preprečevanju ali zgodnjem zdravljenju bolezni, ki povzročajo to patologijo... Vse bolezni ali manifestacije pomanjkanja mitralne zaklopke zaradi njene nepravilne ali zmanjšane zaklopke je treba hitro diagnosticirati in takoj zdraviti.
CMC je nevarna patologija, ki vodi do hudih destruktivnih procesov v srčnem tkivu, zato jo je treba ustrezno zdraviti. Bolniki lahko v skladu z zdravnikovimi priporočili nekaj časa po začetku zdravljenja
Mitralna insuficienca je vrsta valvularne bolezni srca. Patogenezo povzroča nepopolno zapiranje mitralne odprtine, pred katero pride do strukturnih motenj v zaklopkah, tkivih pod zaklopkami.
Za patologijo je značilna regurgitacija krvi v levi atrij iz levega prekata. Podrobno razmislimo, kaj to je, narava razvoja in klinična slika potek insuficience mitralne zaklopke pri 1, 2 in 3 stopnji bolezni, metode njenega zdravljenja in napoved vrnitve v normalno življenje.
MIT (insuficienca mitralne zaklopke) je najpogostejša srčna nepravilnost. Od vseh bolnih 70% jih trpi zaradi izolirane oblike NCD... Običajno je revmatični endokarditis glavni vzrok za razvoj bolezni. Pogosto je leto dni po prvem napadu težko pozdraviti bolezen srca.
Skupina z največjim tveganjem vključuje ljudi z valvulitisom.... Ta bolezen poškoduje zaklopke zaklopk, zaradi česar so podvrženi procesom gubanja, uničenja in postopoma postajajo krajši od prvotne dolžine. Če je valvulitis v pozni fazi, se razvije kalcifikacija.
Poleg tega se zaradi naštetih bolezni dolžina tetiv zmanjša, v papilarnih mišicah se pojavijo distrofični in sklerotični procesi.
Septični endokarditis vodi do uničenja številnih srčnih struktur, zato ima IUD najhujše manifestacije. Listi ventila se ne prilegajo dovolj tesno med seboj. Ko so skozi ventil nepopolno zaprti, preveč odvajanja krvi, kar izzove njegov ponovni zagon in nastanek stagnirajočih procesov, povečanje pritiska. Vsi znaki vodijo do vedno večje okvare MK.
Vzroki in dejavniki tveganja
CMD prizadene ljudi z eno ali več naslednjimi patologijami:
- Prirojena nagnjenost.
- Sindrom displazije vezivnega tkiva.
- Prolaps mitralne zaklopke, za katero je značilna regurgitacija 2 in 3 stopinje.
- Uničenje in lomljenje akordov, ruptura ventilov SN zaradi poškodb v predelu prsnega koša.
- Raztrganje ventilov in akordov med razvojem.
- Uničenje aparata, ki združuje zaklopke pri endokarditisu zaradi bolezni vezivnega tkiva.
- Infarkt dela mitralne zaklopke, čemur sledi nastanek brazgotin v subvalvularnem predelu.
- Spremembe oblike izboklin in tkiv pod zaklopkami, ko revmatizem.
- Povečanje mitralnega obroča z dilatacijo kardiomiopatija.
- Pomanjkanje funkcije zaklopke pri razvoju hipertrofične kardiomiopatije.
- Nezadostnost MC zaradi operacije.
Vrste, oblike, stopnje
Z NMC oceni se celotni udarni volumen levega prekata... Glede na količino je bolezen razdeljena na 4 stopnje resnosti (naveden je odstotek krvi, ki se nerazdeli nepravilno):
- I (najmehkejši) - do 20%.
- II (zmerno) - 20-40%.
- III (srednja oblika) - 40-60%.
- IV (najhujša) - več kot 60%.
Glede na oblike poteka bolezni lahko razdelimo na akutno in kronično:

Pri določanju značilnosti gibanja mitralnih zaklopk 3 vrste klasifikacije patologije:
- 1 - standardna raven gibljivosti letaka (medtem ko boleče manifestacije vključujejo dilatacijo obročasto fibrosusa, perforacijo letaka).
- 2 - uničenje zaklopk (akordi imajo največjo škodo, saj so raztegnjeni ali pretrgani, kršena pa je tudi celovitost papilarnih mišic.
- 3 - zmanjšanje gibljivosti ventilov (prisilna povezava komisur, zmanjšanje dolžine akordov in njihova fuzija).
Nevarnosti in zapleti
S postopnim napredovanjem CCD se pojavijo naslednje motnje:
- trombembolija zaradi stalne stagnacije velikega dela krvi.
- Tromboza ventila.
- Kap. Obstoječa tromboza ventila je zelo pomembna pri dejavnikih tveganja za možgansko kap.
- Atrijska fibrilacija.
- Kronični simptomi srčnega popuščanja.
- Mitralna regurgitacija (delna zavrnitev opravljanja funkcij mitralne zaklopke).
Mitralna insuficienca je vrsta valvularne bolezni srca. Patogenezo povzroča nepopolno zapiranje mitralne odprtine, pred katero pride do strukturnih motenj v zaklopkah, tkivih pod zaklopkami. Za patologijo je značilna regurgitacija krvi v levi atrij iz levega prekata.
Simptomi in znaki
Resnost in resnost MCT je odvisna od stopnje njegovega razvoja v telesu:
- 1. stopnja bolezen nima posebnih simptomov.
- 2. stopnjane omogoča pacientom, da vadijo v pospešenem načinu, saj se takoj pokažejo kratka sapa, tahikardija, bolečine v prsih, motnje srčnega ritma in nelagodje. Avskultacija pri mitralni insuficienci določa povečano intenzivnost tona in prisotnost hrupa v ozadju.
- 3. stopnja za katero je značilna odpoved levega prekata, hemodinamske patologije. Bolniki trpijo zaradi stalne kratke sape, ortopneje, pospešenega srčnega utripa, nelagodja v prsih, njihova koža je bolj bleda kot v zdravem stanju.
Več o mitralni regurgitaciji in hemodinamiki z njo iz video posnetka:
Kdaj k zdravniku in pri katerem
Pri prepoznavanju simptomov, značilnih za MCT, je to potrebno takoj se posvetujte s kardiologom, za zaustavitev bolezni v zgodnjih fazah. V tem primeru se je mogoče izogniti posvetovanju z drugimi zdravniki.
Včasih obstaja sum na revmatoidno etiologijo bolezni. Potem obiščite revmatologa za diagnozo in pravilno zdravljenje. Če je potrebna operacija, zdravljenje in nadaljnje zdravljenje težavo odpravi kardiokirurg.
Simptomi mitralne regurgitacije so lahko podobni simptomom drugih pridobljenih srčnih napak. Pisali smo več o tem, kako se kažejo.
Diagnostika
Skupne metode za zaznavanje CCD:

Več o simptomih in diagnostiki iz videoposnetka:
CMC je treba ločiti od drugih srčnih patologij:
- Huda miokarditis.
- Prirojene in pridobljene srčne napake sorodne etiologije.
- Kardiomiopatija.
- MK prolaps.
 in kako obnoviti to težavo? Vse podrobnosti boste našli v razpoložljivem pregledu.
in kako obnoviti to težavo? Vse podrobnosti boste našli v razpoložljivem pregledu.
O simptomih pomanjkanja aortne zaklopke in razlikah med to srčno napako, opisanih v tem članku v drugem gradivu.
Preberite tudi informacije o tem, kako se pojavlja Behcetova bolezen in kako nevarna je, z načini zdravljenja za to.
Terapije
S hudimi simptomi CCD je bolnik indiciran za kirurški poseg. Operacija se nujno izvede iz naslednjih razlogov:

- V drugi in poznejših fazah je prostornina izliva krvi 40% celotne količine.
- V odsotnosti učinka antibiotične terapije in poslabšanja infekcijskega endokarditisa.
- Povečane deformacije, skleroza ventilov in tkiv, ki se nahajajo v subvalvularnem prostoru.
- V prisotnosti znakov progresivne disfunkcije levega prekata, skupaj s splošnim srčnim popuščanjem, pri 3-4 stopinjah.
- Srčno popuščanje v zgodnjih fazah lahko postane tudi razlog za operacijo, vendar je treba za oblikovanje indikacij razkriti trombembolijo velikih žil, ki se nahajajo v sistemskem obtoku.
Izvajajo se naslednje operacije:
- Rekonstruktivne operacije, ki varčujejo z zaklopkami, so potrebne za korekcijo NCD v otroštvu.
- Pri hudi pomanjkljivosti MV sta indicirana komisuroplastika in dekalcifikacija ventilov.
- Kordoplastika je namenjena normalizaciji gibljivosti letakov.
- Prenos vrvic je prikazan, ko odpadejo.
- Deli papilarne mišice so pritrjeni s pomočjo teflonskih blazinic. To je potrebno pri ločevanju mišične glave od preostale mišice.
- Ekordna protetika je potrebna v primeru popolnega uničenja.
- Valvuloplastika vam omogoča, da se izognete togosti ventilov.
- Anuloplastika je namenjena razbremenitvi pacienta pred regurgitacijo.
- Zamenjava ventila se izvede, kadar je močno deformiran ali kadar je fibroskleroza nepopravljiva in moti normalno življenje. Uporabljajo se mehanske in biološke proteze.
O minimalno invazivnih operacijah te bolezni iz video posnetka:
Kaj pričakovati in preventivni ukrepi
Z razvojem NMC napoved določa resnost poteka bolezni, to je stopnjo regurgitacije, pojav zapletov in nepopravljive spremembe v srčnih strukturah. Preživetje 10 let po diagnozi je večje kot pri podobnih hudih patologijah.
Če je insuficienca zaklopk blaga do zmerna, jo imajo ženske sposobnost rojevanja in rojstva otrok... Ko bolezen postane kronična, bi morali vsi bolniki opraviti ultrazvočni pregled in letno obiskati kardiologa. Če se poslabša, je treba pogosteje obiskovati bolnišnico.
Ko se stanje poslabša, se izvaja kirurški poseg, zato morajo biti bolniki vedno pripravljeni na ta ukrep okrevanja po bolezni.
Preprečevanje CMD je pri preprečevanju ali zgodnjem zdravljenju bolezni, ki povzročajo to patologijo... Vse bolezni ali manifestacije pomanjkanja mitralne zaklopke zaradi njene nepravilne ali zmanjšane zaklopke je treba hitro diagnosticirati in takoj zdraviti.
CMC je nevarna patologija, ki vodi do hudih destruktivnih procesov v srčnem tkivu, zato jo je treba ustrezno zdraviti. Bolniki lahko v skladu z zdravnikovimi priporočili nekaj časa po začetku zdravljenja