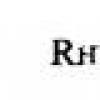Расчет индекса нома. Диагностика инсулинорезистентности, индексы HOMA и caro
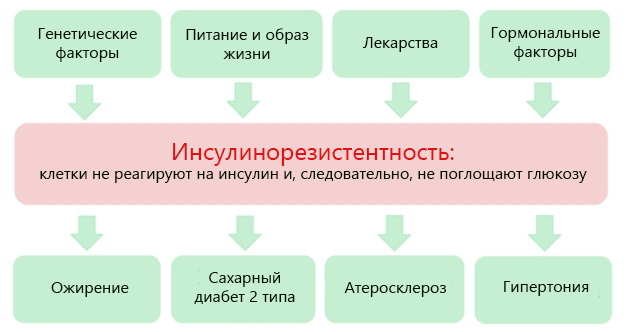
Всемирная Организация Здравоохранения признала, что ожирение во всём мире приобрело масштаб эпидемии. А связанная с ожирением инсулинорезистентность запускает каскад патологических процессов, приводящих к поражению практически всех органов и систем человека.
Что такое инсулинорезистентность, каковы её причины, а так же как её быстро определить, используя стандартные анализы, – вот основные вопросы, интересовавшие учёных 1990-х годов. В попытках на них ответить было выполнено множество исследований, доказавших роль инсулинорезистентности в развитии сахарного диабета 2 типа, сердечно-сосудистой патологии, женского бесплодия и других заболеваний.
Инсулинорезистентность – это снижение чувствительности тканей организма к действию инсулина.
В норме инсулин вырабатывается поджелудочной железой в том количестве, которого достаточно для поддержания уровня глюкозы в крови на физиологическом уровне. Он способствует попаданию глюкозы, основного энергетического субстрата, в клетку. При инсулинорезистентности снижается чувствительность тканей к инсулину, глюкоза не поступает в клетки, развивается энергетический голод. В ответ на это поджелудочная железа начинает вырабатывать ещё больше инсулина. Избыток глюкозы откладывается в виде жировой ткани, ещё больше усиливая резистентность к инсулину.
Возникновение инсулинорезистентности
Со временем резервы поджелудочной железы истощаются, клетки, работающие с перегрузкой, погибают, и развивается сахарный диабет.
Избыток инсулина оказывает действие и на обмен холестерина, усиливает образование свободных жирных кислот, атерогенных липидов, это приводит к развитию атеросклероза, а также повреждению свободными жирными кислотами самой поджелудочной железы.
Причины инсулинорезистентности
Инсулинорезистентность бывает физиологической, т. е. встречающейся в норме в определённые периоды жизни, и патологической.
Причины физиологической инсулинорезистентности:
- беременность;
- подростковый период;
- ночной сон;
- пожилой возраст;
- вторая фаза менструального цикла у женщин;
- диета, богатая жирами.
Причины инсулинорезистентности
Причины патологической инсулинорезистентности:
- ожирение;
- генетические дефекты молекулы инсулина, его рецепторов и действия;
- гиподинамия;
- избыточное употребление углеводов;
- эндокринные заболевания (тиреотоксикоз, болезнь Иценко-Кушинга, акромегалия, феохромацитома и др.);
- приём некоторых лекарств (гормоны, адреноблокаторы и др.);
- курение.
Признаки и симптомы инсулинорезистентности
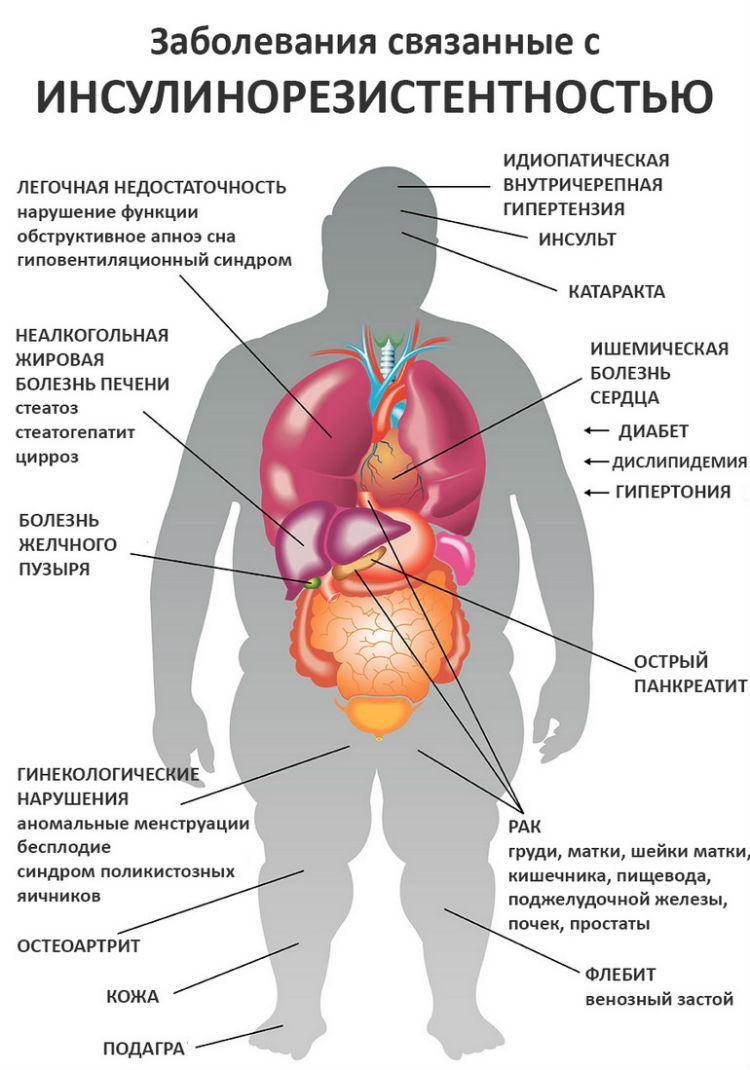
Основным признаком развивающейся инсулинорезистентности является абдоминальное ожирение. Абдоминальное ожирение – это вид ожирения, при котором избыток жировой ткани откладывается преимущественно в области живота и верхней части туловища.
Особенно опасно внутреннее абдоминальное ожирение, когда жировая ткань накапливается вокруг органов и мешает их правильной работе. Развивается жировая болезнь печени, атеросклероз, сдавливаются желудок и кишечник, мочевыводящие пути, страдают поджелудочная железа, репродуктивные органы.
Жировая ткань в области живота очень активна. Из неё образуется большое количество биологически активных веществ, способствующих развитию:
- атеросклероза;
- онкологических заболеваний;
- артериальной гипертензии;
- заболеваний суставов;
- тромбозов;
- дисфункции яичников.
Абдоминальное ожирение можно определить самому в домашних условиях. Для этого необходимо измерить окружность талии и разделить её на окружность бёдер. В норме этот показатель не превышает 0,8 у женщин и 1,0 у мужчин.
Второй важный симптом инсулинорезистентности – чёрный акантоз (acanthosis nigricans). Чёрный акантоз – это изменения кожных покровов в виде гиперпигментации и шелушения в естественных складках кожи (шея, подмышечные впадины, молочные железы, пах, межъягодичная складка).
У женщин инсулинорезистентность проявляется синдромом поликистозных яичников (СПКЯ). СПКЯ сопровождается нарушением менструального цикла, бесплодием и гирсутизмом, избыточным ростом волос по мужскому типу.
Синдром инсулинорезистентности
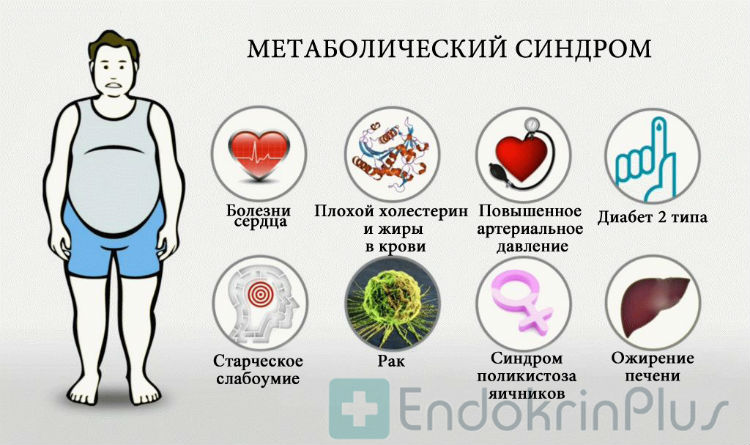
В связи с наличием большого количества патологических процессов, связанных с инсулинорезистентностью, их все было принято объединить в синдром инсулинорезистентности (метаболический синдром, синдром Х).
Метаболический синдром включает в себя:
- Абдоминальное ожирение (окружность талии: >80 см у женщин и >94 см у мужчин).
- Артериальную гипертензию (стойкое повышение артериального давления выше 140/90 мм рт. ст.).
- Сахарный диабет или нарушение толерантности к глюкозе.
- Нарушение обмена холестерина, повышение уровня его «плохих» фракций и снижение – «хороших».
Опасность метаболического синдрома – в высоком риске сосудистых катастроф (инсульты, инфаркты и т. п.). Избежать их можно только снизив вес и контролируя уровни артериального давления, а также глюкозы и фракций холестерина в крови.
Диагностика инсулинорезистентности
Определить инсулинорезистентность можно используя специальные тесты и анализы.
Прямые методы диагностики
Среди прямых методов диагностики инсулинорезистентности наиболее точным является эугликемический гиперинсулинемический клэмп (ЭГК, клэмп-тест). Клэмп-тест заключается в одновременном введении пациенту растворов глюкозы и инсулина внутривенно. Если количество введённого инсулина не соответствует (превышает) количеству введённой глюкозы, говорят об инсулинорезистентности.
В настоящее время клэмп-тест используется только в научно-исследовательских целях, поскольку он сложен в выполнении, требует специальной подготовки и внутривенного доступа.
Непрямые методы диагностики
Непрямые методы диагностики оценивают влияние собственного, а не введённого извне, инсулина на обмен глюкозы.
Пероральный глюкозотолерантный тест (ПГТТ)
Пероральный глюкозотолерантный тест выполняется следующим образом. Пациент сдаёт кровь натощак, затем выпивает раствор, содержащий 75 г глюкозы, и повторно пересдаёт анализ через 2 часа. В ходе теста оцениваются уровни глюкозы, а также инсулина и С-пептида. С-пептид – это белок, с которым связан инсулин в своём депо.
Нарушение гликемии натощак и нарушение толерантности к глюкозе расцениваются как преддиабет и в большинстве случаев сопровождаются инсулинорезистентностью. Если в ходе теста соотнести уровни глюкозы с уровнями инсулина и С-пептида, более быстрое повышение последних так же говорит о наличии резистентности к инсулину.
Внутривенный глюкозотолерантный тест (ВВГТТ)
Внутривенный глюкозотолерантный тест похож на ПГТТ. Но в этом случае глюкозу вводят внутривенно, после чего через короткие промежутки времени многократно оценивают те же показатели, что и при ПГТТ. Этот анализ более достоверен в случае, когда у пациента есть заболевания желудочно-кишечного тракта, нарушающие всасывание глюкозы.
Расчёт индексов инсулинорезистентности
Наиболее простой и доступный способ выявления инсулинорезистентности – расчёт её индексов. Для этого человеку достаточно просто сдать кровь из вены. В крови определят уровни инсулина и глюкозы и по специальным формулам рассчитают индексы НОМА-IR и caro. Их также называют анализом на инсулинорезистентность.
Индекс НОМА-IR – расчёт, норма и патология
Индекс НОМА-IR (Homeostasis Model Assessment of Insulin Resistance) рассчитывается по следующей формуле:
НОМА = (уровень глюкозы (ммоль/л) * уровень инсулина (мкМЕ/мл)) / 22,5
В норме индекс инсулинорезистентности НОМА не превышает 2,7, причём этот показатель одинаков как для мужчин, так и для женщин и после 18 лет не зависит от возраста. В подростковый период он несколько повышается из-за физиологической резистентности к инсулину в этом возрасте.
Причины повышения индекса НОМА:
- инсулинорезистентность, которая говорит о возможном развитии сахарного диабета, атеросклероза, синдрома поликистозных яичников, чаще на фоне ожирения;
- гестационный сахарный диабет (диабет беременных);
- эндокринные заболевания (тиреотоксикоз, феохромацитома и др.);
- приём некоторых лекарственных препаратов (гормоны, адреноблокаторы, препараты, снижающие уровень холестерина);
- хронические заболевания печени;
- острые инфекционные заболевания.
Индекс caro
Данный индекс также расчётный показатель.
Индекс caro = уровень глюкозы (ммоль/л) / уровень инсулина (мкМЕ/мл)
Индекс caro у здорового человека составляет не менее 0,33.
Снижение этого показателя – верный признак резистентности к инсулину.
Анализы на инсулинорезистентность сдаются утром натощак, после 10–14-часового перерыва в приёме пищи. Нежелательно их сдавать после сильных стрессов, в период острых заболеваний и обострения хронических.
Определение уровней глюкозы, инсулина и С-пептида в крови
 Определение только уровня глюкозы, инсулина либо С-пептида в крови, отдельно от других показателей, малоинформативно. Они должны учитываться в комплексе, поскольку повышение только глюкозы в крови может говорить о неправильной подготовке к сдаче анализа, а только инсулина – о введении препарата инсулина извне в виде инъекций. Только убедившись, что количества инсулина и С-пептида превышают должные при данном уровне гликемии, можно говорить о резистентности к инсулину.
Определение только уровня глюкозы, инсулина либо С-пептида в крови, отдельно от других показателей, малоинформативно. Они должны учитываться в комплексе, поскольку повышение только глюкозы в крови может говорить о неправильной подготовке к сдаче анализа, а только инсулина – о введении препарата инсулина извне в виде инъекций. Только убедившись, что количества инсулина и С-пептида превышают должные при данном уровне гликемии, можно говорить о резистентности к инсулину.
Лечение инсулинорезистентности – диета, спорт, препараты
После обследования, сдачи анализов и вычисления индексов НОМА и caro человека прежде всего волнует вопрос, как вылечить инсулинорезистентность. Здесь важно понимать, что резистентность к инсулину – это физиологическая норма в определённые периоды жизни. Она сформировалась в процессе эволюции как способ адаптации к периодам длительной нехватки пищи. И лечить физиологическую инсулинорезистентность в подростковый период, или во время беременности, например, не нужно.
Патологическая же инсулинорезистентность, приводящая к развитию серьёзных заболеваний, нуждается в коррекции.
Снизить инсулинорезистентность можно самым простым способом – снизив вес. Уменьшение количества жировой ткани приводит к повышению чувствительности клеток организма к инсулину.
В снижении веса важны 2 момента: постоянные физические нагрузки и соблюдение гипокалорийной диеты.
Физические нагрузки должны быть регулярными, аэробными, 3 раза в неделю по 45 мин. Хорошо подойдут бег, плавание, занятия фитнесом, танцами. Во время занятий активно работают мышцы, а именно в них находится большое количество рецепторов инсулина. Активно тренируясь, человек открывает доступ гормону к его рецепторам, преодолевая резистентность.
Правильное питание и соблюдение гипокалорийной диеты – такой же важный шаг в похудении и лечении инсулинорезистентности, как и спорт. Нужно резко снизить употребление простых углеводов (сахар, конфеты, шоколад, хлебобулочные изделия). Меню при инсулинорезистентности должно состоять из 5–6 приёмов пищи, порции необходимо уменьшить на 20–30%, стараться ограничить животные жиры и увеличить количество клетчатки в пище.
На практике часто оказывается, что похудеть человеку с инсулинорезистентностью не так просто. Если при соблюдении диеты и наличии достаточной физической нагрузки не достигается снижение веса, назначаются лекарственные препараты.
Наиболее часто используется метформин. Он усиливает чувствительность тканей к инсулину, уменьшает образование глюкозы в печени, усиливает потребление глюкозы мышцами, уменьшает её всасывание в кишечнике. Принимается этот препарат только по назначению врача и под его контролем, поскольку имеет ряд побочных эффектов и противопоказаний.
Окт 18, 2017 Inpire
- Описание
- Подготовка
- Показания
- Интерпретация результатов
Наиболее распространенный метод оценки резистентности к инсулину, связанный с определением базального (натощак) соотношения уровня глюкозы и инсулина.
Исследование проводится строго натощак, после 8-12-часового периода ночного голодания. В профиль входят показатели:
- глюкоза
- инсулин
- расчетный индекс инсулинорезистентности HOMA- IR.
Резистентность к инсулину ассоциирована с повышенным риском развития диабета и сердечно-сосудистых заболеваний и, очевидно, является компонентом патофизиологических механизмов, лежащих в основе связи ожирения с этими видами заболеваний (в том числе, в метаболическом синдроме ). Наиболее простым методом оценки резистентности к инсулину является индекс инсулинорезистентности HOMA-IR - показатель, происходящий из работы Matthews D.R. с соавт, 1985, связанной с разработкой математической гомеостатической модели для оценки резистентности к инсулину (HOMA-IR - Ho meostasis M odel A ssessment of I nsulin R esistance). Как было продемонстрировано, соотношение базального (натощак) уровня инсулина и глюкозы, являясь отражением их взаимодействия в петле обратной связи, в значительной степени коррелирует с оценкой резистентности к инсулину в классическом прямом методе оценки эффектов инсулина на метаболизм глюкозы - гиперинсулинемическим эугликемическим клэмп-методе.
Индекс HOMA-IR рассчитывают по формуле: HOMA-IR = глюкоза натощак (ммоль/л) х инсулин натощак (мкЕд/мл) /22,5.
При повышении уровня глюкозы или инсулина натощак индекс HOMA-IR, соответственно, растет. Например, если натощак глюкоза составляет 4,5 ммоль/л, а инсулин - 5,0 мкЕд/мл, HOMA-IR =1,0; если натощак глюкоза составляет 6,0 ммоль, а инсулин - 15 мкЕд/мл, HOMA-IR = 4,0.
Пороговое значение резистентности к инсулину, выраженной в HOMA-IR, обычно определяют как 75 перцентиль его кумулятивного популяционного распределения. Порог HOMA-IR зависим от метода определения инсулина, его сложно стандартизовать. Выбор порогового значения, кроме того, может зависеть от целей исследования и выбранной референсной группы.
Индекс HOMA-IR не входит в основные диагностические критерии метаболического синдрома, но его используют в качестве дополнительных лабораторных исследований этого профиля. В оценке риска развития сахарного диабета в группе людей с уровнем глюкозы ниже 7 ммоль/л HOMA-IR более информативен, чем сами по себе глюкоза или инсулин натощак. Использование в клинической практике в диагностических целях математических моделей оценки инсулинорезистентности, основанных на определении уровня инсулина и глюкозы плазмы натощак имеет ряд ограничений и не всегда допустимо для решения вопроса о назначении сахароснижающей терапии, но может быть применено для динамического наблюдения. Нарушенную резистентность к инсулину с повышенной частотой отмечают при хроническом гепатите С (генотип 1). Повышение HOMA-IR среди таких пациентов ассоциировано с худшим ответом на терапию, чем у пациентов с нормальной инсулинорезистентностью, в связи с чем коррекция инсулинорезистентности рассматривается как одна из новых целей в терапии гепатита С. Повышение инсулинорезистентности (HOMA-IR) наблюдают при неалкогольном стеатозе печени.
Строго натощак после ночного периода голодания от 8 до 14 часов.
Накануне исследования необходимо исключить повышенные психоэмоциональные и физические нагрузки (спортивные тренировки), приём алкоголя, за час до исследования - курение.
Обсудить с направляющим врачом вопрос о целесообразности проведения исследования на фоне текущего приема лекарственных препаратов или их отмены.
- В целях оценки и наблюдения за динамикой инсулинорезистентности в комплексе тестов при обследовании пациентов с ожирением, диабетом, метаболическим синдромом, синдромом поликистозных яичников (СПКЯ) , пациентов с хроническим гепатитом С , пациентов с неалкогольным стеатозом печени.
- При оценке риска развития диабета и сердечно-сосудистых заболеваний .
Интерпретация результатов исследования содержит информацию для лечащего врача и не является диагнозом. Информацию из этого раздела нельзя использовать для самодиагностики и самолечения. Точный диагноз ставит врач, используя как результаты данного обследования, так и нужную информацию из других источников: анамнеза, результатов других обследований и т.д.
Единицы измерения: условные единицы
Референсные значения HOMA-IR :
(2,7 - порог, соответствующий 75 перцентилю популяционных значений взрослых людей 20-60 лет, без диабета; выбор порогового значения может зависеть от целей исследования)
Повышение значений HOMA-IR соответствует повышению резистентности к инсулину и повышенному риску развития сахарного диабета и сердечно-сосудистых заболеваний.
Литература
1. Matthews DR et al. Homeostasis model assessment: insulin resistance and beta-cell function from fasting plasma glucose and insulin concentrations in man. Diabetologia, 1985, 28 (7), 412-419.
2. Долгов В.В. с соавт. Лабораторная диагностика нарушений обмена углеводов. Метаболический синдром, сахарный диабет. М. 2006.
3. Romero-Gomez M. et al. Insulin resistance impairs sustained response rate to peginterferon plus ribavirin in chronic hepatitis C patients. Gastroenterology, 2006, 128 (3), 636-641.
4. Майоров Александр Юрьевич Состояние инсулинорезистентности в эволюции сахарного диабета 2 типа. Автореф. дисс. д. м. н, М, 2009
5.О.О. Хафисова, Т.С. Поликарпова, Н.В. Мазурчик, П.П. Огурцов Влияние метформина на формирование устойчивого вирусологического ответа при проведении комбинированной противовирусной терапии хронического гепатита с Пег-ИФНa2b и рибавирином у пациентов с исходной инсулинорезистентностью. Вестник РУДН. Сер. Медицина 2011, №2.
Чтобы косвенно определить, как работает инсулин в человеческом организме, используют специальный метод под названием индекс НОМА. С помощью него эндокринолог может определить, в каком соотношении у пациента находится гормон инсулин и какой показатель глюкозы. Такое исследование позволяет выявить страшный недуг под названием «сахарный диабет» на первых стадиях заболевания и своевременно назначить эффективное лечение пациенту.
Что влияет на выработку инсулина
При ежедневном употреблении пищи, особенно углеводов, желудочно-кишечный тракт начинает их расщеплять и превращать в глюкозу, которая подпитывает клетки человеческого организма и все мышцы. Как только глюкоза проникает в кровеносные сосуды, при помощи инсулина она перенаправляется к клеткам, быстро проникает сквозь защитный слой и предоставляет им жизненно необходимую энергию.
Основная функция инсулина, который вырабатывается в поджелудочной железе, – добавить, как говорится, «сил» глюкозе, чтобы она быстро смогла проникнуть сквозь защиту клеток. Если глюкоза длительное время находится в крови, то сахар будет повышен, так как начнет происходить накопление большого количества фермента.
При инсулинорезистентности инсулин не готов справляться со своей основной задачей. Это означает, что глюкоза не может попасть внутрь человеческих клеток. Чтобы улучшить работу инсулина, поджелудочная железа начинает больше выделять гормона, в итоге его также накапливается в избытке. А избыток глюкозы превращается в жир, обволакивает внешние стенки тканей, что еще больше усугубляет ситуацию, ведь сквозь жировые клетки глюкозе еще труднее проникнуть внутрь. Постепенно человек начинает набирать лишние килограммы, начинается процесс ожирения.
Индекс НОМА и его нормальные показатели
Если при сдаче анализа показатель индекс НОМА не превышает отметку 2,5-2,7, то он будет в норме. Следует уточнить, что индекс-показатель может быть разным, в зависимости от производимого исследования.
Если исследования укажут, что индекс НОМА повышен, то у пациента нередко начинают прогрессировать следующие заболевания:
- Сахарный диабет.
- Гипертензия артериальная.
- Артериосклероз.
- Другие заболевания, которые могут повлиять на работу сердца и сосудов.
Чтобы вовремя начать лечить недуг, следует незамедлительно посетить врача при первых признаках заболевания.
Какие первые признаки инсулинорезистентности
Начальные признаки инсулинорезистентности человек может заметить самостоятельно и как можно быстрее записаться на прием к эндокринологу. На начальной стадии заболевания у человека наблюдается:
- повышенное артериальное давление;
- отложение жировых тканей, особенно в районе талии;
- плохие результаты анализов как крови, так и мочи.
Чтобы точно определить степень заболевания и понять причины недуга, врач назначит диагностические исследования в виде анализов. Для получения правильного анализа, который покажет индекс, нужно придерживаться следующих правил:
- не употреблять перед анализом никакой пищи, разрешается пить очищенную воду;
- прийти для сдачи исследований в поликлинику ранним утром;
- вечером не есть сладкого или мучного, а также жирной или соленой пищи.
При употреблении различных лекарственных препаратов следует заранее обговорить их название с врачом. Дело в том, что некоторые медикаментозные средства могут повлиять на индекс, в итоге расчет окажется неверным, и врач назначит, исходя из полученных анализов, неправильное лечение. Для расшифровки применяется специальная формула. К примеру, если лабораторные исследования покажут, что глюкоза приравнивается к показателю 7,3, гормон инсулина – 19, то индекс НОМА составит 5,77. Разумеется, индекс будет сильно повышен, ведь его нормальный уровень не должен превышать 2,6-2,7.
Кто более подвержен данному заболеванию
Резистентность или сахарный диабет довольно часто передается с генами, то есть если один из родителей страдал данным недугом, то возможность возникновения заболевания у детей весьма высока.
Но не только генетические причины приводят к этому недугу, на его возникновение могут повлиять следующие факторы:
- неверный и несбалансированный режим питания;
- гормональный сбой в организме;
- постоянный стресс и сидячий образ жизни;
- лишние килограммы;
- пагубные привычки.
У больного наблюдается сбой как в жировом, так и в углеводном обмене веществ, постоянно повышается давление. Лишние килограммы особенно страшны в области талии, так как они не позволяют нормально выделяться инсулину, который помогает глюкозе попадать внутрь клеток.
Если человек почувствует некоторые изменения в своем организме, а именно:
- частое посещение туалета для мочеиспускания;
- постоянную жажду и сухость в ротовой полости;
- слабость во всем теле и утрату прежней работоспособности;
- нежелание употреблять пищу или напротив чрезмерный аппетит;
- плохое заживление даже самых незначительных ран и ушибов;
- боль в области головы;
- зуд кожи.
При таким симптомах нужно незамедлительно обращаться к врачу. Эндокринолог осмотрит пациента, скажет, какие нужно сдать лабораторные исследования, назначит комплексное, эффективное обследование. Именно своевременное обращение к врачу поможет привести индекс НОРМА к нужному показателю, и намного облегчит состояние пациента.
Лечение заболевания
После полученных результатов исследований доктор назначит медикаментозные препараты с учетом индивидуальности пациента и разработает для него диету. Когда составляется диета при повышенном индекс НОМА, будет соблюдаться основное правило – снижение количества углеводов из рациона питания больных.
Диета обязательно должна содержать низкокалорийные продукты питания, все необходимые полезные для организма вещества и витамины. В меню необходимо включить:
- продукты, содержащие белок;
- в незначительном количестве углеводы, которые будут свободно расщепляться и превращаться в глюкозу;
- натуральные жиры.
Принимать пищу пациентам следует небольшими порциями, но часто, то есть рацион должен быть дробным. Между приемами пищи стоит выдерживать примерно 3-3,5 часа. В течение дня нужно есть примерно 6 раз. Из меню следует исключить следующие продукты питания:
- сахар в обычном виде;
- полуфабрикаты и продукцию фастфуда;
- консервы и копчености;
- соленые или сладкие сухарики и чипсы;
- сладкую газированную воду.
В ежедневном рационе обязательно должны быть:
- фрукты и овощи, желательно в свежем виде. Если продукты будут запекаться или отвариваться, не следует посыпать их сахаром;
- мясо птицы или кролика;
- нежирные сорта рыбы;
- коричневый рис, пшеничная крупа;
- хлеб, испеченный из муки грубого помола;
- нежирную молочную продукцию.
- морс или компот из свежих или высушенных фруктов, без добавления сахара;
- отвар из шиповника;
- свежевыжатые соки из фруктов, особенно цитрусовых.
Если человек очень любит сладкое, то сахар желательно заменить вареньем, а вторые блюда лучше всего готовить на пару или запекать в духовом шкафу. Вместо сливочного масла рекомендуется применять растительное, а инжир, изюм и сладкий виноград постараться вообще убрать из ежедневного рациона.
Кроме диеты и медикаментозных препаратов, пациенты должны начать вести более активный образ жизни, ежедневно выполнять посильные физические упражнения, отказаться от курения и употребления крепких алкогольных напитков.
Синдром резистентности к инсулину - патология, которая предшествует развитию диабета. С целью выявления этого синдрома используется индекс инсулинорезистентности (HOMA-IR). Определение показателей этого индекса помогает определить наличие нечувствительности к действию инсулина на ранних сроках, дать оценку предполагаемым рискам развития диабета, атеросклероза, патологий сердечно-сосудистой системы.
Инсулинорезистентность - что это такое?
Под инсулинорезситентностью подразумевается резистентность (потеря чувствительности) клеток организма к действию инсулина. При наличии этого состояния у пациента в крови наблюдается как повышенный инсулин, так и повышенная глюкоза. Если это состояние сочетается с дислипидемией, нарушенной толерантностью к глюкозе, ожирением, то такая патология носит название метаболического синдрома.
Причины и симптомы болезни
Резистентность к инсулину развивается в следующих ситуациях:
- избыточный вес;
- наследственная предрасположенность;
- гормональные сбои;
- использование некоторых медпрепаратов;
- несбалансированный рацион, злоупотребление углеводами.
Это далеко не все причины развития инсулинорезистентности. У лиц, злоупотребляющих алкоголем, также наблюдается это состояние. Кроме того, эта патология сопровождает заболевания щитовидной железы, поликистоз яичников, синдром Иценко-Кушинга, феохромоцитому. Иногда инсулинорезистнтность наблюдается у женщин во время беременности.
 Люди с резистентностью к гормону обладают жировыми отложениями в области живота.
Люди с резистентностью к гормону обладают жировыми отложениями в области живота.
Клиническая симптоматика начинает проявляться на более поздних этапах заболевания. Лица с устойчивостью к инсулину имеют абдоминальный тип ожирения (отложение жира в области живота). Кроме того, у них наблюдаются изменения кожи - гиперпигментация в области подмышек, шеи, молочных желез. Помимо этого, у таких пациентов повышается давление, наблюдаются изменения психоэмоционального фона, проблемы с пищеварением.
Индекс инсулинорезистентности: расчет
Homeostasis Model Assessment of Insulin Resistance (HOMА-IR), индекс ХОМА - это все синонимы индекса инсулинорезистентности. Для определения этого показателя требуется провести анализ крови. Рассчитать значения индекса можно по двум формулам: индекс HOMA-IR и индекс CARO:
- формула ХОМА: инсулин натощак (мкЕд/мл) * глюкоза плазмы натощак (ммоль/л) / 22,5 - в норме не более 2,7;
- формула КАРО: глюкоза плазмы натощак (ммоль/л)/ инсулин натощак (мкЕд/мл) - норма не превышает 0,33.
Анализы и как правильно сдавать
Пациентам первоначально нужно сдавать анализ венозной крови, после чего делать тест на инсулинорезистентность. Диагностика и определение инсулинорезистентности происходит при соблюдении следующих правил:
 За 30 минут до сдачи анализа нельзя испытывать никаких физических нагрузок.
За 30 минут до сдачи анализа нельзя испытывать никаких физических нагрузок. - запрещено курить в течение получаса до исследования;
- перед анализом нельзя есть на протяжении 8-12-ти часов;
- расчет показателей проводится с утра натощак;
- запрещены физические нагрузки за полчаса до теста;
- лечащего врача требуется поставить в известность по поводу принимаемых лекарств.